Запальна лімфаденопатія. Відмінність від лімфаденіту. Загальна характеристика лімфовузлів.
лімфаденопатія - збільшення лімфатичних вузлів, часто відзначається при досить серйозних захворюваннях. Слід вдатися до докладної діагностики, для визначення першопричини.
Чому проявляється внутрігрудного лімфаденопатія?
Поширеними причинами збільшення внутрішньогрудних лімфатичних вузлів стають:
- травмування тканин;
- інфекційний процес;
- побічний ефект тривалого вживання деяких фармакологічних препаратів;
- ураження грибковими мікроорганізмами;
- вірусні інфекції;
- онкологія.
Наприклад, внутрігрудного лімфаденопатія легких може відзначатися при наявності пневмонії, онкологічного процесу.
Як розвивається лімфаденопатія внутрішньогрудних лімфовузлів?
Патологію диференціюють на 3 типи:
- гостру, виявлену недавно, що розвинулася стрімко;
- хронічну, пов'язану з присутністю незагоєні захворювання;
- рецидивирующую.
Серйозну загрозу для життя представляє будь-яка з перерахованих форм. Наприклад, збільшення в області середостіння лімфовузлів нерідко обумовлено аномаліями розвитку великих кровоносних судин.
Перші ознаки внутригрудной лимфаденопатии
Симптоматика пов'язана з причиною патології. Тому клінічна картина може відрізнятися.
При лимфаденопатии середостіння спостерігаються такі симптоми:
- інтенсивний біль в даній зоні;
- западання очного яблука, розширення зіниці;
- погана прохідність їжі;
- на хронічній стадії можлива осиплість голосу.

Лімфатична система являє собою частину судинної системи людини і виконує кілька функцій, в тому числі бере участь в обміні речовин, очищенню тканин організму шляхом знешкодження бактерій, сторонніх часток і т. П., А також в роботі імунної системи (виробляє лімфоцити). Складається з лімфатичних капілярів, судин, проток і лімфовузлів.
Збільшення розмірів лімфатичних вузлів (лімфаденопатія) є симптомом цілого ряду захворювань, різних за своєю причини, клінічними проявами, з прогнозом, методам діагностики і лікування, тому диференціальна діагностика може бути досить складною. Так як збільшення лімфовузлів викликається різними причинами, то пацієнти з таким симптомом, потрапивши спочатку на прийом до терапевта, в подальшому можуть обстежитися у лікарів різних спеціальностей (онкологи, інфекціоністи, гематологи і т. Д.). Лімфаденіт (запалення лімфовузлів) може бути основним захворюванням (в анамнезі є гнійні рани або виражені запальні процеси) або свідчити про наявність серйозних інфекційних захворювань. В цьому випадку є і вторинні симптоми:
- Підвищення температури всього тіла (може тривати досить довго).
- Різка втрата ваги.
- Сильне потовиділення.
- Збільшення розмірів селезінки.
- Збільшення печінки в розмірах.
Лімфаденопатія може вражати вузли по всьому тілу або тільки в певних областях. Локальна лімфаденопатія зустрічається найчастіше. При подібній формі збільшується в основному 1-2 лімфатичних вузла на певній ділянці тіла.

Регіонарна лімфаденопатія - це збільшення декількох лімфатичних з'єднань. При генералізованої формі захворювання відбувається збільшення вузлів більш ніж в трьох областях людського організму. Подібне ураження можливо за певних інфекційних захворюваннях. Найчастіше такою формою лімфаденіту страждають пацієнти з ВІЛ, туберкульозом, токсоплазмозом.
Лімфаденіт у дітей і дорослих може протікати в гострій і хронічній формі. Симптоми гострої форми зазвичай яскраво виражені. У хворого з'являється набряк уражених частин тіла, біль у лімфовузлах, різко піднімається температура тіла. Хронічна форма захворювання характеризується відсутністю симптомів. У рідкісних випадках з'являються незначні хворобливі відчуття в області збільшених лімфовузлів. Різке збільшення лімфовузлів відбувається переважно у дітей. Дорослі менше схильні до появи такого симптому.
Хворобливі відчуття в уражених ділянках можуть бути спровоковані крововиливом або некрозом. Якщо пацієнт не відчуває болю, це не означає, що у нього немає пухлини.
діагностика захворювання
Перш за все лікар виробляє повний огляд пацієнта. Якщо хворий скаржиться на поразку шийних лімфовузлів, то в першу чергу йому призначають розгорнутий аналіз крові. Обов'язково здається аналіз на гепатит та ВІЛ. Для продуктивної діагностики потрібно УЗД області живота і рентген грудного відділу.
Крім того, що лікування та діагностика захворювання будуть ґрунтуватися на результатах аналізів, є ще ряд не менш важливих факторів. В першу чергу береться до уваги вік. У дитини захворювання може мати інфекційний характер. Чим старше пацієнт, тим більша ймовірність того, що у нього хронічна форма недуги. Лімфаденіт у дорослих до 35 років найчастіше обумовлений наявністю вірусної, бактеріальної або грибкової інфекції. У хворих старше 40 років подібні симптоми можуть означати розвиток онкозахворювань.
Важливим моментом у постановці діагнозу вважається визначення розміру лімфатичних вузлів. Звичайно, назвати вид захворювання по тому, настільки збільшилися вузли, неможливо. Але якщо у дітей вони збільшені до 2 см і більше, лікування повинно починатися негайно. Важливу роль відіграє характер змін вузла (його хворобливість, консистенція і рухливість).
Шийний лімфаденіт супроводжується хворобливими відчуттями. Однак якщо у пацієнта немає сильних болів, То це зовсім не означає, що запальний процес Відсутнє. На це просто можуть бути інші причини.
Діагностика може значно полегшитися при локалізованої формі захворювання.
Якщо була виявлена причина лімфаденіту, знайти запалений вузол стає легше. Наприклад, при ураженні організму інфекційним захворюванням, яке передається статевим шляхом, запалені лімфовузли розташовуватимуться в області паху.
принципи лікування
 Лімфаденіт у дітей і дорослих може бути викликаний різними факторами. Намагатися визначити причину захворювання самостійно марно. Симптоми недуги у різних пацієнтів можуть відрізнятися, тому поставити точний діагноз може тільки лікар. Коли він точно вкаже на причини, які провокують захворювання, можна почати повноцінне лікування.
Лімфаденіт у дітей і дорослих може бути викликаний різними факторами. Намагатися визначити причину захворювання самостійно марно. Симптоми недуги у різних пацієнтів можуть відрізнятися, тому поставити точний діагноз може тільки лікар. Коли він точно вкаже на причини, які провокують захворювання, можна почати повноцінне лікування.
Насамперед необхідно усунути причину, що викликала збільшення лімфовузлів. Наприклад, при вірусної етіології захворювання шийний лімфаденіт проходить після знищення збудника хвороби (тобто вірусу). якщо інфекційне захворювання не піддається швидкому лікуванню, Лімфаденопатія може ще довго мучити пацієнта.
Лікується запалення шийних лімфовузлів медикаментозним способом, але якщо терапевтичний метод лікування не допомагає, лікар може призначити операцію. Шляхом хірургічного втручання з організму пацієнта віддаляється вражений лімфовузол. Для точного дослідження пошкодженої зони лікар може призначити біопсію. Під час лікування пацієнту виписують медикаменти, що підвищують імунітет.
 Лімфаденіт у дітей вимагає негайного медичного втручання і усунення першопричини захворювання. У більшості випадків пацієнтам прописують стандартний курс лікування. Він включає в себе медикаменти, які усувають хворобливі відчуття, а також антибіотики та препарати, які борються з інфекцією. Пацієнту прописують різні протизапальні медикаменти.
Лімфаденіт у дітей вимагає негайного медичного втручання і усунення першопричини захворювання. У більшості випадків пацієнтам прописують стандартний курс лікування. Він включає в себе медикаменти, які усувають хворобливі відчуття, а також антибіотики та препарати, які борються з інфекцією. Пацієнту прописують різні протизапальні медикаменти.
Лімфаденіт у дітей лікується спеціальними холодними компресами, які прикладають на уражену область.
У більшості випадків лімфаденопатія лікується швидко і безболісно, тому що причинами запалення лімфатичних вузлів найчастіше стають герпес, риніт або фарингіт. Невеликого курсу прийому медикаментів зазвичай вистачає для повної ліквідації захворювання.
Лімфатичні вузли - це невеликі освіти, які є головною складовою периферичної імунної системи. Вони виступають фізичною перешкодою для мікробів, антигенів та інших частинок з тканин шкіри, шлунково-кишковий тракт, Бронхів, фільтруючи їх з міжклітинної рідини, яка протікає в вузол з периферії. Розмір лімфатичного вузла залежить від віку людини, розташування вузла в тілі і попередніх імунологічних подій. У нормі величина вузла коливається від декількох міліметрів до 1 см.
Лімфатичні вузли розташовані групами по кілька штук по всьому тілу людини, з більш як 500 вузлів у здорових людей можуть бути пропальпувати тільки ті, що знаходяться в області шиї, пахв, паху. Під впливом деяких факторів лімфатичні вузли змінюють свій розмір і консистенцію.
Симптоми і види захворювання
Для цього стану характерні такі симптоми:
- наявність болючої, теплою, почервонілий припухлості під шкірою, іноді може спостерігатися гнійне запалення;
- висипання на шкірі;
- безпричинна втрата ваги;
- швидка стомлюваність;
- збільшення розмірів селезінки і печінки (органів, фільтруючих кров);
- лихоманка, нічна пітливість.
На основі поширеності збільшених лімфовузлів розрізняють наступні види захворювання:
- локалізована (збільшений один лімфатичний вузол в одній області);
- регіонарна (збільшено кілька лімфатичних вузлів в одній або двох суміжних областях);
- генералізована (лімфатичні вузли збільшені в двох або більше несуміжних ділянках)
Така класифікація важлива при проведенні диференціального діагнозу. За даними медичної статистики, приблизно три чверті пацієнтів з не уточненою лимфаденопатией мають локалізовану і реґіонарну форми і одна чверть пацієнтів генералізовану форму.
Реактивна лімфаденопатія розвивається у відповідь на інфекційне запалення, алергію або аутоімунне захворювання. Хвороба у дітей молодшого віку ( найчастіше подчелюстная і шийна) є найбільш поширеною, оскільки їх імунна система тільки починає реагувати на інфекції, з якими їм довелося зіткнутися. Лімфаденопатія спостерігається у 1/3 новонароджених і немовлят і рідко має генералізовану форму ( тільки при наявності вродженої інфекції, наприклад цитомегаловірусу).
причини
Лімфаденопатія, як правило, викликана бактеріальною (сифіліс, туберкульоз, чума та ін.) Або вірусною інфекцією (ВІЛ, інфекційний мононуклеоз, цитомегаловірус, вітряна віспа, аденовірус). При інфільтрації лімфатичного вузла запальними клітинами відбувається його інфікування (лімфаденіт). Інші причини патологічного стану включають:
- лікарська або вакцинальна алергії (напр., реакція на фенітоїн, алопуринол, імунізацію);
- рак (лейкемія, гострий лімфобластний лейкоз, лімфома та ін.);
- хвороби, які вражають тканини, що підтримують, що зв'язують і захищають органи;
- хвороби накопичення (хвороба Німана - Піка, хвороба Гоше);
- аутоімунні захворювання (ювенільний ревматоїдний артрит, саркоїдоз).
Характерне розташування уражених лімфатичних вузлів
Лімфаденопатія підщелепних вузлів розвивається при захворюваннях зубів, язика, ясен, слизової оболонки порожнини, є результатом локальної інфекції, такої як фарингіт, гінгівіт, стоматит або щелепної абсцес. У дітей діагностується частіше за інших локалізацій.
Шийна лімфаденопатія також є звичайною проблемою у дітей і часто пов'язана з інфекційною етіологією. Запалення або пряме інфікування тканин мови, зовнішнього вуха, привушної залози, гортані, щитовидної залози або трахеї викликає гіперплазію відповідної групи вузлів. розвивається при вірусних інфекціях верхніх дихальних шляхів, Стрептококової фарингіті, гострому бактеріальному лімфаденіті. У деяких випадках патологія даної локалізації може мати неінфекційну природу (при нейробластомі, лейкемії, лімфоми Ходжкіна, хвороби Кавасакі).
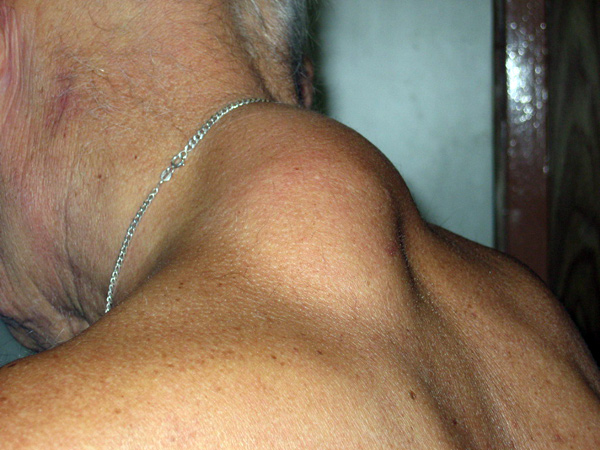
Поширеними причинами лімфаденопатії пахвових вузлів є локальні інфекційні ураження, «хвороба котячих подряпин». Аксиллярного лімфаденопатія може розвинутися після щеплення в руку, при бруцельозі, ювенільному ревматоїдному артриті і неходжкінської лімфоми.
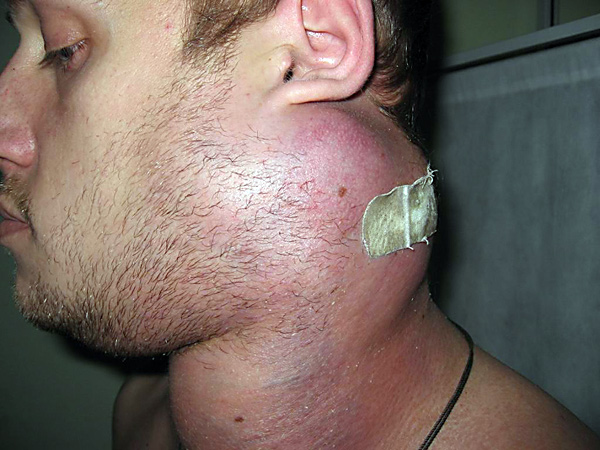
Медіастинальної спостерігається при захворюваннях органів грудної клітини (Легень, серця, тимуса і стравоходу). Збільшення надключичних лімфовузлів часто пов'язано з лімфаденопатією середостіння і свідчить про злоякісних захворюваннях молочної залози, легень. На відміну від інших локалізацій лімфаденопатія середостіння рідше виникає в результаті інфекції (може розвиватися при туберкульозі, гистоплазмозе, кокцидіоїдомікозі), зазвичай є ознакою серйозного основного захворювання. Лімфоми і гострий лімфобластний лейкоз - причини поразки переднього середостіння.
Внутрішньогрудна зустрічається при таких системних захворюваннях легенів, як саркоїдоз, муковісцидоз, а також при злоякісних пухлинах органів грудної клітини і при метастазуванні пухлин інших органів. Внутрішньогрудна може викликати кашель, дихання зі свистом, Дисфагію, ерозію дихальних шляхів з кровохарканням, ателектаз і непрохідність великих кровоносних судин (синдром верхньої порожнистої вени) - стан, що вимагає невідкладної медичної допомоги.
Заочеревинна лімфаденопатія свідчить про лімфомі або іншому онкологічному захворюванні.
Болі в животі, спині, збільшення частоти сечовипускання, запори і кишкова непрохідність можуть бути ознаками абдомінальної лімфаденопатії, яка спостерігається при гострому мезентеріальні Аден (мезадените) і лімфоми. Мезаденит вважається захворюванням вірусної етіології, для якого характерна абдомінальний біль в правому нижньому квадранті, викликана збільшенням лімфатичних вузлів близько ілеоцекального клапана. Мезентериальная зустрічається при неходжкінської лімфомі, лімфомі Ходжкіна, черевний тиф, виразковий коліт.
Тканинна рідина з нижніх кінцівок, промежини, сідниць, статевих органів і нижньої частини живота протікає через пахові і тазові лімфатичні вузли. Пахова лімфаденопатія може бути викликана інфекцією, сифілісом, венеричним лімфогранулематоз, укусами комах, у дітей - пелюшковим дерматитом.
Диференціальна діагностика
Ретельне вивчення історії хвороби пацієнта, належний фізикальний огляд, оцінка розміру, розташування і характеру збільшених лімфовузлів поряд з будь-якими супутніми клінічними знахідками мають важливе значення в проведенні диференціальної діагностики. Для виявлення причини хвороби можуть знадобитися такі дослідження:
- лабораторні аналізи крові можуть показати наявність інфекції або іншого медичного стану;
- рентгенографія грудної клітини може бути інформативною для виявлення таких патологій, як медиастинальная і супутніх їй основних захворювань легенів, у тому числі туберкульозу, лімфоми, нейробластоми, кокцидіоїдомікоза легких, гистиоцитоза, хвороби Гоше і ін .;
- ультразвукове дослідження використовується для характеристики будь-яких змін в лімфатичних вузлах і ступеня залучення лімфатичних вузлів в запальний процес. Але у дітей УЗД рідко має діагностичне значення, оскільки лімфовузли розміром менше 1 см погано візуалізуються;
- комп'ютерна томографія грудної клітини та черевної порожнини із застосуванням або без внутрішньовенного контрасту. Застосовується при виявленні ураження надключичних лімфовузлів, що пов'язано з високим ризиком злоякісного захворювання;
- магнітно-резонансна томографія (МРТ) може використовуватися для диференціації злоякісної лимфаденопатии середостіння у дітей від доброякісної;
- біопсія патологічно зміненого лімфатичного вузла. Необхідна, якщо поширеність, розташування і характер лимфаденопатии вказує на злоякісний процес. Якщо біопсія не виявляється діагноз, може бути показана повторна процедура.
лікування
Усунення передбачає лікування причини, яка викликала зміна лімфовузлів. Іноді симптоми можуть зникнути без лікування. У більшості пацієнтів лімфаденопатія має легко діагностуються інфекційну причину. Шийна у дітей в більшості випадків лікується консервативно. якщо бактеріальна інфекція підтверджується, застосовуються антибіотики.
Менш очевидних станів ґрунтується на оцінці віку пацієнта, тривалості лимфаденопатии, наявності інших локальних ознак або симптомів, епідеміологічної інформації. Іноді причина залишається невстановленою. Якщо клінічна картина вказує на високу ймовірність доброякісного захворювання, застосовується лікувальна тактика спостереження протягом трьох - чотирьох тижнів і проведення повторного обстеження. Якщо клінічна картина захворювання дозволяє запропонувати злоякісність (стійка лихоманка, різка втрата ваги, анорексія), біопсія вузла повинна бути проведена якомога раніше. Прогноз для пацієнтів з лімфаденопатією майже повністю залежить від результатів лікування основного захворювання.
Березень, 2008
Т.В. Шаманська, Д.Ю. Качанов, Московський обласний онкологічний диспансер (м Балашиха), ФДМ Федеральний науково-клінічний центр дитячої гематології, онкології та імунології Росздрава (м.Москва)
Збільшення лімфатичних вузлів (ЛУ) може бути одним із симптомів багатьох захворювань, різних як за клінічною картиною, так і за методами діагностики і лікування. У більшості випадків причиною збільшення ЛУ є процеси, не пов'язані з онкогематологічними та онкологічними захворюваннями. Це інфекційні (вірусні, бактеріальні, грибкові, протозойні), імунологічні та інші стани. Таким чином, погляд на дану проблему представляє великий інтерес як для педіатрів, так і для вузьких фахівців.
У нормі у здорових дітей пальпуються окремі групи лімфатичних вузлів, зазвичай шийні, пахвові і пахові. При цьому з віком відсоток здорових дітей з пальпована ЛУ зростає. Так, у новонароджених пальповані ЛУ розміром більше 0,3 см можна виявити в 34% випадків, найбільш частою локалізацією є пахові ЛУ (24%). Однак вже у дітей у віці 1-12 місяців ЛУ пальпуються в 57% випадків, найбільш часто - шийні ЛУ (41%). Вважається, що збільшеними є ЛУ розміром більше 1 см для шийних і пахвових ЛУ і 1,5 см для пахових ЛУ. Однак показано, що протягом усього періоду дитинства шийні, пахвові і пахові ЛУ розміром менше 1,6 см є частою знахідкою у здорових дітей. ЛУ збільшуються за рахунок проліферації лімфоцитів у відповідь на інфекцію або в зв'язку з розвитком лімфопроліферативного захворювання. Крім того, до збільшення ЛУ може призводити інфільтрація запальними або злоякісними клітинами.
Локальна лімфаденопатія визначається як збільшення анатомічно близько розташованих груп ЛУ. У хворих з локалізованою лімфаденопатією найбільш часто залучаються шийні ЛУ (85%), далі йдуть пахвові (6,7%) і надключичні (3,6%) ЛУ. Причинами, що приводять до локальної лімфаденопатії, найчастіше є локальні інфекції.
Генералізована лімфаденопатія - це збільшення ЛУ в анатомічно неспряжених регіонах. При цьому може виявлятися гепатоспленомегалія.
Генералізована лімфаденопатія може викликатися системними інфекціями, аутоімунні захворювання, хворобами накопичення, прийомом лікарських препаратів, Гістіоцитарні синдромами, злоякісними пухлинами (табл. 1).
Таблиця 1. Причини лімфаденопатії у дітей [Твіст С., Лінк М., 2002]
| інфекції | Бактеріальні: Staphylococcus aureus, β -гемолитический стрептокок групи А, бруцельоз, туляремія, хвороба "котячої подряпини" (Bartonella henselae) Вірусні: інфекційний мононуклеоз (Епштейн-Барр вірус - ЕБВ), цитомегаловірус (ЦМВ), вірус імунодефіциту людини (ВІЛ), краснуха, кір Мікобактерії: M. tuberculosis, атипові мікобактерії Протозойні: токсоплазма, малярія Грибкові: гістоплазмоз, кокцидіомікоз, аспергільоз |
| аутоімунні захворювання | ювенільний ревматоїдний артрит, системний червоний вовчак, сироваткова хвороба |
| хвороби накопичення | хвороба Німана-Піка, хвороба Гоше |
| медикаментозні | протисудомні препарати (фенітоїн), алопуринол, ізоніазид |
| поствакцинальні | БЦЖ та ін. |
| злоякісні пухлини | лімфоми, лейкози, метастази солідних пухлин (нейробластома, рабдоміосаркома, пухлини щитовидної залози, назофарингеального рак) |
| гістіоцитоз | гистиоцитоз з клітин Лангерганса, гемофагоцитарний синдроми, синусовий гістіоцитоз з масивною лімфаденопатією (хвороба Роза-Дорфман) |
| імунодефіцитні стани | хронічна гранулематозная хвороба, дефіцит адгезії лейкоцитів |
| інші | Саркоїдоз, хвороба Кавасакі, хвороба Кастлемана, хвороба Кікучі |
ОЦІНКА ХВОРОГО З ЛІМФАДЕНОПАТІЄЮ
Детальний збір анамнезу і фізикальний огляд є початковим етапом оцінки хворого. У ряді випадків цього буває достатньо для з'ясування причини, що призвела до лимфаденопатии.
Оскільки інфекції є найбільш частими причинами, що призводять до лимфаденопатии, при зборі анамнезу необхідно звертати увагу на наявність у хворого скарг з боку ЛОР-органів, шкіри, порожнини рота, а також з'ясувати наявність контакту з інфекційними хворими. Крім того, слід з'ясувати, передували чи збільшення ЛУ укуси комах або пошкодження шкіри, нанесені тваринами, контакт з птахами. При зборі анамнезу обов'язковим є отримання інформації про поїздки в інші регіони / країни і про прийом лікарських препаратів. Важливим є наявність або відсутність у хворого загальних скарг (стомлюваність, схуднення, нічні поти, підвищення температури тіла, свербіж шкіри).
Під час фізикального огляду лікар повинен відповісти на кілька запитань: чи є пальпируемое освіту ЛУ, є чи ЛУ збільшеним, які характеристики ЛУ і чи є збільшення ЛУ генералізованим.
Пальпируемое освіту в області шиї - досить часта знахідка при огляді дітей. Захворювання, здатні проявлятися наявністю об'ємного утворення в області шиї [Леун А., Робсон В., 2004]:
При оцінці ЛУ необхідно відзначити їх розміри, локалізацію, кількість збільшених ЛУ, консистенцію, рухливість, болючість, зміни шкіри над ЛУ. При оцінці розмірів ЛУ неприпустимо порівняння з зерном, горохом і т.д. Розміри ЛУ повинні вказуватися тільки в сантиметрах.
Зміна в розмірах шийних ЛУ частіше говорить про інфекційний характер захворювання, при цьому, як правило, відзначається збільшення верхнешейних ЛУ. Збільшення надключичних ЛУ в усіх випадках повинно насторожити лікаря відносно пухлинної природи патологічного процесу. При цьому збільшення надключичних ЛУ зліва може бути результатом поширення пухлини, локалізованої в черевній порожнині, а збільшення надключичних ЛУ справа вказує на ураження органів грудної клітини [Самочатова Е.В., 2004]. У таких пацієнтів часто відзначається збільшення ЛУ середостіння, обумовлене лімфопроліфе-тивно захворюванням, туберкульозом або саркоидозом.
найбільш часті причини, Що призводять до збільшення окремих груп ЛУ, перераховані в таблиці 2.
Таблиця 2. Причини збільшення окремих груп ЛУ [Камітта Б., 2003]
| внутрішньочеревні: | злоякісні пухлини, Мезентеріальний аденит |
| пахвові: | хвороба "котячої подряпини", інфекційні процеси в області верхніх кінцівок, грудної стінки, злоякісні пухлини |
| шийні: | бактеріальний лімфаденіт, інфекції ЛОР-органів, токсоплазмоз, інфекційний мононуклеоз, злоякісні пухлини, хвороба Роза-Дорфман, хвороба Кавасакі |
| Пахово-клубові: | інфекційні процеси в області нижньої кінцівки, Пахової області |
| медиастенальной: | злоякісні пухлини, туберкульоз, саркоїдоз, гістоплазмоз, кокцидіомікоз |
| потиличні: | краснуха, інфекційні процеси в області волосистої частини голови |
| привушні: | хвороба "котячої подряпини", інфекції в області очей |
ЛУ при гострому бактеріальному лімфаденіті, як правило, збільшені з одного боку, при пальпації ЛУ хворобливий, може визначатися флуктуація, шкіра над ЛУ гіперемована. Навпаки, наявність щільного безболісного ЛУ має наводити на думку про злоякісному захворюванні.
Під час огляду пацієнта необхідно звернути увагу на стан шкірних покривів (наявність слідів укусів, шкірно-геморагічного синдрому, запальних елементів, проявів себореї і атопічного дерматиту). Важливим є огляд лор-органів з метою виявлення вогнищ інфекції. Крім того, необхідно визначити розміри печінки і селезінки для виявлення гепатоспленомегалии.
ЛАБОРАТОРНІ МЕТОДИ
Обсяг обстеження пацієнта з лімфаденопатією може бути як досить великим, так і досить обмеженим, що визначається характеристиками кожного конкретного випадку. Однак його проведення необхідно для правильної постановки діагнозу.
Загальний аналіз крові з підрахунком лейкоцитарної формули, дослідження мазка периферичної крові (а не тільки використання гематологічних аналізаторів), ШОЕ, рівень лактатдегідрогенази (ЛДГ), трансаміназ і сечової кислоти в біохімічному аналізі крові є базисними параметрами для виявлення системних захворювань, таких як злоякісні пухлини і аутоімунні захворювання. Підвищення рівня лейкоцитів в загальному аналізі крові або, навпаки, панцитопенія можуть бути проявом інфекційного процесу. Наявність атипових лімфоцитів при оцінці мазка периферичної крові може свідчити про перебіг інфекційного мононуклеозу; разом з тим, поєднання атипових лімфоцитів з панцитопенией або підвищеним рівнем лейкоцитів вказує на лейкоз. Прискорення ШОЕ є неспецифічним маркером запальних і пухлинних процесів. Підвищення рівня сечової кислоти і ЛДГ характерно для лімфопроліферативних захворювань, таких як лімфоми і лейкози. Підвищення рівня трансаміназ в біохімічному аналізі крові свідчить про перебіг гепатиту. Рентгенографія органів грудної клітини показана хворим з невстановленою причиною лімфаденопатії, оскільки навіть при відсутності симптомів можливе ураження внутрішньогрудних ЛУ. Крім того, рентгенографія органів грудної клітини рекомендована всім пацієнтам з пальпована надключичного ЛУ. При підозрі на мікобактеріальну етіологію лимфаденопатии необхідна постановка шкірних проб.
Пункція ЛУ з аспірацією вмісту може бути проведена при наявності ознак запалення і флуктуації, при цьому отриманий матеріал необхідно відправити на бактеріологічне дослідження.
Якщо анамнестичні дані і дані фізикального огляду пацієнта не дозволяють виявити причину лімфаденопатії, таким пацієнтам може бути проведений курс антибактеріальної терапії. Паралельно з антибактеріальною терапією проводиться лабораторне обстеження. Препаратами вибору є антибіотики впливають на найбільш частих збудників лімфаденітів (β-гемолітичний стрептокок групи А і Staph. Aureus), такі як амінопеніцилінів і цефалоспорини I покоління. Препаратами другого ряду є макроліди. Алгоритм оцінки пацієнта з лімфаденопатією відображений на малюнку 1.
Малюнок. Алгоритм оцінки пацієнта з лімфаденопатією [Нілд Л., Камат Д., 2004, с зрад.]
При відсутності ефекту від курсу антибактеріальної терапії і в разі, якщо отримані дані обстеження пацієнта не дозволили виявити специфічну причину збільшення ЛУ необхідно розгляд питання про проведення відкритої біопсії ЛУ. Необхідно підкреслити, що тонкоголкової пункційна біопсія лімфовузла не дозволяє отримати достатньо матеріалу для цілеспрямованого дослідження та може затримати процес діагностики [Самочатова Е.В., 2004].
Показанням до відкритої біопсії ЛУ є:
Однак існує ще цілий ряд тривожних ознак, які окремо або в поєднанні можуть прискорити прийняття рішення лікарем про проведення відкритої біопсії ЛУ:
Перераховані симптоми характерні для більш серйозних захворювань, що призводять до лимфаденопатии, зокрема злоякісних пухлин.
На жаль, не існує одного конкретного симптому, що дозволяє передбачити гістологічний діагноз після проведення відкритої біопсії ЛУ. Слід зазначити, що в групі пацієнтів, яким відкрита біопсія була проведена, більшість гістологічних діагнозів звучить як реактивна гіперплазія. У ряду хворих навіть проведення відкритої біопсії не дозволяє поставити остаточний діагноз, і в таких випадках потрібне подальше ретельне тривале спостереження за пацієнтом і розгляд питання про необхідність повторної біопсії. При наявності підозри на онкогематологічне захворювання може знадобитися проведення пункції кісткового мозку з подальшою оцінкою мієлограми для виключення лейкозу.
Таким чином, проблема збільшення ЛУ у дітей є не тільки актуальною, але і складною для лікарів різних спеціальностей. Більшість випадків збільшення ЛУ у дітей обумовлено доброякісними процесами. Знання причин, що призводять до лимфаденопатии, і алгоритму оцінки пацієнта допоможе лікарю виділити підгрупу хворих, що мають високу ймовірність наявності пухлини, і вчасно направити їх на консультацію до дитячого онколога.
Список використаної літератури знаходиться в редакції.
Відомості про авторів:
Наш організм - складний механізм, який здатний сам себе регулювати. Своєму господареві про наявність будь-яких проблем він вказує різними способами: болем, змінами в самопочутті, збоями в роботі. Ще одними маркерами здоров'я є лімфовузли. Якщо вони різко збільшилися, то це може вказувати на різні захворювання. Наприклад, лімфаденопатія черевної порожнини може вказувати на туберкульоз. Лімфаденопатія пахвових ямок у жінок може стати ознакою раку грудей.
При яких хворобах збільшуються лімфовузли?
Лімфатичні вузли - це ланки лімфатичної системи людського організму, які виконують очисну функцію. Коли через них проходить лімфа, то все вірулентні і омертвілі бактерії, сторонні тіла, Шкідливі речовини і бактерії, осідають в цих вузлах. Тому більше число лімфовузлів розташоване біля життєво важливих органів: в пахової області, черевної порожнини, пахв, під колінами і на внутрішній стороні ліктів.
У нормальному стані вузли лімфатичної системи за розмірами і формою нагадують квасолину, але промацати можна тільки ті, які розташовані під пахвами і в паху. Коли в лімфатичних вузлах накопичується велика кількість сторонніх біологічних субстанцій, вони стрімко збільшуються в розмірах.
Стан відхилення розмірів лімфатичних вузлів від норми називається лимфаденопатией. Причому побачити, що лімфовузол виріс, не завжди можна на дотик, адже деякі з них заховані за іншими органами.
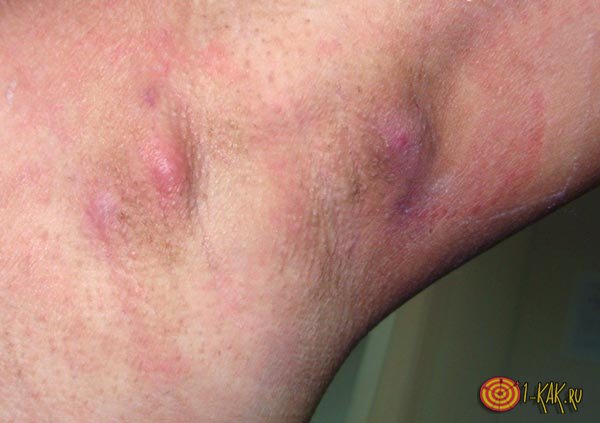
причини лимфаденопатии
Лімфаденопатія, як ознака певної патології, окремо виникає в рідкісних випадках, найчастіше вона йде поруч з іншими симптомами: гіпергідрозом, втратою апетиту і різким зниженням ваги, гіперсомніей, мігренню і ознобом.
Спектр недуг, при яких лімфовузли збільшуються в розмірах, досить великий, для того, що б з'ясувати причину потрібно враховувати наступні показники:
- Розмір, Сам по собі цей показник не вказує на певний діагноз, лише в окремих випадках, коли відхилення від норми дуже великі;
- Сильний біль, Коли в лімфовузлі розвивається нарив, його стінки розтягуються і виникають неприємні відчуття, Проте в окремих випадках болю може і не бути;
- консистенція. При різних патологіях вона змінюється від твердої і пружною до м'якою і еластичною;
- Розташування. Як збільшені в розмірах лімфовузли розташовані щодо один одного: коли вони «зливаються» і утворюють єдине ціле, так званий конгломерат, то це частіше є ознакою пухлинних недуг;
- Локалізація. Якщо лімфатичні вузли стали збільшуватися в одному місці, то це вказує на область розташування запалених органів. Наприклад, при отиті, ангіні, ларингіті дренируемой областю мигдалини, околоушная слинна заліза і мову. Якщо ж спостерігається зміни в розмірах лімфатичних вузлів, розташованих в декількох різних місцях, то мова йде про генералізованої лімфаденопатії, яка може бути симптомом ВІЛ, краснухи, токсоплазми і антраксом.
![]()
В даному ролику буде показано, як виглядає лімфаденопатія черевної порожнини на УЗД:
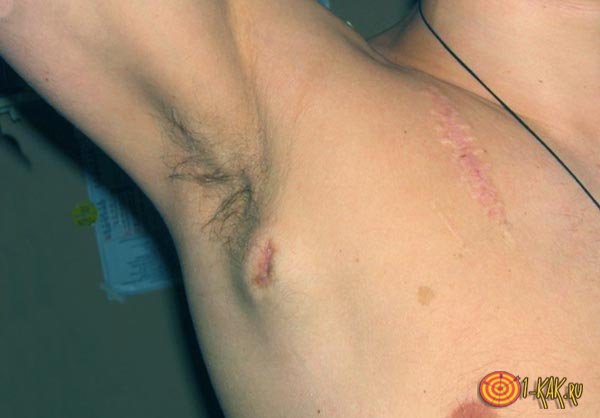
Лімфаденопатія пахвових лімфовузлів
Лімфаденопатія пахових вузлів може виникнути при різних проблемах зі здоров'ям. Банальна травма руки може привести до збільшення лімфовузлів в пахвовій ямці.
- Дуже часто підставою служать інфекційні хвороби, наприклад котяча подряпина, Інфекції, що виникають після укусів кішок.
- Патології шкірних покривів: рак шкірного покриву - меланома, інфекційні та грибкові хвороби шкіри на руках і в області грудної клітини.
- Епідемічний лімфаденіт - недуга, який може виникати як у звірів, так і у людей. Крім збільшення лімфовузлів відбувається ураження шкірного покриву.
Збільшення лімфатичних вузлів у пахвових ямках особливо повинно насторожити жінок, так як часто це вказує на пухлина молочної залози або на її запалення або мастит.
Мезаденит у дитини і дорослого
Мезаденит - це збільшення і запалення лімфовузлів в черевній порожнині, а точніше в брижі. Найчастіше зустрічається у дітей у віці від 7 до 14 років. Локалізація лимфаденопатии вказує на орган, в якому можуть виникати різні зміни - кишечник. Лімфатичні вузли в даній області різко збільшуються при апендициті, сальмонельозі, при поширенні кишкової палички і ентеровірусів.
Однак причиною можуть стати і недуги дихальної системи, такі як гостре респіраторне захворювання, гострий тонзиліт, Запалення легенів, так як збудники даних недуг можуть проникнути в черевну порожнину через кров або лімфу, або при ковтанні зараженої слини.
При загостренні лимфаденопатии дитина скаржиться на епізодичні болі в черевній порожнині, нудоту і рідкий стілець. При цьому дуже часто спостерігаються й інші симптоми: висока температура, Серце б'ється частіше: до 120 уд / хв, дихання стає прискореним.
Однак якщо лімфаденопатія є хронічною, ці симптоми не так яскраво виражені, хворий може не відчувати незручностей і дискомфорту. У дорослого причиною збільшення лімфатичних вузлів в області живота можуть стати ВІЛ, цитомегаловірус, люес, токсоплазма, лямбліоз ------- і туберкульоз.
Лімфаденопатія: лікування
Лімфаденопатія не є самостійним недугою, а лише виступає в якості вказівки на наявність в організмі патологій викликаних:
Залежно від етимології лимфаденопатии і наявності певного недуги проводиться лікування. Методи і засоби можуть бути різними від застосування медичних препаратів при ангіні, до хіміотерапії при онкологічних захворюваннях. Коли відбудеться лікування основної хвороби, лімфовузли дуже скоро самі зменшуватися.
Винятки становлять випадки, коли в них скупчився гній, тоді лімфатичні вузли від абсцесу необхідно звільняти хірургічним шляхом.
Неможливо відповісти однаково, як виявляється і лікується лімфаденопатія черевної порожнини, пахової області та інших ділянок тіла, так як, перш за все, потрібно встановити захворювання, яке викликало стан збільшення лімфовузлів. Для цього потрібна детальна діагностика, однією пальпації недостатньо, призначається ряд аналізів і апаратних досліджень. І тільки після встановлення точного діагнозу можна говорити про певний лікуванні.

Відео про лімфаденопатія і її діагностику
У цьому ролику доктор Роман штани розповість, як проводиться УЗД черевної порожнини і як діагностується лімфаденопатія:
Популярне
- Чи можна промивати фізрозчином ніс дитині, в тому числі грудному?
- Полоскання медово-цибулевий розчином
- Все про грибкових захворювання вух
- Відновлення слизової шлунка народними засобами
- Народні засоби від кашлю - кращі рецепти для дітей
- Антибіотики і вушні краплі від отиту у дорослих і дітей
- Причини, наслідки та методи лікування ларингіту у дорослих
- Особливості будови півколових каналів
- Біль у вусі - причини і лікування, лікування в домашніх умовах
- Причини і лікування сухого кашлю у дорослих