Бронхіальне дерево схема малюнок. Бронхоектатична хвороба (бронхоектази). Причини, симптоми, ознаки, діагностика та лікування патології
Легкі є парні органи. Поверхня легкого покрита серозною оболонкою - вісцеральної плеврою. Легке складається з розгалужень бронхів, що утворюють бронхіальне дерево, і системи легеневих альвеол, які перебувають на стінках альвеолярних бронхів, альвеолярних ходів і мішечків. Бронхіальне дерево легких відноситься до повітроносних шляхах, а система легеневих альвеол - до респіраторних відділів дихальної системи.
Бронхіальне дерево легені. До легких підходять головні бронхи - правий і лівий, кожен з яких ділиться на великі бронхи (часткові, сегментарні), а потім на внутрілегочние середні і дрібні бронхи; дрібні бронхи розгалужуються пі бронхіоли, які закінчуються кінцевими. або термінальними бронхіолами. За ними починаються респіраторні відділи легень. Будова стінки бронхів неоднаково протягом бронхіального дерева. Стінка головного бронха (діаметр 15 мм) влаштована подібно з трахеєю і складається з слизової оболонки з нодслізістой основою, фіброзно-хрящової і зовнішньої адвентициальной оболонок. Фіброзно-хрящова оболонка на відміну від трахеї складається з замкнутих кілець гіалінового хряща. Великі (пайові та сегментарні) бронхи мають діаметр 5-10 мм. Їх стінка складається з тих же оболонок, що і в головних бронхах. Фіброзно-хрящова оболонка складається з окремих пластин гиалинового хряща, які пов'язані між собою щільною волокнистою сполучною тканиною, яка безпосередньо переходить в надхрящницу. У міру зменшення калібру бронхів в них відбувається поступове зменшення розмірів хрящових пластин і збільшення м'язової пласгінкі слизової оболонки. Бронхи середнього калібру мають діаметр просвіту то 2-х до 5 мм. Зберігаючи загальний план будови описаних бронхів, вони разом з тим мають деякими особливостями. Багаторядний Війчастий епітелій слизової оболонки складається з більш низьких клітин; келихоподібнихклітин в ньому менше; сильніше розвинена м'язова пластинка слизової оболонки; фіброзно-хрящова оболонка містить дрібні острівці хряща. При подальшому зменшенні калібру бронхів до дрібних діаметром 1-2 мм, в них поступово зникають хрящові пластинки і залози, а м'язова пла-Стинка слизової оболонки стає відносно більш потужною.
У міру розгалуження дрібних бронхів багаторядний Війчастий епітелій поступово стає дворядним, а в термінальних бронхіолах - однорядним війчастим кубічним. Кінцеві бронхіоли мають діаметр близько 0,5 мм. Слизова оболонка їх вистелена одношаровим кубічним епітелієм: тут крім описаних вище 4-ох типів клітин зустрічаються щіткові, секреторні і бескаемчатие клітини. У власній пластинці слизової оболонки цих бронхіол розташовані поздовжньо йдуть еластичні волокна, між якими залягають окремі пучки гладких м'язових клітин.
Сайт надає довідкову інформацію. Адекватна діагностика і лікування хвороби можливі під наглядом сумлінного лікаря.
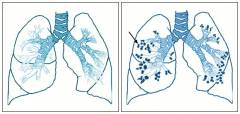 бронхоектатична хвороба
- це відносно рідкісне захворювання дихальної системи, при якому основною проблемою є деформація бронхів і освіту в них гною. Деформовані ділянки бронхів називають також бронхоектазами або бронхоектазами. У деяких випадках ці назви застосовуються і по відношенню до патології в цілому.
бронхоектатична хвороба
- це відносно рідкісне захворювання дихальної системи, при якому основною проблемою є деформація бронхів і освіту в них гною. Деформовані ділянки бронхів називають також бронхоектазами або бронхоектазами. У деяких випадках ці назви застосовуються і по відношенню до патології в цілому.
Бронхоектатична хвороба відрізняється від інших хвороб легенів тим, що бронхоектази при ній є первинним поразкою. Тобто спочатку відбувається розширення і нагноєння бронхів в певній частині легкого, а потім вже може дивуватися інтерстиціальна тканина ( власне дихальні альвеоли). Якщо бронхоектази утворилися на тлі інших патологій ( пневмонія , бронхіт та ін.), То діагноз «бронхоектатична хвороба» не ставиться, а говорять про так званих вторинних бронхоектазів.
Поширеність бронхоектатичної хвороби ( первинногоураження) Становить приблизно 3 - 4 людини на 100 000 населення, але дані сильно варіюють від одного регіону до іншого. Статистично чоловіки страждають від цієї патології в 2,5 - 3 рази частіше, ніж жінки, але аргументованих доказів, чому це відбувається, немає. Також відзначено, що бронхоектатична хвороба частіше розвивається у молодих людей і набуває хронічного перебігу. Це пояснюється тим, що деформація бронхів при цій патології є незворотною.
анатомія легких
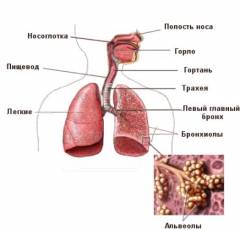 Легкі людини - це парний орган, розташований у грудній порожнині. З кожного боку від грудини розташовується одна легеня. Праве складається з трьох часток ( верхня, середня і нижня) І за обсягом перевершує ліва легеня, яке складається з двох частин ( верхньої і нижньої). Це пояснюється тим, що зліва частина обсягу грудної клітини займає серце . Верхня межа легень ( верхівка) Піднімається на кілька сантиметрів вище ключиці, а нижня розташовується на діафрагму ( плоска м'яз, що розділяє грудну і черевну порожнини). Між двома легкими, за грудиною, є простір, зване средостением. Тут розташовується серце, вилочкова залоза, стравохід, а також проходить ряд важливих судин і нервів.
Легкі людини - це парний орган, розташований у грудній порожнині. З кожного боку від грудини розташовується одна легеня. Праве складається з трьох часток ( верхня, середня і нижня) І за обсягом перевершує ліва легеня, яке складається з двох частин ( верхньої і нижньої). Це пояснюється тим, що зліва частина обсягу грудної клітини займає серце . Верхня межа легень ( верхівка) Піднімається на кілька сантиметрів вище ключиці, а нижня розташовується на діафрагму ( плоска м'яз, що розділяє грудну і черевну порожнини). Між двома легкими, за грудиною, є простір, зване средостением. Тут розташовується серце, вилочкова залоза, стравохід, а також проходить ряд важливих судин і нервів. Самі легкі складаються з наступних частин:
- трахея;
- бронхіальне дерево;
- легеневі часточки;
- ацинуси.
трахея
Трахея являє собою порожню трубку завдовжки близько 10 - 15 см, яка починається в області гортані і спускається вниз в грудну порожнину. По суті, трахея не є частиною легенів, а відноситься скоріше до повітроносних шляхах. За рахунок великого діаметру вона забезпечує проходження великого об'єму повітря до бронхів. Багато патології трахеї тісно пов'язані з роботою легень.Трахея містить в своїх стінах 16 - 20 хрящів напівкруглої форми. Ці хрящі розташовуються таким чином, що незахищеною залишається задня частина трубки. Між собою вони з'єднуються щільною плівкою з сполучної тканини. Таким чином, в задній стінці, Яка прилягає до стравоходу, хрящів немає, і вона являє собою еластичну мембрану. М'язів в стінках трахеї немає. Внутрішня частина вистелена слизовою оболонкою, клітини якої можуть виробляти слиз. Також є ворсинчасті клітини, здатні очищати поверхню оболонки при попаданні на неї сторонніх предметів (частинок пилу і т. п.).
У нижній точці, приблизно на рівні II - V грудних хребців, розташовується біфуркація ( роздвоєння) Трахеї. Тут беруть початок головні бронхи, які несуть повітря до легенів.
бронхіальне дерево
Систему бронхів в легенях нерідко порівнюють з деревом через поступове розгалуження повітроносних шляхів. Головні бронхи починаються від біфуркації трахеї і направляються в товщу легеневої тканини. Правий бронх дещо більше за діаметром і не так відхиляється в сторону. Лівий головний бронх відходить від місця біфуркації бод великим кутом і має менший діаметр.Бронхіальне дерево складається з бронхів різного порядку:
- Часткові бронхи ( першого порядку) . Дані структури відходять безпосередньо від головного бронха і направляються до кожної частці легені. Таким чином, головний бронх справа ділиться на 3, а зліва - на 2 пайових бронха першого порядку.
- Сегментарні бронхи ( другого порядку) . Ці бронхи починаються від пайової бронха і несуть повітря до різних сегментів легені. Кожному бронху другого порядку відповідає свій сегмент. Всього в лівій легені налічується 8 сегментів, а в правому - 10. Сегменти, як і частки, відокремлені один від одного прошарками сполучної тканини.
- Бронхи третього порядку і менш ( до п'ятого порядку включно) . Їх діаметр становить всього кілька міліметрів. Якщо в стінках більш широких бронхів були хрящові освіти, тут вони зникають. Зате на цьому рівні в стінці з'являються клітини гладеньких м'язів. Вони підтримують форму бронха, перешкоджаючи злипанню стінок. У певних умовах може статися спазм гладких м'язів. Тоді просвіт дрібних бронхів виявиться повністю закритим, і повітря не буде надходити далі.
- Бронхіоли. Наступною ланкою є так звані бронхіоли. Вони розташовані безпосередньо всередині легкого. На кінці кожної бронхіоли розташований так званий ацинус, що є основною функціональною одиницею легені.
Саме на рівні бронхіального дерева відбуваються основні патологічні зміни при бронхоектатичної хвороби. З різних причин бронхи 3 - 5 порядку змінюють свою форму. Це відбувається через їх перерозтягнення і втрати нормального м'язового тонусу. В результаті утворюються патологічні розширення, які навіть на повному видиху і при спазмі гладких м'язів не випорожнюються повністю. Тут створюються сприятливі умови для скупчення слизу і розмноження різних патогенних ( хвороботворних) Мікроорганізмів.
легеневі часточки
Часточки є невеликими відділи легень, які вентилюються одним бронхом. Вони мають форму усіченого конуса, зверненого вершиною всередину. Підстава такої часточки лежить на краю легкого і стикається з плеврою ( оболонка, що покриває легені). У кожній часточці відбувається розгалуження входить в неї бронха на 15 - 20 бронхіол.При закупорці воздухоносного бронха вся часточка спадается. Навіть якщо в ній є невеликий об'єм повітря, він поступово розчиняється. При тривалій відсутності вентиляції в спав сегменті утворюється сполучна тканина, яка заміщає собою дихальні альвеоли. Цей процес називається пневмосклерозом і може іноді спостерігатися при бронхоектатичної хвороби.
ацинуси
Ацинус являє собою основну структурну одиницю легкого. Він складається з бульбашок з повітрям, які називаються альвеолами. У ацинус повітря потрапляє по бронхіолах. Альвеоли обплутані густою мережею капілярів - найтонших судин, стінки яких мають високу проникність. Тут відбувається так званий газообмін. Кисень з атмосферного повітря проникає в судини і з'єднується з гемоглобіном . У порожнину ж альвеол з крові виділяється вуглекислий газ, який залишає легкі при видиху.Легкі покриті специфічної оболонкою, яка називається плеврою. Ця ж оболонка переходить на внутрішню поверхню грудної клітини, як би вистілая її. Між легкими і стінками грудної клітини при цьому залишається невелика щілина, яка називається плевральної порожниною. Вона герметична і бере безпосередню участь у процесі дихання. Справа в тому, що при вдиху відбувається розширення не самих легких, а лише стінок грудної клітки. За рахунок герметичності плевральної порожнини в ній створюється негативний тиск, який призводить до розширення легенів і втягування в них повітря. Видих є пасивним процесом, який відбувається при розслабленні дихальних м'язів.
При бронхоектатичній хворобі наступають наступні зміни в анатомії і фізіології легенів:
- розширення бронхівсереднього дрібного калібру. Позбавлені хрящової основи бронхи розширюються, втрачаючи нормальну форму. Вони перестають стискуватися при спазмі гладких м'язів. Основною причиною є розтягнення сполучної тканини, яка міститься в стінці бронха.
- скупчення слизу. В розширених бронхиолах починає накопичуватися слиз, яка в нормі виводиться з легких. Це пояснюється застоєм повітря і відсутністю м'язового тонусу в стінках.
- Порушення проходження повітря. У розширеній ділянці може статися закупорка бронха. Вона обумовлена слипанием стінок, набряком лекгих (при запаленні) Слизової оболонки або скупченням слизу ( або гною).
- запалення бронха. При попаданні в розширений бронх інфекції відбувається її активне розмноження. Найчастіше це супроводжується скупченням гною, який не може нормально відтікає через деформованих стінок. Розвивається запальний процес, що веде до набряку слизової оболонки.
- вогнища пневмосклерозу. Тривале запалення веде до змін в клітинній структурі тканини. М'язові клітини гинуть, а на їх місці утворюється щільна сполучна тканина. В результаті утворюється ділянка пневмосклерозу, який не бере участі в процесі дихання.
Причини бронхоектатичної хвороби
 Механізми і першопричини розвитку бронхоектатичної хвороби на даний момент вивчені не повністю. Справа в тому, що поява бронхоектазів може бути пов'язано з безліччю різних чинників, але жоден з них не можна вважати головним. В цілому всі причини цього захворювання можна розділити на дві групи. Перша - це основні чинники, що впливають на появу первинних бронхоектазів. Другі ж відповідальні за появу вторинних бронхоектазів і не мають прямого відношення до бронхоектатичної хвороби.
Механізми і першопричини розвитку бронхоектатичної хвороби на даний момент вивчені не повністю. Справа в тому, що поява бронхоектазів може бути пов'язано з безліччю різних чинників, але жоден з них не можна вважати головним. В цілому всі причини цього захворювання можна розділити на дві групи. Перша - це основні чинники, що впливають на появу первинних бронхоектазів. Другі ж відповідальні за появу вторинних бронхоектазів і не мають прямого відношення до бронхоектатичної хвороби. Вважається, що причинами розвитку бронхоектатичної хвороби можуть бути:
- генетичні фактори;
- аномалії розвитку легень;
- перенесені дихальні інфекції.
генетичні чинники
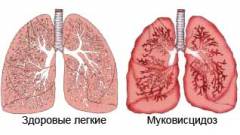
Генетичні чинники - це сукупність вроджених дефектів, які згодом ведуть до утворення бронхоектазів в легких. Причиною цих захворювань є дефект в молекулі ДНК , Яка несе інформацію про всі клітинах в тілі людини. Частина генів кодує інформацію і про клітинах, які входять до складу бронхіальних стінок. Люди, у яких ці гени пошкоджені або відсутні, схильні до вищого ризику утворення бронхоектазів. Роль генетичних факторів у розвитку первинної бронхоектатичної хвороби доведена рядом спеціально проведених досліджень. Крім того, це пояснює ранній дебют захворювання, який зазвичай припадає на період з 5 до 25 років.У людей з вродженими дефектами ДНК можуть спостерігатися такі порушення:
- локальний імунодефіцит ( в слизовій оболонці недостатньо клітин, здатних боротися з інфекцією);
- слабкість гладком'язових клітин в стінках бронхів;
- відсутність або недостатня кількість гладких клітин;
- бронхомаляція ( недостатня міцність або відсутність хрящової тканини в стінці бронхів);
- слабкість і підвищена еластичність сполучної тканини;
- посилене виділення в'язкої мокротиння клітинами слизової оболонки ( при муковісцидозі ).
Синдромами, які супроводжуються перерахованими вище порушеннями, є:
- синдром Швахмана-Дайемонда;
- муковісцидоз;
- синдром нерухомих війок;
- синдром Картагенера;
- синдром Вільямса-Кемпбелла;
- хвороба Дункана.
Аномалії розвитку легенів
Аномалії розвитку легенів є вроджені дефекти, які, однак, рідко є основною причиною бронхоектатичної хвороби ( всього в 5 - 6% випадків). В даному випадку мова йде не про генетичні фактори, а безпосередньо про розвиток плода в утробі матері. У рідкісних випадках люди народжуються вже з бронхоектазами, які потім запалюються і зумовлюють появу бронхоектатичної хвороби. Фактори, що ведуть до таких мутацій, впливають тут на організм матері до вагітності або безпосередньо в період виношування дитини.Факторами, які викликають порушення розвитку плоду, можуть бути:
- зловживання алкоголем;
- прийом деяких лікарських препаратів (з таким, що порушує розвиток плода дією);
- деякі інфекції, перенесені в період вагітності ( цитомегаловірус , Вірус Епштейна-Барр та ін.).
- наявність хронічних хвороб внутрішніх органів (захворювання нирок , хвороби печінки та ін.).
Перенесені дихальні інфекції
Ні для кого не секрет, що діти схильні до респіраторних інфекцій більше, ніж дорослі. Особливо часто вони хворіють у віці 1,5 - 2,5 років, коли припиняється зазвичай грудне годування і організм дитини не отримує материнських антигенів, які захищали його до цього. У більшості випадків респіраторні захворювання в цьому віці не залишають серйозних наслідків.Однак при наявності генетичних дефектів або вроджених аномалій розвитку, про які говорилося вище, хвороба не проходить безслідно. Інфекції, перенесені в дитячому віці, стають ніби пусковим механізмом. При слабкості бронхіальної стінки будь-яка пневмонія або бронхіт, що супроводжуються сильним кашлем , Деформують просвіт бронха. Формується бронхоектаз, який вже не зникає після лікування інфекції.
Медична практика показує, що майже всі пацієнти з бронхоектатичної хворобою перенесли в дитинстві серйозні ГРЗ (зазвичай неодноразово). Це дозволяє винести такі захворювання в категорію причин, що викликають бронхоектатична хвороба.
Окремо слід розглядати вторинні бронхоектази. Вони можуть сформуватися в будь-якому віці і називати їх бронхоектатичної хворобою не можна. Такі дефекти бронхів викликані іншими патологічними процесами в легенях. Спостерігається порушення руху повітря по бронхах, часткове руйнування легеневої тканини, масивний склероз легенів ( заміщення нормальної тканини на сполучну, яка не виконує дихальну функцію). Вторинні бронхоектази залишаються після лікування основного захворювання. Скупчення в них гною і запалення може давати симптоми, схожі з бронхоектатичної хворобою. Надалі діагностика і лікування несильно відрізняються. Саме тому бронхоектатична хвороба часто називають бронхоектазами.
Вторинні розширення бронхів і деформація їх стінок можуть спостерігатися при наступних патологіях:
- затяжна пневмонія;
- важкий бронхіт;
- пневмосклероз;
- пневмоконіози ( професійна патологія, що розвивається при тривалому вдиханні пилу);
- новоутворення в легенях і середостінні;
- хвороби сполучної тканини ( ревматизм , системна червона вовчанка , склеродермія та ін.);
- попадання чужорідних тіл в дихальну систему.
Незалежно від походження бронхоектазів ( первинні або вторинні) Важливу роль в клінічній картині бронхоектазів відіграють патогенні мікроорганізми. Вони потрапляють в розширений бронх з повітрям і фіксуються на стінці порожнини. Через порушення в структурі слизової оболонки інфекція не гине і не видаляється з організму. Йде її активне розмноження і поступове ураження навколишніх тканин. Найчастіше при цьому утворюється гній, який поступово заповнює порожнину бронхоектазу. Саме гострий запальний процес і утворення гною багато в чому визначають симптоми, характерні для даного захворювання. Таким чином, патогенні мікроорганізми також частково є причиною розвитку бронхоектатичної хвороби ( а точніше, причиною її загострень).
Запальний процес при бронхоектазів може бути викликаний наступними мікробами:
- Streptococcus pneumoniae;
- Staphylococcus aureus;
- Haemophilus influenzae;
- Klebsiella pneumoniae;
- Mycoplasma pneumoniae;
- Escherichia coli;
- Chlamydia pneumoniae;
- Streptococcus haemolyticus;
- Legionella pneumophila;
- Moraxella catarralis.
Таким чином, причин, що викликають бронхоектатична хвороба існує досить багато. Зазвичай для розвитку цієї патології необхідно вплив декількох факторів ( наприклад, генетичні дефекти бронхіальної стінки, перенесені респіраторні захворювання та наявність інфекційного вогнища). З практичної точки зору важливо встановити, чи є бронхоектази вторинними, і який саме збудник викликав загострення хвороби. Однозначно встановити причину вдається далеко не завжди.
Види бронхоектатичної хвороби
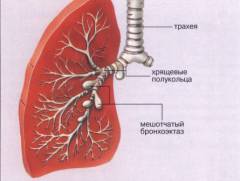 Існує кілька класифікацій бронхоектатичної хвороби, кожна з яких має своє практичне значення. З їх допомогою лікар формулює повноцінний діагноз і полегшує лікування пацієнта в майбутньому. Крім того, багато хто з цих класифікацій відображають клінічну картину ( сукупність симптомів і проявів хвороби).
Існує кілька класифікацій бронхоектатичної хвороби, кожна з яких має своє практичне значення. З їх допомогою лікар формулює повноцінний діагноз і полегшує лікування пацієнта в майбутньому. Крім того, багато хто з цих класифікацій відображають клінічну картину ( сукупність симптомів і проявів хвороби).Кожен випадок бронхоектатичної хвороби можна оцінити за такими критеріями:
- характер деформації бронхів;
- фаза захворювання;
- поширеність процесу;
- тяжкість захворювання;
- походження бронхоектазів.
Характер деформації бронхів
Характер деформації бронхів вважається основним критерієм класифікації, так як безпосередньо описує патологічний процес. Для класифікації хвороби за даним критерієм проводять спеціальне дослідження - бронхографию. Вона показує, як саме змінилася форма бронха. Це багато в чому визначає характер перебігу хвороби і її тяжкість.Існують такі форми розширення бронхів:
- циліндричні. Циліндричні бронхоектази виникають в основному при склерозі бронхіальних стінок. При цьому просвіт бронха розширюється рівномірно на досить великій відстані. Найчастіше це відбувається на тлі інших хвороб легенів ( вторинні бронхоектази). Циліндрична форма не сприяє скупченню великого обсягу гною, тому загальний стан хворих, як правило, не дуже важкий.
- четкообразние. Четкообразние розширення має місце, якщо протягом одного бронха розташоване послідовно кілька круглих або овальних порожнин. Тут може накопичуватися великий обсяг мокротиння або гною, що обумовлює більш важкий перебіг хвороби. При бронхографії ця форма бронхоектазів виглядає як намисто або чотки ( звідси і назва).
- мішечкуваті. Мішечкуватими бронхоектазами називають поодинокі кулясті або овальні розширення з одного боку бронха. Нерідко дана форма зустрічається при вроджених дефектах розвитку легеневої тканини. Мішки є сліпі випинання стінки, які можуть досягати великих розмірів. Тут накопичується значний обсяг мокротиння і гною. Перебіг хвороби у таких пацієнтів зазвичай важкий.
- веретеноподібні. Веретеноподібними називаються такі розширення, коли діаметр бронхоектазу поступово звужується, переходячи в нормальний бронх. Така форма порожнин не сприяє накопиченню гною і ускладнень дихання.
- змішані. Змішаними називаються форми, при яких у одного і того ж пацієнта відзначаються бронхоектази різної форми. Зазвичай це характерно для вторинних бронхоектазів на тлі туберкульозу, пневмосклерозу або інших процесів, пов'язаних з сильною деформацією легеневої тканини. Стан хворих багато в чому залежить від кількості і розмірів бронхоектазів, але прогноз в цілому залишається несприятливим.
фаза захворювання
Оскільки сформувалися бронхоектази з часом не зникають, то дане захворювання завжди вважається хронічним. Стан пацієнта при ньому періодично змінюється в залежності від фази.Протягом бронхоектатичної хвороби розрізняють дві фази:
- фаза загострення. Фаза загострення характеризується потраплянням інфекції в порожнину бронхоектазів. У більшості випадків розвивається виражений запальний процес з накопиченням гною. У цей період симптоми захворювання найбільш яскраві. Може статися швидке погіршення стану пацієнта, аж до термінової госпіталізації. При відсутності адекватного лікування запальний процес виходить за рамки розширеного бронха, розвивається пневмонія. Частота загострень може бути різною - від декількох епізодів на рік до декількох протягом одного місяця. Для поліпшення загального стану пацієнта рекомендується дотримуватися заходів профілактики загострень.
- фаза ремісії. Фаза ремісії характеризується відсутністю гострих симптомів. Пацієнт може відчувати себе повністю здоровим, займатися своєю повсякденною діяльністю, виконувати роботу. Бронхоектази при цьому зберігаються, але не заважають процесу дихання. При наявності множинних розширень бронхів і супутнього пневмосклерозу в фазі ремісії може спостерігатися сухий кашель, ознаки дихальної недостатності.
поширеність процесу
При формулюванні діагнозу лікар зобов'язаний вказати локалізацію патологічного процесу. Вроджені бронхоектази, що утворилися під час внутрішньоутробного розвитку, можуть бути односторонніми, зачіпати лише один сегмент або частку легені. Те ж саме можна сказати про вторинних розширеннях бронхів. Вони локалізуються в тому місці, де мала місце пневмонія або вогнище туберкульозу.При генетичної слабкості бронхіальних стінок бронхоектазів зазвичай з'являються дифузно, у всіх відділах обох легень. Таким чином, за поширеністю можна розрізняти двосторонні або багатосторонні бронхоектази, а також поодинокі або множинні освіти.
тяжкість захворювання
Оцінити тяжкість бронхоектатичної хвороби в цілому досить важко. Тут лікар повинен зіставити ряд різних критеріїв, з яких найбільшу роль відіграє частота загострень і збереження працездатності. В цілому оцінку тяжкості бронхоектатичної хвороби важко зробити об'єктивно, так як чітких рамок не існує.Бронхоектазії можуть мати наступні ступені тяжкості:
- Легка форма. При легкій формі хвороби загострення спостерігаються не частіше, ніж 1 - 2 рази в рік. Госпіталізація при цьому зазвичай не потрібно, прийом призначених ліків швидко допомагає. У період ремісії хворий відчуває себе повністю здоровим і може виконувати будь-яку роботу.
- Форма середньої тяжкості. При бронхоектазів середньої тяжкості хвороба загострюється 3 - 5 разів протягом року. У цей час стан хворого сильно погіршується, йде рясне виділення мокротиння ( до 50 - 100 мл на добу). Пацієнт тимчасово втрачає працездатність, можуть виникати напади дихальної недостатності. На прийом ліків хвороба реагує не відразу, симптоми зникають повільно. У період ремісії також може зберігатися кашель з виділенням мокроти. При дослідженні дихальна функція виявляється кілька зниженою.
- важка форма. При важкій формі загострення хвороби спостерігаються часто. пацієнта мучить сильний кашель, А в добу може виділятися більш 200 мл мокротиння з гноєм і домішками крові. Шкіра бліда, посиніла і холодна, що говорить про дихальну недостатність. Зазвичай пацієнта госпіталізують для стабілізації стану. Періоди ремісії короткі, працездатність при цьому не повертається повністю.
- ускладнена форма. Дана форма виноситься окремо і характеризує стан пацієнта під час ремісії. Якщо у хворого на тлі бронхоектазів розвинулися такі ускладнення як пневмосклероз або легеневе серце , То загальний стан його практично не приходить в норму. У період загострення переважають симптоми, викликані гострим інфекційним процесом, а в період ремісії - дихальної або серцево-судинною недостатністю.
походження бронхоектазів
За походженням, як уже згадувалося вище, бронхоектази діляться на первинні і вторинні. Чітко визначити це іноді не представляється можливим. При виявленні вторинних бронхоектазів слід провести лікування основної патології, яка викликала їх появу ( затяжна пневмонія, туберкульоз і ін.). Це запобіжить ураження інших ділянок бронхів в майбутньому.Симптоми бронхоектатичної хвороби
 Бронхоектатична хвороба виділена як окреме захворювання не тільки через типових структурних порушень в бронхах, а й з-за своєрідною клінічної картини. Більшість симптомів з'являються в період загострення хвороби, коли в порожнинах бронхоектазів починається активний запальний процес. Нерідко при цьому бронхоектазію можна сплутати з іншими респіраторними захворюваннями (пневмонія, гнійний бронхіт). Проблема в тому, що дані патології нерідко розвиваються паралельно, що маскує типову картину бронхоектатичної хвороби. У період ремісії ж у пацієнтів може не бути ніяких скарг зовсім, і лише складні обстеження виявлять захворювання.
Бронхоектатична хвороба виділена як окреме захворювання не тільки через типових структурних порушень в бронхах, а й з-за своєрідною клінічної картини. Більшість симптомів з'являються в період загострення хвороби, коли в порожнинах бронхоектазів починається активний запальний процес. Нерідко при цьому бронхоектазію можна сплутати з іншими респіраторними захворюваннями (пневмонія, гнійний бронхіт). Проблема в тому, що дані патології нерідко розвиваються паралельно, що маскує типову картину бронхоектатичної хвороби. У період ремісії ж у пацієнтів може не бути ніяких скарг зовсім, і лише складні обстеження виявлять захворювання. Найбільш поширеними скаргами пацієнтів при бронхоектатичної хвороби є:
- кашель;
- підвищення температури тіла;
- пальці Гіппократа;
- зниження працездатності;
- втрата ваги;
- відставання в розвитку.
кашель
Кашель є основним і провідним симптомом, який спостерігається у всіх пацієнтів з бронхоектазами. Він викликаний роздратуванням слизової оболонки бронхів і труднощами в проходженні повітря. По суті, це захисна реакція організму, покликана очистити дихальні шляхи. Подразнення слизової відбувається через запального процесу, скупчення мокротиння і гною, деформації бронха.В період загострення хвороби і в період ремісії кашель зазвичай відрізняється. Під час ремісії він частіше сухий. Мокрота ж, якщо і відкашлюється, то в невеликих кількостях, без домішок гною або крові.
У період загострення бронхоектатичної хвороби кашель має такі особливості:
- Наступ кашлю у вигляді нападів. Незважаючи на те, що мокрота відходить досить легко, відкашлятися людина все одно не може. Кожне скорочення дихальної мускулатури веде до виділення нової порції гною з порожнини і викликає новий напад.
- рясне виділення мокротиння. Залежно від розмірів і кількості бронхоектазів, а також від мікроорганізмів, що потрапили в легені, обсяг мокротиння, відкашлює за добу, може бути різним. В середньому відділяється 50 - 200 мл, але в рідкісних випадках добова кількість перевищує 0,5 л ( в основному при скупченні гною).
- Домішки гною в мокроті. Як вже зазначалося вище, багато мікроорганізмів, потрапляючи в порожнину бронхоектазів, ведуть до накопичення гною. Гній формується з продуктів життєдіяльності мікробів, при їх загибелі, при виділенні рідини з слизової оболонки бронхів, а також при руйнуванні клітин легенів. Мокрота при цьому має неприємний запах і характерний колір ( білий, жовтуватий або зеленуватий). Колір залежить від мікроорганізму, який розмножується в легенях.
- Домішки крові в мокроті. домішки крові в мокроті є непостійним явищем, але воно відзначається періодично у кожного третього пацієнта. Кров з'являється зазвичай у вигляді прожилок. Вона потрапляє в порожнину бронха в процесі гнійного розплавлення стінок. У стінках проходять дрібні кровоносні судини (артеріоли), При пошкодженні яких в мокроту потрапляє кров. Після склерозування стінки судини в ній заростають, а гній вже не призводить до її руйнування. Тому у пацієнтів з пневмосклерозом кров в мокроті з'являється рідко. В деяких випадках ( при пошкодженні великої судини) Кашель може супроводжуватися виділенням червоної крові. Найчастіше це спостерігається у пацієнтів з туберкульозом, так як збудники цієї хвороби особливо агресивно руйнують тканину легенів.
- Кашель зазвичай з'являється вранці.Це пов'язано з тим, що за ніч в порожнині бронхоектазів накопичується великий обсяг мокротиння. Після пробудження дихання частішає, відбувається подразнення слизової оболонки і виникає напад кашлю з рясним відділенням мокроти або гною.
- Кашель виникає при зміні положення тіла. Ця особливість пояснюється наявністю бронхоектазів великих розмірів. Вони не заповнюються гноєм повністю. При зміні положення тіла частина рідини перетікає в просвіт бронха, утруднює дихання і викликає напад кашлю.
- Мокрота при бронхоектазах часто містить дві фракції.Вони виявляються, якщо невелика кількість відкашлятися рідини поставити в прозорий стакан. Через деякий час менш щільна фракція, слиз, збереться в верхній частині у вигляді каламутній світлої прошарку. Внизу ж чітко виділиться стовпчик непрозорого гнійного осаду білого або жовтуватого кольору.
На перших етапах захворювання ( зазвичай в дитинстві і в підлітковому віці ) Кашель з'являється періодично, будучи основних симптомів під час загострень. Згодом, у міру прогресування хвороби, кашель стає все більш частим.
хрипи
В період загострення хвороби пацієнти можуть самі скаржитися на хрипи в легенях. Вони пояснюються великим скупченням гною і мокротиння в розширених бронхах. Хрипи при глибокому вдиху чутні іноді навіть на деякій відстані від хворого. Сам пацієнт відчуває їх як коливання грудної клітини, які тимчасово зникають після нападу кашлю.задишка
Даний симптом характерний для пізніх стадій хвороби. У дитячому та підлітковому віці, незабаром після постановки діагнозу, задишка не виникає. У міру збільшення бронхоектазів в розмірах йде все більше викривлення дихальних шляхів. Через це повітря з працею досягає альвеол. На пізніх стадіях при розвитку супутнього пневмосклерозу або легеневого серця задишка стає основним симптомом, який присутній навіть в період ремісії, коли кашлю або інших проявів хвороби немає. Напади частіше спровоковані фізичним навантаженням або надлишком емоцій.Болі в грудях
Легені не мають нервових закінчень, тому вони не відчувають біль. Проте, на періодичні больові відчуття в грудях скаржиться 30 - 40% пацієнтів з бронхоектатичної хворобою. Цей симптом з'являється завжди в період загострень, коли йде гостре запалення і накопичення гною. Якщо цей процес досягає плеври, яка багата нервовими закінченнями, хворі скаржаться на болі. Їх характер може бути різним - від тупих і ниючих нападів, що тривають кілька днів ( в період загострення) До гострої спалаху в момент глибокого вдиху.Підвищення температури тіла
Підвищення температури тіла - характерний симптом загострення при бронхоектатичної хвороби. Найчастіше він вказує на залучення в запальний процес паренхіми легкого ( альвеолярних мішечків) І паралельний розвиток пневмонії. Даний симптом виникає через попадання в кров токсичних речовин. Ці речовини частково виділяються мікробами в осередку інфекції, частково проникають в кровотік в процесі розсмоктування гною.Зазвичай температура тримається на субфебрильной рівні ( 37 - 38 градусів) Протягом декількох днів або тижнів. Вона реагує на прийом жарознижуючих засобів , Але до норми знижується рідко. Іноді швидке накопичення гною веде до підвищення температури до 39 градусів. Вона спадає після відкашлювання великої кількості гною. Це характерно саме для бронхоектатичної хвороби, але спостерігається далеко не у всіх пацієнтів.
пальці Гіппократа
Пальцями Гіппократа називають розширення кінцевих фаланг пальців, яке відбувається в міру прогресування дихальної недостатності. Цей симптом рідко можна побачити у пацієнтів молодше 40 - 45 років. Механізм його появи до кінця неясний. Вважається, що нігтьова фаланга пальця стає більш пористої через тривалу нестачу кисню. Це веде до її розширення. Найчастіше порушуються пальці рук ( тут симптом видно більш чітко), Але на пальцях ніг деякі зміни також присутні. Згодом пальці приймають форму барабанної палички.Нігті на пальцях починають куполообразно підніматися. Їх іноді називають нігтями в формі годинних стекол за зовнішню схожість. Ці зміни є незворотними і зберігаються до кінця життя.
зниження працездатності
Зниження працездатності спостерігається при середній і важкій формах хвороби. Пацієнт погано переносить практично будь-яку фізичну навантаження, так як вона викликає у нього напади кашлю або задишки. Якщо робота пов'язана з вдиханням пилу, доглядом за тваринами або тривалим перебуванням на вулиці, то у пацієнта частіше трапляються загострення. Через труднощів дихання організм не отримує достатньої кількості кисню, і хворий постійно відчуває себе розбитим, втомленим, відчуває тривалі напади головного болю і запаморочення. У період загострень цьому сприяє і інтоксикація через інфекційного процесу.Втрата ваги
Втрата ваги найчастіше спостерігається після загострення хвороби. Це пояснюється тим, що під час гнійного процесу у пацієнта підвищена температура, спостерігаються підвищена пітливість і поганий апетит . При частих загостреннях пацієнт виглядає змарнілим. У той же час особа може залишатися одутлим ( опухлим), А грудна клітина - злегка розширеною. Ця непропорційність також є типовою ознакою бронхоектатичної хвороби.Відставання в розвитку
Відставання в розвитку спостерігається у дітей з вродженими бронхоектазами. Вони часто страждають від респіраторних інфекцій. Знижений апетит і недолік кисню не дають клітинам організму нормально ділитися. З часом ( з 3 - 4 років) Дитина починає помітно відставати в рості і вазі від своїх однолітків. Рівень розумового розвитку при цьому не страждає, тобто хвороба не впливає безпосередньо на центральну нервову систему. Проте, після тривалих розумових навантажень у дитини можуть бути головні болі. Рівень уваги і концентрації знижений. Ці ознаки в поєднанні з хронічним кашлем і періодичним підвищенням температури повинні наводити на думку про бронхоектазах.При розвитку ускладнень у пацієнтів можуть спостерігатися й інші симптоми, наприклад, блідість шкірних покривів при пневмосклерозі, болю в попереку при амілоїдозі нирок, набухання шийних вен при легеневому серці. Однак всі ці прояви хвороби не пов'язані безпосередньо з бронхоектазами.
В цілому можна відзначити, що сукупність симптомів і характер перебігу хвороби дозволяє запідозрити бронхоектатична хвороба при першому ж зверненні до лікаря. Проте, жоден з цих симптомів не підтверджує діагноз однозначно. Для цього необхідно провести ряд спеціальних досліджень.
Діагностика бронхоектатичної хвороби
 Діагностика бронхоектатичної хвороби спрямована на виявлення деформованих бронхів і уточнення особливостей перебігу хвороби у конкретного пацієнта. На початкових етапах діагностикою займаються лікарі терапевти або педіатри ( якщо ознаки патології виявляють у дітей). При підозрі на наявність бронхоектазів пацієнта відправляють до лікаря-пульмонолога для остаточного формулювання діагнозу.
Діагностика бронхоектатичної хвороби спрямована на виявлення деформованих бронхів і уточнення особливостей перебігу хвороби у конкретного пацієнта. На початкових етапах діагностикою займаються лікарі терапевти або педіатри ( якщо ознаки патології виявляють у дітей). При підозрі на наявність бронхоектазів пацієнта відправляють до лікаря-пульмонолога для остаточного формулювання діагнозу. В цілому бронхоектатична хвороба діагностувати досить важко, так як вона супроводжується іншими патологічними процесами в легенях. Під час загострення проводиться спостереження пацієнта і оцінюються симптоми. У період ремісії виявити бронхоектази значно складніше.
На перших етапах діагностики застосовуються такі методи обстеження пацієнта:
- Загальний огляд. Загальний огляд проводиться для виявлення видимих симптомів ( барабанніпальці, блідість шкіри і т. п.). Крім того, при бронхоектатичної хвороби можна помітити вибухне або втягування шкіри в міжреберних проміжках. Це пояснюється тим, що в легкому утворюються ділянки з закритими повітряними порожнинами або без повітря зовсім. У процесі дихання уражена сторона дещо відстає, а амплітуда дихальних рухів ( то, наскільки піднімаються ребра на вдиху) Може бути знижена.
- Перкусія грудної клітини. Перкусія грудної клітини являє собою простукування за допомогою пальців всій проекції легенів. При бронхоектазах значних розмірів на ураженій ділянці перкуторний звук притупляється. Під пальцями розташовується порожнину з рідиною або ділянку фіброзу легені, де не міститься повітря.
- Аускультація грудної клітини. Аускультація під час ремісії захворювання виявляє більш жорстке дихання і характерний гул над розширеними бронхами. Він створюється при проходженні повітря на глибокому вдиху. Під час загострення чутні різнокаліберні вологі хрипи, пов'язані зі значним скупченням гною і мокротиння.
В діагностиці бронхоектатичної хвороби застосовуються такі інструментальні методи дослідження:
- функціональні проби;
Рентген легенів
Рентгенівський апарат - пристрій здатне створювати рентгенівське випромінювання, яке пройшовши через тіло людини і потрапивши на плівку формує на ній зображення.Отриманий знімок надалі зветься рентгенограми. На ній видно чергування світлих і темних ділянок різної інтенсивності. Вони характеризують внутрішню структуру грудної клітини.
У момент дослідження пацієнт повинен перебувати між рентгенівським апаратом і плівкою таким чином, щоб плівка тісно прилягала до тіла пацієнта, а відстань до апарату становила в середньому близько 1 метра. Доза опромінення при одноразовому дослідженні становить близько 0,3 мілізіверт ( одиниця виміру енергії), Що підтверджує абсолютну безпеку даного методу діагностики. На сучасних апаратах отримана доза настільки мала, що ні вагітність, ні молодість пацієнта не можуть вважатися абсолютними протипоказаннями. Проте, цим категоріям людей обстеження призначають лише в разі потреби, а не в плановому порядку.
В середньому така рентгенографія займає кілька хвилин. Приблизно 20 - 30 секунд пацієнтові не дозволяється ворушитися. Це необхідно для отримання чіткої картинки. При класичному методі результат буде готовий на наступний день, так як плівка повинна пройти попередню обробку в лабораторії. На екранах моніторів в цифровому вигляді результат можна отримати швидше.
Дослідження зазвичай виконують у вертикальному положенні(стоячи) в кількох проекціях:
- пряма, Коли напрямок променів перпендикулярно фронтальній площині ( площині лоба), А плівка прилягає до грудей або спині;
- бічна, Коли рентгенівські промені йдуть збоку ( напрямок визначається ураженої стороною).
Ознаками бронхоектатичної хвороби на рентгенограмі є:
- Деформація легеневого малюнка. Бронхи НЕ розгалужуються рівномірно по всій площі легких. В окремих місцях їх стінки потовщені, що відбивається на знімку у вигляді затемнень.
- локальний пневмосклероз. На рентгенограмі це ускладнень нагадує біла пляма на тлі більш темною легеневої тканини. Цей контраст пояснюється відсутністю повітря в склерозірованнимі ділянці. Нерідко в центрі затемнення можна розрізнити чітко обмежену порожнину ( власне розширений бронх).
- Стільниковий малюнок ураженої ділянки. Даний ознака з'являється при множинних бронхоектазів. Дрібні розширення бронхів створюють на знімку подобу бджолиних сот з осередками неправильної форми.
- Зменшення в обсязі функціональної тканини легені. На знімку це виглядає як зменшення в обсязі одного з легких або збільшення іншого ( формування специфічного розширення - емфіземи). Такі зміни характерні для пізньої стадії хвороби.
- поява кіст. Власне бронхоектази на рентгенограмі виглядають як кістообразних порожнини. Під час загострення в них можна побачити навіть рівень рідини.
функціональні проби
При бронхоектатичній хворобі велике значення має вимір функції зовнішнього дихання ( ФЗД). Цей показник може вказувати на ступінь функціональної недостатності легень, уражених при даній патології. Найбільш доступним і поширеним методом при цьому є спірометрія. Цю діагностичну процедуру проводять з використанням спеціального приладу - спірометра. Сучасні спірометри складаються з декількох компонентів - трубки, датчика і мікрокомп'ютера. Вся необхідна інформація про ФВД висвічується на екрані приладу після завершення процедури.Особливою підготовки до даного дослідження не потрібно. Процедуру зазвичай виконують в ранкові години натщесерце. За 12 - 24 години до дослідження необхідно зупинити прийом ліків, які можуть вплинути на результати дослідження. Попередньо відпочивши в кабінеті, пацієнт повинен сісти на стілець і дихати в трубку приладу протягом декількох хвилин. Спірометрія абсолютно безпечна і не має абсолютних протипоказань. Результати дослідження лікар отримує моментально, прочитуючи свідчення з екрану апарату.
Основними показниками, які реєструються при спірометрії, є:
- Дихальний об'єм легенів - це кількість повітря, яке вдихається і видихається пацієнтом при нормальному ритмі дихання. У міру прогресування пневмосклерозу у хворих з бронхоектазами дихальний обсяг поступово знижується.
- Резервний об'єм вдиху. Так називається кількість повітря, яке пацієнт може вдихнути після звичайного вдиху, докладаючи додаткові зусилля. Цей показник характеризує еластичність легеневої тканини. При бронхоектазах і склерозі він сильно знижений.
- Резервний обсяг видиху. Даний обсяг є зворотним до вищеописаного. Він характеризує ту кількість повітря, яке може видихнути пацієнт із зусиллям. У пацієнтів з бронхоектазами при цьому часто спостерігаються напади кашлю, так як посилений видих виганяє рідину з патологічних порожнин в просвіт бронхів.
- Життєва ємність легенів обчислюється шляхом підсумовування трьох попередніх показників.
- Форсована життєва ємкість легень - максимальний обсяг видиху після максимально глибокого вдиху. Саме він характеризує, наскільки добре працює дихальна система в цілому.
- Обсяг форсованого видиху - це кількість повітря, який може видихнути пацієнт за одну ( першу) Секунду. Даний показник при наявності бронхоектазів теж знижений.
- індекс Тиффно - це важливий практичний показник роботи легенів. Він являє собою відношення між обсягом форсованого видиху і форсованої життєвої ємності легень. Цей показник служить головним індикатором оцінки прохідності бронхів. При його зниженні можна говорити напевно про наявність перешкод саме на рівні бронхіального дерева.
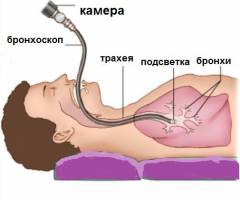
бронхоскопія
Бронхоскопія - це інструментальний метод, який полягає в огляді слизової оболонки трахеї і бронхів за допомогою спеціальної камери. Прилад, який використовується для цієї процедури, називається фібробронхоскопії. Він являє собою гнучкий провід, на одному кінці якого розташована мініатюрна камера, а на другому - невеликий вічко і всілякі регулятори зображення.Бронхоскопія є досить складним і неприємним для пацієнта дослідженням. Вона триває близько 5 - 10 хвилин, протягом яких він зазнає труднощів з диханням. Крім того, при введенні бронхоскопа відчувається нудота , А при проходженні гортані - біль.
Бронхоскопія вимагає наступні заходи з підготовки:
- дослідження проводять натщесерце;
- за кілька годин до процедури не слід навіть пити воду;
- проводиться місцеве знеболення слизової оболонки горла за допомогою спеціальних спреїв;
- за день до проведення процедури пацієнт починає отримувати заспокійливі препарати (в уколах або в таблетках);
- дослідження проводиться після прийому препаратів, що сприяють очищенню бронхів від мокротиння і їх розширення;
- у пацієнта має бути рушник або серветки, так як після закінчення процедури можливо кровохаркання.
бронхографія
Бронхографія - це рентгенівський знімок легенів після введення в них спеціального контрасту. Цей контраст розподіляється по бронхіальному дереву і робить його виразним на отриманому знімку. У більшості випадків контраст роблять на основі маслянистих або водних сумішей з додаванням йоду. Пацієнт отримує його за деякий час до рентгенографії. Введення і розподіл контрасту по бронхах супроводжується неприємними відчуттями.Для отримання якісного зображення необхідно провести попередню очистку бронхів від мокротиння. Для цього пацієнтові дають ліки, що сприяють відходженню мокротиння. В іншому випадку контраст не розподілені рівномірно і не покаже чіткий контур бронхів.
Даний метод дослідження має ряд протипоказання:
- індивідуальна непереносимість компонентів контрасту ( алергія );
- важка дихальна недостатність;
- легеневі кровотечі;
- хронічне захворювання нирок ( саме через них контраст повинен покинути організм після процедури).
Всі ці методи спрямовані на візуальне відображення структурних порушень в легенях і збір даних про роботу дихальної системи. Однак процес діагностики ними не обмежується. для збору повної інформації про хвороби і призначення правильного лікування проводиться ряд додаткових досліджень.
Повна програма обстеження пацієнтів з бронхоектазами включає наступні процедури:
- бактеріологічний аналіз мокроти;
- електрокардіографія ( ЕКГ );
- консультація ЛОР-лікаря.
Загальний аналіз крові
В загальному аналізі крові зміни спостерігаються в основному в період загострень. Типовими для бронхоектатичної хвороби є зростання рівня лейкоцитів і зсув лейкоцитарної формули вліво. Найчастіше це говорить про наявність гострого запального процесу. При тривалому і тяжкому перебігу хвороби може відзначатися анемія (зниження рівня еритроцитів ).Біохімічний аналіз крові
Біохімічний аналіз крові більш чутливий до патологічних процесів в організмі, ніж загальний. За його результатами можна судити не тільки про наявність запалення, але і про розвиток деяких ускладнень бронхоектатичної хвороби. Часом результати аналізу вказують на патологічні зміни в організмі ще до появи видимих симптомів.Типовими змінами в біохімічному аналізі крові є підвищення рівня наступних речовин:
- сіалові кислоти;
- серомукоид;
- фібрин;
- гаптоглобин;
- альфа-глобуліни і гамма-глобуліни.
Загальний аналіз сечі
В загальному аналізі сечі змін зазвичай не спостерігається. Поява в сечі клітин циліндричного епітелію ( цилиндрурия) І білків ( протеїнурія) Характерно лише в разі амілоїдозу нирок.Бактеріологічний аналіз мокротиння
Бактеріологічний аналіз мокротиння рекомендується проводити всім пацієнтам з бронхоектатичної хворобою. Матеріалом для дослідження при цьому служить мокрота або гній, відокремлюються з кашлем. У них міститься велика кількість мікроорганізмів, які викликали загострення хвороби.При взятті мокротиння для аналізу слід дотримуватися наступних правил:
- брати мокротиння бажано вранці, так як в цей час її відходить більше і можна отримати більше живих мікроорганізмів;
- слід зробити бактеріологічний аналіз до початку прийому антибіотиків (в іншому випадку є ризик отримати помилково негативні результати);
- при наявності вогнищ інфекції у верхніх дихальних шляхах ( гайморит, фронтит ) Потрібно запобігти попаданню мікробів з цих областей в зразок ( це може спотворити результат аналізу).
Наступним етапом, який також потрібно проводити хворим з бронхоектазами, є складання антибіотикограми. Отриману культуру мікробів перевіряють на стійкість до різних антибіотиків. В результаті через кілька днів вдається отримати достовірну інформацію про те, який препарат буде найбільш ефективним для лікування даного конкретного пацієнта. Найчастіше повторні загострення хвороби викликаються одним і тим же видом мікробів, тому антибіотикограму складають не завжди ( для економії часу). Однак ідентифікацію збудника на живильних середовищах або під мікроскопом проводити потрібно при кожному загостренні.
електрокардіографія
Електрокардіографічне дослідження ( ЕКГ) Призначається для оцінки функції серця. На ранніх етапах бронхоектатичної хвороби ніяких патологічних змін зазвичай не спостерігається. Незначні збої можуть відзначатися лише в період важких загострень. У пацієнтів же з множинними бронхоектазами і пневмосклерозом ЕКГ необхідно знімати не рідше, ніж раз на півроку. Це дозволить помітити ознаки формування легеневого серця на ранніх стадіях і вчасно почати лікування даного ускладнення.Консультація ЛОР-лікаря
Консультація ЛОР-лікаря необхідна, щоб виявити осередки інфекції у верхніх відділах дихальних шляхів. Якщо такі є, лікар повинен вжити заходів для їх усунення. Наприклад, при хронічних гайморитах або фронтитах прийом антибіотиків не завжди повністю знищує інфекцію. Через це часто спостерігаються загострення бронхоектатичної хвороби і погіршується прогноз на майбутнє. при хронічних тонзилітах слід видалити мигдалини , А при гаймориті - зробити пункцію з промиванням пазух носа від гною. Все це знизить ймовірність попадання інфекції в бронхоектази. Діагностикою та лікуванням подібних проблем займається ЛОР-лікар.Метою цих обстежень є діагностика ускладнень і особливостей перебігу хвороби. Інформація, яку отримує при цьому лікар, допомагає підібрати більш швидке і ефективне лікування. Найбільш інформативними ці обстеження будуть в період загострення, коли має місце гострий запальний процес і розвиток інфекції. Під час ремісії ніяких змін може і не виявлятися.
Лікування бронхоектатичної хвороби
 До лікування бронхоектатичної хвороби можна підходити по-різному. Залежить підхід в основному від важкості перебігу і фази патологічного процесу. При легкому перебігу необхідно лише дотримуватися профілактичні заходи, щоб не допускати частих загострень. При більш важкому стані пацієнта може знадобитися термінова госпіталізація з подальшим лікуванням в умовах стаціонару. Відповідне лікування і догляд можуть забезпечити фахівці в відділенні пульмонології або терапії.
До лікування бронхоектатичної хвороби можна підходити по-різному. Залежить підхід в основному від важкості перебігу і фази патологічного процесу. При легкому перебігу необхідно лише дотримуватися профілактичні заходи, щоб не допускати частих загострень. При більш важкому стані пацієнта може знадобитися термінова госпіталізація з подальшим лікуванням в умовах стаціонару. Відповідне лікування і догляд можуть забезпечити фахівці в відділенні пульмонології або терапії. У різних випадках можуть бути застосовані найрізноманітніші методи лікування бронхоектазів - від народних методів лікування до хірургічного видалення деформованих бронхів. Велике значення мають дані, отримані в ході діагностичних процедур. Саме на їх підставі складається план лікування пацієнта. В окремих випадках цей процес може затягнутися на довгі роки, так як хвороба періодично загострюється. Пацієнту слід регулярно відвідувати лікаря і стежити за станом здоров'я.
В процесі лікування бронхоектатичної хвороби вдаються до наступних методів:
- медикаментозне лікування;
- хірургічне лікування;
- інструментальні методи лікування;
- профілактика загострень захворювання;
- дотримання правильного харчування;
- народні методи лікування.
Медикаментозне лікування
Медикаментозне або консервативне лікування є основним при бронхоектазів. Можуть застосовуватися різні групи препаратів, кожен з яких має свою дію. Часом пацієнтам з важкими формами хвороби доводиться приймати ліки постійно, навіть в період ремісії. У період же загострення кількість препаратів збільшується.Медикаментозне лікування бронхоектатичної хвороби в стадії загострення переслідує такі цілі:
- очищення бронхів від мокротиння ( її розрідження і відхаркування);
- поліпшення дихальної функції;
- знищення патогенних мікробів;
- усунення гострого запального процесу ( це запобіжить розвитку пневмосклерозу);
- зниження температури тіла;
- дезинтоксикация організму ( очищення від мікробних токсинів).
Групи препаратів, що застосовуються при лікуванні бронхоектатичної хвороби
| Група препаратів | Механізм дії | Назва препарату | Дозування і вказівки по застосуванню |
| антибіотики | Пригнічують ріст бактерій і знищують їх. | ципрофлоксацин | 200 - 500 мг по 2 - 3 рази на добу в залежності від тяжкості симптоматики. |
| левофлоксацин | 250 - 500 мг по 1 - 2 рази на добу. | ||
| азитроміцин | Добова доза для дорослих становить 0,25 - 1 г, дітям призначають з розрахунку 5 - 10 мг на 1 кг маси тіла ( мг / кг / сут). | ||
| протизапальні препарати | Надають протизапальний, і жарознижуючий ефект. | парацетамол | Дорослим по 0,3 - 0,5 г 3 - 4 рази на добу. Дітям від 9 до 12 років - до 2 г / сут. Дітям віком до 9 років з розрахунку 60 мг / кг / сут 3 - 4 рази на день. |
| аспірин | Добова доза для дорослих від 0,25 до 1,0 г / сут. Дозування для дітей залежить від віку і становить від 0,05 до 0,3 г / сут. | ||
| ібупрофен | Для зниження температури тіла нижче 39 градусів дозування становить 10 мг / кг / сут, при більш низькій температурі ( 38 - 39 градусів) - 5 мг / кг / сут. | ||
| Муколітичні препарати (муколітики) | Дані кошти сприяють розрідженню мокротиння і полегшують її виділення з бронхів. | ацетилцистеїн | Добова доза для дорослих - 600 мг, для дітей до 2 років - 200 мг, а для більш старшого віку - 400 мг. |
| бромгексин | Пацієнтам від 14 років призначають по 8 -16 мг 3 - 4 рази на добу. Дітям від 6 до 12 років призначають по 6 - 8 мг 3 - 4 рази / добу. Дітям молодше 6 років - по 2 - 4 мг з такою ж частотою. |
||
| Амброксол | Пацієнтам від 12 років призначають по 30 мг 2 - 3 рази на добу. Дітям від 5 до 12 років - по 15 мг 2 - 3 рази / добу. Дітям до 5 років по 7 мг 2 - 3 рази / добу. ( дозування вказана для таблеток). |
||
| Селективні β2-адреноміметики
| Мають бронхорасширяющим дією, полегшують проходження повітря по бронхах, полегшують відкашлювання мокроти. | сальбутамол | Дозування залежить від віку, форми випуску, тяжкості симптомів. Перед застосуванням цих препаратів потрібна обов'язкова консультація з лікарем, так як можливі серйозні побічні ефекти. |
| тербуталін | |||
| фенотерол |
Вибір антибіотика робиться в залежності від виявленого збудника хвороби і його чутливості до препаратів. Перед початком антибіотикотерапії бажано скласти антибіотикограму. При розвитку ускладнень ( амілоїдоз нирок, легеневе серце, легенева кровотеча) Деякі з перерахованих вище препаратів можуть бути протипоказані. Тому самолікування під час загострення бронхоектатичної хвороби строго заборонено. Доцільність застосування лікувальних аерозолів і інгаляцій також необхідно обговорити з лікарем. При інтенсивному утворенні гною в бронхоектазах вони можуть бути протипоказані.
хірургічне лікування
Хірургічне лікування бронхоектазів є радикальним методом, який дозволяє повністю вилікувати деяких пацієнтів. До нього вдаються лише в тих випадках, коли розширено один або два бронха, бажано в межах однієї легеневої частки. Велике значення відіграє також розташування бронхоектазів і їх розмір. У ряді випадків видалення навіть одиночного освіти пов'язано з невиправданим ризиком. Тому далеко не всі пацієнти можуть позбутися бронхоектазів хірургічним шляхом.Протипоказаннями до проведення хірургічного лікування є:
- множинні двосторонні бронхоектази;
- фаза загострення захворювання з накопиченням гною;
- амілоїдоз нирок з ознаками ниркової недостатності ;
- легеневе серце;
- глибоке розташування бронхоектазу ( це ускладнює хірургічний доступ);
- вік пацієнта до 14 - 16 років ( до цього грудна клітка активно зростає і становище бронхоектазів може дещо змінюватися).
Інструментальні методи лікування
Інструментальні методи лікування застосовуються в основному в якості підтримуючої терапії або при важкому перебігу хвороби. До них відноситься, наприклад, ендобронхіальное введення деяких препаратів. За допомогою того ж бронхоскоп лікар проникає в бронхіальне дерево і підходить як можна ближче до місця розширення. Після цього сюди впорскується антибактеріальний засіб або препарати для розрідження мокротиння. Ефективність такого введення препаратів значно вище, ніж при їх вживанні в формі таблеток або уколів.Іншим інструментальним методом є фізіотерапія. Вона проводиться в основному в період ремісії захворювання і запобігає загострення хвороби.
Основними фізіотерапевтичними методами лікування є:
- мікрохвильове опромінення;
- електрофорез з хлоридом кальцію;
- індуктометрія ( дія високочастотним магнітним полем).
Профілактика загострень захворювання
Як вже зазначалося вище, значне місце в лікуванні бронхоектатичної хвороби займає профілактика загострень. Коли пацієнт розуміє суть патологічного процесу в організмі, він без праці може дотримуватися всіх необхідних заходів обережності, щоб його стан не погіршився.Профілактика загострень бронхоектатичної хвороби включає наступні заходи:
- уникнення переохолодження організму;
- своєчасне лікування застуди або інших інфекцій верхніх дихальних шляхів;
- своєчасне лікування карієсу і інфекційних процесів в ротовій порожнині;
- обмеження контакту з хворими, які поширюють інфекцію аерогенним ( при диханні) Шляхом;
- відвідування терапевта або пульмонолога не менше 3 - 4 разів на рік, навіть при відсутності загострень;
- відмова від куріння;
- обмеження вдихання пилу ( при необхідності - зміна робочого місця);
- вакцинація дітей ( але не в період загострення) І використання сезонних вакцин ( проти грипу ).
Крім того, в рамках профілактики ( а іноді і лікування загострень) Бронхоектатичної хвороби пацієнтам часто призначають санаторно-курортне лікування. Свіже повітря сприяє підвищенню резистентності ( опірності) Організму, що знижує ймовірність розвитку інфекції. При загостреннях слід вдаватися до лікувальної фізкультури і масажу, які сприяють очищенню бронхів, виділенню мокротиння і полегшення дихання.
Дотримання правильного харчування
При розвитку бронхоектатичної хвороби всім пацієнтам рекомендується профілактична дієта №13 за Певзнером. Вона особливо важлива в рамках профілактики загострень. В цілому такий режим харчування застосовується при інфекційних захворюваннях.Суть дієти №13 зводиться до наступних основних постулатів:
- висока калорійність їжі;
- споживання продуктів, багатих вітамінами і мінеральними елементами;
- споживання великої кількості рідини;
- раціональний режим харчування і правильна кулінарна обробка продуктів;
- обмежене споживання жирної, солоної, приправленою їжі.
Всім пацієнтам необхідно споживати продукти багаті вітамінами ( А, С, В1, В2) І мінеральними речовинами ( кальцієм, фосфором, магнієм, цинком і ін.). Споживання великої кількості рідини є одним з головних механізмів зниження інтоксикації організму, яка виникає внаслідок загибелі мікробів і руйнування тканини легенів. Загальний обсяг рідини повинен бути не менше 1,5 - 2 л на добу. Режим харчування багаторазовий - до 5 - 6 разів на день дрібними порціями. Вживають добре термічно і механічно оброблену їжу, яку найчастіше готують на пару і подають на стіл в теплому вигляді. Перевагу віддають супів або пюре, так як вони легше засвоюються ослабленим організмом.
У живильному раціоні виключають такі продукти:
- жирні сорти м'яса;
- випічка в великих кількостях;
- макарони;
- смажені яйця;
- жирні бульйони;
- алкоголь.
- нежирні сорти м'яса, риби, птиці;
- кисломолочні продукти;
- соки, морси;
- свіжі фрукти і ягоди, овочі;
- мед, джем, повидло;
- яйця всмятку або у вигляді омлету.
Народні методи лікування
Народні методи лікування бронхоектатичної хвороби спрямовані на розрідження мокроти і полегшення її виділення. У більшості випадків ці методи можуть застосовуватися паралельно з медикаментозним лікуванням. У разі важкого стану хворого або ускладнень наявності ускладнень необхідно попередити лікаря про народні методи, Які використовує пацієнт. При вираженому гнійному процесі в бронхах ряд народних засобів може бути тимчасово протипоказаний. У період же ремісії можна продовжити курс.Найкраще при бронхоектазах допомагають такі народні засоби:
- Насіння льону розтирається в порошок і перемішується з часниково-медової сумішшю. На півлітра суміші необхідно розтерти близько 100 г насіння. Приймають її по 1 чайній ложці за півгодини до їжі. Це засіб зміцнює імунітет , Допомагає перемогти інфекцію і сприяє розрідженню вмісту бронхів.
- Відвар часнику.Одну головку часнику нарізають дрібними шматочками, зберігаючи сік, і змішують з 250 мл молока. Суміш кип'ятять протягом 3 - 5 хвилин на маленькому вогні. Потім шматочки часнику фільтрують через марлю, а молоко п'ють по 1 столовій ложці 3 рази на день до їди.
- Морквяний сік змішують з кип'яченим молоком і липовим медом. На 50 грам меду береться за 250 г інших компонентів. Суміш настоюють, періодично перемішуючи, протягом 5 - 6 годин. Приймають її підігрітою до 40 - 50 градусів 3 - 5 разів на добу до полегшення кашлю.
- Настій листя алое. Наполягання проводиться на виноградне вино помірної фортеці. На 4 великих листа необхідно 0,5 л вина. Листя ошпарюють окропом, розминають без втрати соку і поміщають в посудину. Наполягання у вині триває 3 - 4 дні в темному місці. Після цього засіб приймають по 1 столовій ложці 3 рази на день протягом 5 - 7 днів.
Наслідки бронхоектатичної хвороби
 Бронхоектатична хвороба є патологією, яка може викликати найрізноманітніші ускладнення. Нерідко механізм появи цих ускладнень залишається до кінця не з'ясованим. Їх висока поширеність підтверджується лише статистично. Це стосується, наприклад, амілоїдозу нирок, процес розвитку якого поки неясний. В цілому ускладнення при бронхоектазах можуть зачіпати не тільки дихальну систему, а й інші органи. Нерідко в період ремісії основної хвороби саме наслідки і різні ускладнення зумовлюють важкий стан пацієнтів. Деякі з них можуть представляти і серйозну загрозу для життя.
Бронхоектатична хвороба є патологією, яка може викликати найрізноманітніші ускладнення. Нерідко механізм появи цих ускладнень залишається до кінця не з'ясованим. Їх висока поширеність підтверджується лише статистично. Це стосується, наприклад, амілоїдозу нирок, процес розвитку якого поки неясний. В цілому ускладнення при бронхоектазах можуть зачіпати не тільки дихальну систему, а й інші органи. Нерідко в період ремісії основної хвороби саме наслідки і різні ускладнення зумовлюють важкий стан пацієнтів. Деякі з них можуть представляти і серйозну загрозу для життя. Основними наслідками і ускладненнями бронхоектатичної хвороби є:
- хронічна дихальна недостатність;
- пневмосклероз;
- легеневе серце;
- амілоїдоз нирок;
- септицемія;
- легеневі кровотечі.
Хронічна дихальна недостатність
Хронічна дихальна недостатність є основною проблемою у всіх пацієнтів з бронхоектазами. Деформовані ділянки бронхів і перибронхіальних склероз легеневої тканини перешкоджають нормальному проходженню повітря. Через це в альвеолах утруднений газообмін. Венозна кров при проходженні легень не збагачується киснем до потрібного рівня. При відповідному аналізі можна виявити зниження парціального тиску кисню в артеріальній крові.Дихальна недостатність прогресує в міру розвитку пневмосклерозу. Чим частіше у пацієнта відбуваються загострення бронхоектатичної хвороби, тим сильніше порушується процес дихання. На пізніх стадіях хвороби саме дихальна недостатність, а не інфекція, стає основною проблемою.
Типовими ознаками дихальної недостатності є:
- задишка при фізичному навантаженні;
- м'язова слабкість ;
- підвищена стомлюваність;
- запаморочення;
- посиніння кінчика носа, кінчиків пальців;
- непереносимість холоду.
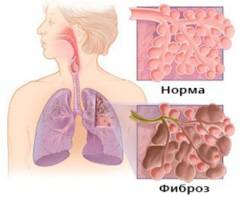
пневмосклероз
Пневмосклероз при бронхоектазах розвивається повільно. Процес розростання сполучної тканини починається навколо уражених бронхів. Його запускає хронічне запалення і агресивна дія гною. Найчастіше у пацієнтів з бронхоектазами спостерігається вогнищеве розростання сполучної тканини, яке обмежується сегментом, в якому розташовується бронхоектаз.Пневмосклероз є незворотнім процесом і являє собою основну проблему з боку дихальної системи. Через нього дихальний обсяг легенів падає і розвивається хронічна дихальна недостатність, про яку говорилося вище. Ефективного лікування при пневмосклерозі не існує, тому пацієнтам з бронхоектазами слід дотримуватися всіх рекомендацій лікарів, щоб не допустити цього грізного ускладнення.
легеневе серце
Під терміном «легеневе серце» розуміють розширення правих відділів серця ( правого шлуночка і, рідше, правого передсердя). Причиною цієї зміни є зростання тиску в судинах легенів. При одиночних бронхоектазах без пневмосклерозу легеневе серце не розвивається. Тиск зростає значно лише тоді, коли велика кількість артеріол і капілярів у легенях заростають або виявляться перетиснутій в результаті деформації і переродження тканини.При легеневому серці значно збільшується товщина стінки шлуночка. Через це можуть періодично з'являтися симптоми, не характерні для бронхоектазів. Поширеними скаргами є біль за грудиною, набухання шийних вен, набряки в області щиколоток, порушення серцевого ритму ( аритмії ).
амілоїдоз нирок
Амілоїдозом або амілоїдних дистрофією нирок називається скупчення в їх тканини патологічного білка - амілоїду. У нормі такого речовини в організмі немає, але воно може утворитися на тлі хронічних запальних процесів. У крові починають циркулювати так звані аутоантигени, що руйнують власні клітини тіла. У нирках відбувається осадження всіх продуктів розпаду і антитіл, що може привести до утворення амілоїду. При цьому нормальна тканина органу поступово просочується патологічним білком, а її функції порушуються.У пацієнтів з бронхоектатичної хворобою ймовірність розвитку амілоїдозу нирок підвищена. При перших ознаках цього ускладнення необхідно терміново почати лікування. курс медикаментозного лікування і особлива дієта допоможуть уникнути подальшого прогресування цієї хвороби.
Симптомами амілоїдозу нирок, які не характерні для неускладнених бронхоектазів, є:
- набряки в області рук, ніг, обличчя;
- підвищення артеріального тиску ;
- гепатоспленомегалия ( збільшення в розмірах печінки та селезінки);
септицемія
Септицемією називається потрапляння в кров патогенних мікроорганізмів. При бронхоектатичній хворобі це може статися під час важкого загострення. Мікроби проникають в порожнину бронхоектазів, розмножуються там і іноді призводять до руйнування стінок бронха. В результаті пошкодження судин інфекція проникає в кров. Спочатку вона йде в ліві відділи серця, а звідти розноситься по організму.Найчастіше при бронхоектазах нові осередки в інших органах не з'являються. Проте, таке ускладнень можливо при деяких особливо агресивних збудників. Найбільш поширеними ж скаргами є сильні головні болі, озноб , Різке підвищення температури. При своєчасному лікуванні правильно підібраними антибіотиками процес поширення інфекції вдається зупинити.
легеневі кровотечі
Легеневі кровотечі є рідкісним ускладненням при бронхоектатичної хвороби. Вони можуть мати місце на тлі туберкульозної інфекції або при масивному освіті гною. У цих випадках йде активне руйнування тканини легенів, яке неминуче зачіпає і судини. При пошкодженні більш-менш великої судини починається кровотеча. Зазвичай воно обмежується домішками крові в мокроті. У рідкісних випадках кров виділяється дрібними краплями при диханні.Легеневе серце. Причини, симптоми, ознаки, діагностика та лікування патології
Кіль трахеї розділяє її на головні бронхи, які в свою чергу розгалужуються на часткові, сегментарні, субсегментарние і більш дрібні бронхи (рис. 1.12). Правий головний бронх відходить під кутом 20-30 ° до осі трахеї, будучи як би її продовженням. Його довжина у дорослих в середньому становить 2,5 см, а максимальний діаметр-13 мм. На латеральній стінці правого головного бронха в 2 см від біфуркації розташовується гирло верхнедолевого бронха (рис. 1.13). Його довжина не перевищує 1,0-1,5 см, і він ділиться на 3 сегментарних бронха: верхівковий (апікальний, Б), задній (Бп) і передній (Б1П). Іноді разом з переднім бронхом від верхнедолевого відходить так званий пахвовий (аксилярний) бронх, але частіше він буває гілкою переднього сегментарного бронха (рис. 1.14).
Мал. 1.12. Розгалуження трахеї і бронхів.
1 - правий нижнедолевой бронх; 2 - среднедолевого бронх; 3 - проміжний бронх; 4 - правий головний бронх; 5 - правий верхнедолевой бронх; 6 - трахея; 7 - верхня гілка лівого верхнедолевого бронха; 8 - лівий верхнедолевой бронх; 9 - нижня (язичкова) гілка лівого верхнедолевого бронха; 10 - лівий нижнедолевой бронх. Літерами позначені сегментарні і субсегментарние бронхи відповідно до класифікації К. Oho, R. Amemiya (1984).
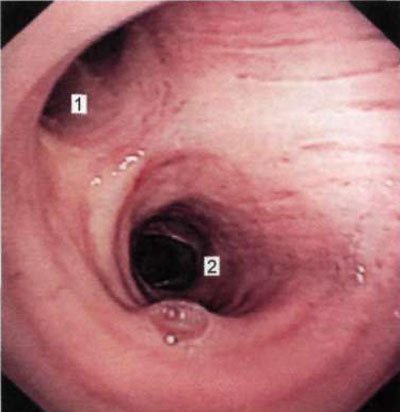
Мал. 1.13. Устя правого верхнедолевого бронха (бронхоскопія в положенні хворого сидячи).
1 - гирло верхнедолевого бронха; 2 - проміжний бронх.
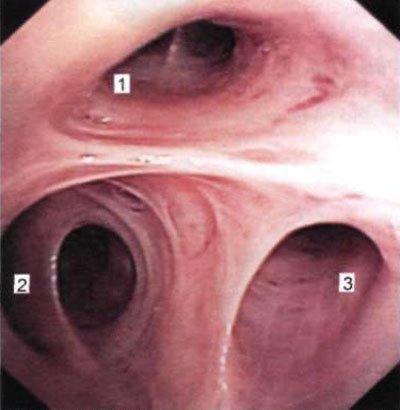
Мал. 1.14. Устя сегментарних бронхів верхньої частки правої легені (бронхоскопія в положенні хворого сидячи). 1 - задній (дорсальний, Б,) бронх; 2 - верхівковий (апікальний, Б,) бронх; 3 - передній (вентральний, БШ) бронх.
Впритул до передньої стінки правого головного бронха примикає права легенева артерія, гілки якої супроводжують спереду правий верхнедолевой бронх (рис. 1.15), а через його верхній край ззаду наперед перекидається непарна вена, що впадає у верхню порожнисту вену (див. Рис. 1.9). Легенева вена розташована трохи нижче і не контактує з правим головних бронхів, але її задня сегментарная гілка огинає знизу і ззаду правий верхнедолевой бронх (рис. 1.16).
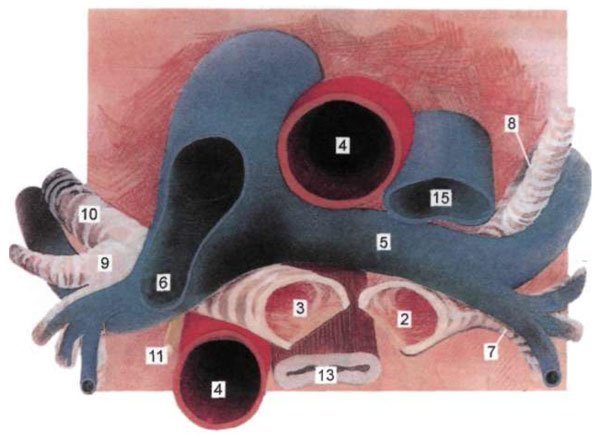
Мал. 1.15. Трахея, бронхи, великі судини і нерви середостіння нижче біфуркації трахеї. Позначення ті ж, що на рис. 1.8.
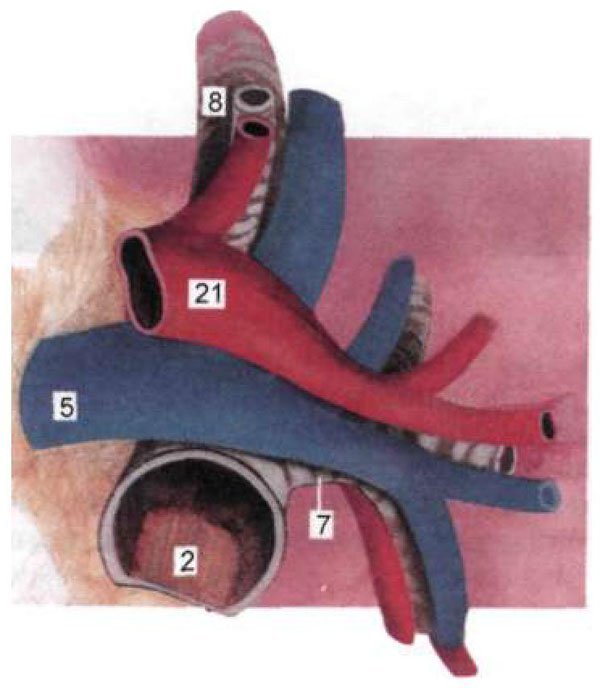
Мал. 1.16. Гілки правого головного бронха і легеневі артерія і вена.
21 - права верхня легенева вена. Інші позначення ті ж, що на рис. 1.8.
Після відходження верхнедолевого бронха правий головний бронх переходить в проміжний, від якого наперед відходить бронх середньої частки і майже навпроти нього - верхній сегментарний бронх (BVi) нижньої частки (див. Рис. 1.12 і 1.17). Среднедолевого бронх розділяється на латеральний (Б | У) і медіальний (Бу) сегментарні бронхи (рис. 1.18). Триваючий далі бронх нижньої частки незабаром ділиться на базальні сегментарні бронхи (див. Рис. 1.12): медіальний (BVII), передній, або вентральний (Буш)\u003e латеральний (Б1Х) і задній, або дорсальний (Бх). Іноді медіальний базальний бронх буває гілкою заднебазального бронха (рис. 1.19). Паралельно сегментарним розгалуженням бронхів, як правило, з їх латеральної боку, розташовуються відповідні гілки легеневої артерії (рис. 1.20).
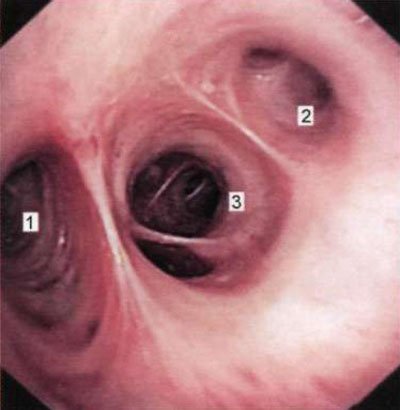
Мал. 1.17. Устя бронхів середньої та нижньої часток правої легені (бронхоскопія в положенні хворого сидячи). 1 - гирло среднедолевого бронха; 2 - гирло верхівкового бронха (БО |); 3 - гирла бронхів базальних сегментів.
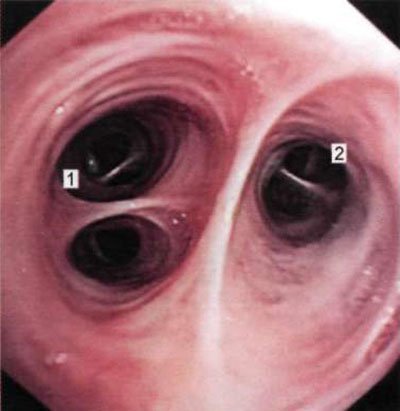
Мал. 1.18. Устя сегментарних бронхів середньої частки правої легені (бронхоскопія в положенні хворого сидячи).
1 - латеральний бронх (Б1У); 2 - медіальний бронх (Бу).
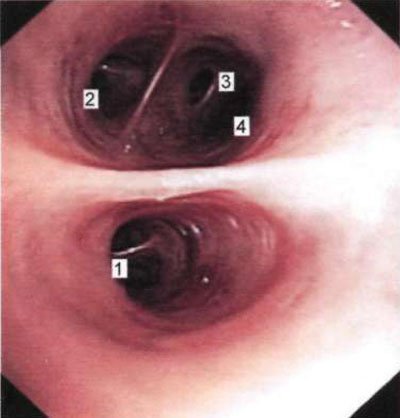
Мал. 1.19. Устя базальних сегментарних бронхів нижньої частки правої легені (бронхоскопія в положенні хворого сидячи).
1 - гирло переднього базального бронха (Бу, ц); 2-гирлі латерального базального бронха (Б | Х); 3 - гирло заднього базального бронха (Бх); 4 - гирло медіального базального бронха (БО ц).
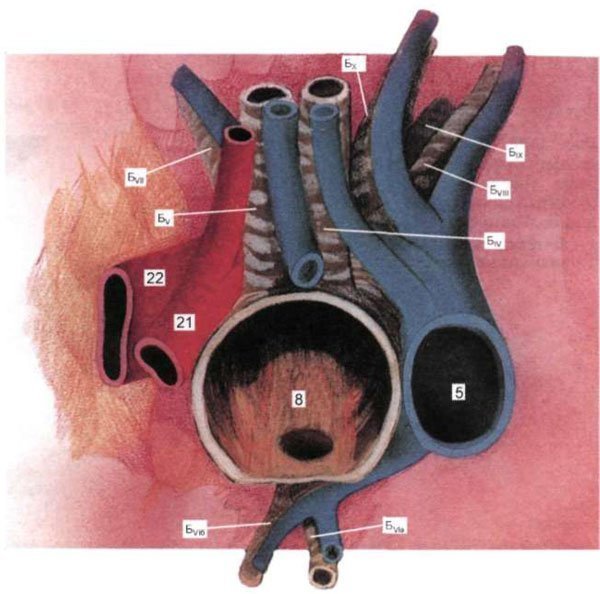
Мал. 1.20. Правий нижнедолевой бронх, легеневі артерія і вени.
22 - права нижня легенева вена. Інші позначення ті ж, що на рис. 1.8 і 1.16.
Лівий головний бронх відходить від трахеї під кутом 40-50 °. Він удвічі довше правого, але трохи вже. Його діаметр в середньому становить 11 мм. Від лівого головного бронха на відстані 4-4,5 см від біфуркації в передньобокових напрямку відходять короткий верхнедолевой бронх (рис. 1.21), який ділиться на язичковий бронх з його верхньої (Б1У) і нижньої (Бу) сегментарними гілками, і власний бронх верхньої частки (рис. 1.22), який чи задневерхушечную гілка (Б, + Б ") і передню сегментарну гілка (БП |).
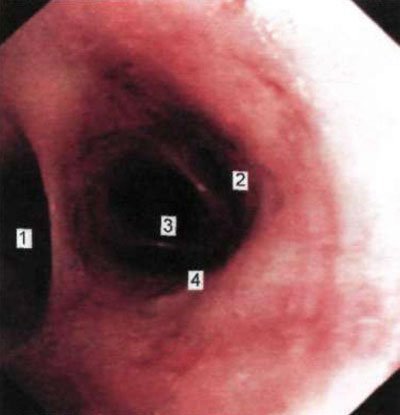
Мал. 1.21. Гирло лівої верхнедолевого бронха (бронхоскопія в положенні хворого сидячи). 1 - гирло бронха нижньої частки; 2 - гирло власного бронха верхньої частки; 3 - гирло ніжнеязичкового бронха (Бу); 4 - гирло верхнеязичкового бронха (Б | У).
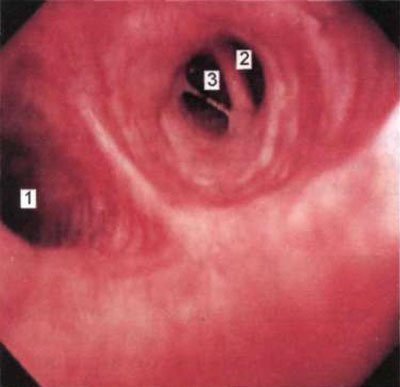
Мал. 1.22. Устя сегментарних бронхів верхньої частки лівої легені (бронхоскопія в положенні хворого сидячи). 1 - гирло язичкових бронхів; 2 - загальне гирло верхнього і заднього сегментарних бронхів (Б, Бп); 3 - гирло переднього сегментарного бронха (БШ).
Ззаду і зверху до лівого головного бронху впритул примикає дуга аорти (див. Рис. 1.15), пульсація якої часто передається на його задньобокову стінку. Спереду до бронху прилягає стовбур і початок правої гілки легеневої артерії, яка відділяє його від передньої частини аортальной дуги. Ліва гілка легеневої артерії дуже коротка (2-2,5 см). Вона перекидає ся через лівий головний бронх зверху, огинає початок верхнедолевого бронха, а потім розгалужується уздовж його задньої поверхні. На рівні відходження верхнедолевого бронха до його передній стінці і передній стінці лівого головного бронха тісно примикає верхня легенева вена (рис. 1.23), а до перших 2 см його задньої стінки прилягає стравохід (див. Рис. 1.15).
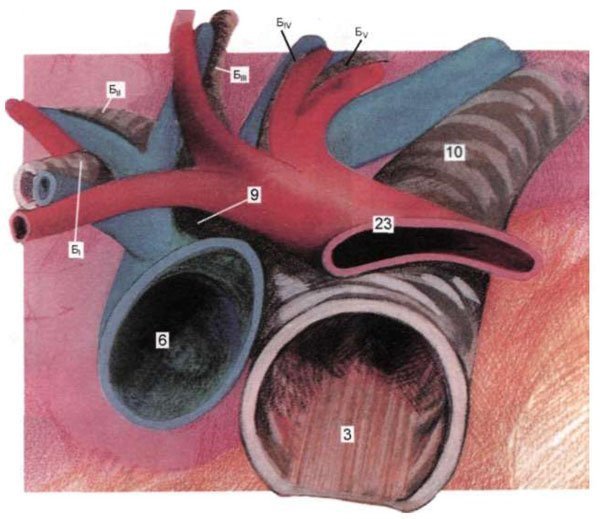
Мал. 1.23. Гілки лівого головного бронха, легеневі артерія і вени.
23 - ліва верхня легенева вена. Інші позначення ті ж, що на рис.1.8.
Трохи нижче гирла верхнедолевого бронха на задній стінці НИЖНЕДОЛЕВОЙ бронха розташовується гирло верхнього сегментарного бронха нижньої частки (БУ1). Область відходження згаданих бронхів носить назву «перехрестя бронхів» (див. Рис. 1.12 і 1.24).
![]()
Мал. 1.24. «Перехрестя» бронхів лівої легені (бронхоскопія в положенні хворого сидячи). 1 - гирла бронхів базальних сегментів нижньої частки; 2 - гирло верхнього сегмента нижньої частки (БО |).
Далі нижнедолевой бронх, віддавши свою верхню гілку, ділиться на 3 базальних сегментарних бронха (див. Рис. 1.12 і 1.25): передній, або вентральний (БО | П), латеральний (Б, х) і задній, або дорсальний (Бх).
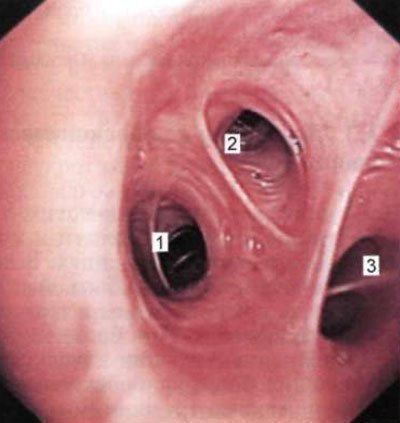
Мал. 1.25. Устя базальних сегментів нижньої лівої легені частки (бронхоскопія в положенні хворого сидячи). 1 - гирло переднебазального бронха (Буш); 2 - гирло заднебазального бронха (Бх); 3 - гирло латерально-базального бронха (Б, х).
Уздовж латеральної стінки лівого НИЖНЕДОЛЕВОЙ бронха проходить нижнедолевая гілка легеневої артерії, яка своїми розгалуженнями охоплює бронх спереду і ззаду (рис. 1.26). До заднемедиальной поверхні НИЖНЕДОЛЕВОЙ бронха в області його розгалуження на базальні бронхи примикає нижня легенева вена.
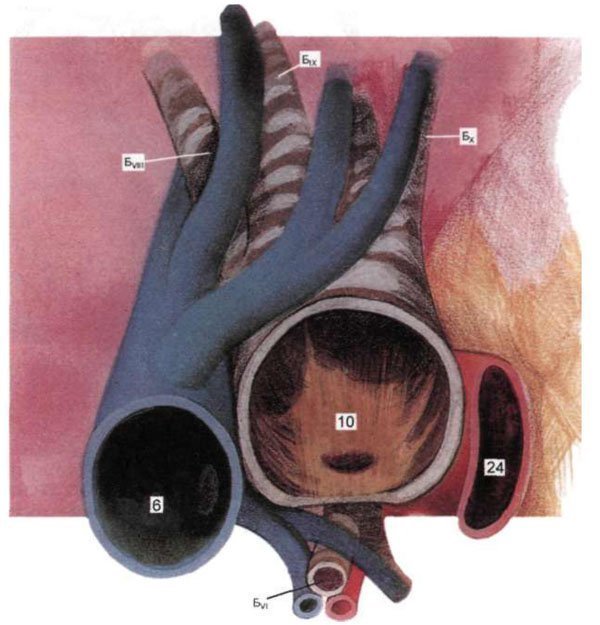
Мал. 1.26. Лівий нижнедолевой бронх і легеневі артерії та вени.
24 - ліва нижня легенева вена. Інші позначення ті ж, що на рис. 1.8.
А.М. Шулутко, А.А.Овчінніков, О.О.Ясногородскій, І.Я.Могус
Популярне
- Чи можна промивати фізрозчином ніс дитині, в тому числі грудному?
- Полоскання медово-цибулевий розчином
- Все про грибкових захворювання вух
- Відновлення слизової шлунка народними засобами
- Народні засоби від кашлю - кращі рецепти для дітей
- Антибіотики і вушні краплі від отиту у дорослих і дітей
- Причини, наслідки та методи лікування ларингіту у дорослих
- Особливості будови півколових каналів
- Біль у вусі - причини і лікування, лікування в домашніх умовах
- Причини і лікування сухого кашлю у дорослих