Що таке некротичний фасциит. Причини, види, симптоми, методи лікування
Зазначений вид фасциита відноситься до інфекційних захворювань, що викликаються стрептококами або клостридії - змішаними аеробних і анаеробних мікроорганізмами. Бактерії вражають фасції, підшкірна жирова клітковина.
Небезпека захворювання в тому, що на ранніх стадіях його діагностувати складно. У перший час єдині ознаки - біль та висока температура. На пізніх стадіях розвитку хвороби виникають зміни шкіри, вона стає червоною, на окремих ділянках - фіолетовою, червоною, навіть чорної.
При відсутності лікування у хворого розвивається загальна інтоксикація, інфекційно-токсичний шок, поліорганна недостатність. Стану закінчуються часто смертю. Некротизуючий фасциит легше попередити, ніж потім лікувати.
При некротичному фасції відбувається ураження підшкірної клітковини, фасції (оболонка з сполучної тканини, покриває нерви, органи, судини і виконує роль своєрідного футляра для м'язів). Серед збудників хвороби - анаеробні мікроорганізми, вони розвиваються під шкірою і не вимагають повітря. Небезпека некротичного фасциита зростає.
Захворювання здатне переростати в газову гангрену - небезпечне для життя захворювання, часто єдиним виходом врятувати людину стає ампутація кінцівок. Часто ураження органів буває настільки стрімким, що шанси людини на порятунок відчутно зменшуються.
Частота некротичного фасциита - 4 випадки на 10 тис. Смертність - 1/3 всіх випадків. Без своєчасного лікування прогноз хвороби серйозний. Часто хвороба розвивається як ускладнення пики, маститу, гидраденита. Не виключено, що зазначені захворювання здатні викликати всілякі алергічні реакції. При появі підозрілих алергічних реакцій потрібне термінове звернення до лікаря, їх перебіг виявляється непередбачуваним.
Причини некротичного фасциита
Некротичний фасциит здатний розвиватися через рани або іншого ураження шкіри. Окремі внутрішні виразки також сприяють розвитку хвороби, бактерії, що знаходяться в них, проникають в підшкірну жирову клітковину і переносяться з потоком крові по організму.
Діяльність аеробних і анаеробних бактерій стає головною причиною розвитку некротичного фасциита. Уражена підшкірна жирова клітковина відмирає, стрептококи потрапляють до віддаленого місця, їх розносить кров.
Залучення в патологічний процес промежини походить від недавно перенесеної операції. Через параректальної абсцесу, інфікування періуретральних залоз, прориву органів черевної порожнини ризик фасциита зростає. Пацієнти з цукровим діабетом завжди складаються в групі ризику.
Некроз викликає ішемію тканин від великої закупорки маленьких кровоносних судин, що знаходяться під шкірою. Зростання анаеробних мікроорганізмів призводить до гангрени, анаеробний метаболізм призводить до утворення великої кількості азоту і водню. Це нерозчинні гази, накопичуються в тканинах тіла.
Сприяють фактори появи фасциита:
- Вік хворого - понад 50 років;
- ожиріння;
- Поразка периферичних судин;
- Недостатність імунної системи;
- Хронічна форма алкоголізму;
- Цукровий діабет, незалежно від типу;
- Якщо пацієнт проходить курс лікування кортикостероїдами;
- Якщо людина вживає наркотики ін'єкційним способом;
- Вибрані післяопераційні ускладнення.
Головні ознаки некротичного фасциита
Важлива ознака некротичного фасциита - різкий біль в ураженому місці. Біль буває настільки інтенсивною, що наводить пацієнта на думку про розрив зв'язок або м'язів. Аналогічна біль буває і при лихоманці, м'язового болю та інших станах. Некротичний фасциит показує головні симптоми.
- Зміна шкіри в ураженій ділянці.
- Біль змінюється онімінням. Причому швидкість настання оніміння буває різною - від декількох годин до декількох днів.
- Набряки на шкірі. Помітно поява везикул, крепітації (характерного хрусткого звуку).
- Наявність симптомів інтоксикації (загальне погіршення стану пацієнта, підвищення температури тіла і озноб). Наростання ознак інтоксикації відбувається, коли аеробні та анаеробні мікроорганізми виробляють отруйні продукти життєдіяльності.
- Поява почервоніння в області поразки. Незабаром змінюється потемніння.
- Підвищення кількості білих кров'яних тілець (лейкоцитоз).
- Якщо фасциит розвинувся на місці рани, в її глибині помітні жовтуваті і зеленуваті області уражених фасцій. Іноді рана збільшується настільки, що туди вільно можливо просунути палець.
- При відсутності лікування некротизирующий процес переходить в глибокі шари м'язів. Зовні уражена область стає схожою на гниє м'ясо.
- Важливими ознаками некротичного фасциита вважаються поява гнійних ділянок, булл, виділення газів з ураженої ділянки тіла.
- При подальшому розвитку некрозу у хворого виникає тромбоз. Уражені ділянки тіла набувають бурий, іноді чорний колір. З цього моменту інфекція швидко поширюється по організму. У пацієнта підвищується температура тіла, значно частішає пульс, свідомість затьмарюється. Спостерігається падіння артеріального тиску до настання колаптоїдний стан. Прогноз хвороби несприятливий.
Можливо блискавичний розвиток захворювання, коли без видимих \u200b\u200bсимптомів, як почервоніння, біль і підвищення температури, у хворих швидко прогресує некроз, розвивається сепсис, приводячи до летального результату.
гангрена Фурньє
Гангрена Фурньє - некротичний фасциит статевих органів. На сьогодні в медицині немає єдиної точки зору на причини виникнення захворювання. Бактеріологічні дослідження рани виявляють в ній наявність золотистого стафілокока, інших мікроорганізмів, включаючи анаеробних.
Патогенез гангрени Фурньє - акупорка судин мошонки і пеніса. Явище провокує розвиток численних тромбофлебіту, набряків і кисневого голодування зазначених органів. Результат гангрени - омертвіння геніталій.
Фактори розвитку гангрени Фурньє:
- Травма промежини;
- Січовий свищ;
- Біль під час дефекації, дизурія після статевого акту;
- Кровотеча з анального отвору;
- Анальні тріщини;
- Хронічні запалення органів мошонки;
- Хронічний баланопостит;
- Цукровий діабет;
- Гостра бактеріальна інтоксикація організму;
- Тривале лікування глюкокортикостероїдними препаратами;
- Хронічний алкоголізм.
У процес розвитку захворювання спочатку з'являється набряк і почервоніння уражених тканин. Інфекція швидко поширюється на підшкірну жирову клітковину. Хворого турбує різкий біль, ознаки інтоксикації, підвищення температури тіла. Швидко збільшується набряк мошонки, характерна наявність крепітації.
Через швидкого розвитку гіперемія поступово переходить на область мошонки і промежини. З'являється гангрена. При цукровому діабеті можливо залучення в патологічний процес передньої черевної стінки. При залученні в патологічний процес обох яєчок ймовірність успішного результату різко знижується.
Лікування хвороби хірургічне, невідкладне. Проводиться повне видалення омертвілих тканин. В ході операції повинні бути видалені уражені тканини. Призначаються антибіотики широкого дії.
Серед хворих гангреною Фурньє жінки складають 2 відсотки. У хворих уражаються геніталії і шкіра промежини. Лікування - невідкладне хірургічне.
Особливості діагностики некротичного фасциита
Для діагностікізаболеванія застосовуються:
- Аналіз крові;
- Визначення кількості газу в артеріальній крові;
- Загальне дослідження сечі;
- Аналіз тканин.
Для постановки точного діагнозу важливі дані анамнезу. Для уточнення визначення газів в тканинах застосовується рентгенографія. Хвороба потрібно диференціювати від анаеробних інфекцій м'яких тканин, миоза, міонекроза.
Ефективне лікування некротичного фасциита
Тільки рано розпочате лікування за умови точної діагностики захворювання істотно покращує прогноз. В першу чергу, вдаються до оперативного втручання. Це - єдиний спосіб лікування хвороби. Проводять повне видалення уражених тканин. У важких випадках проводиться повна ампутація кінцівок.
Одночасно необхідно приймати антибіотики широкого спектру дії. Лікування антибіотиками застосовується по можливості раніше. Обов'язкове застосування не менше двох сильних препаратів. Вибір препарату проводиться після відповідної діагностики. При перев'язці ран часто застосовується ультразвукова кавітація та антисептичні мазі. Вузьконаправлені препарати (в залежності від типу збудника хвороби) дають непоганий результат. При необхідності застосовується дезінтоксикаційну лікування.
Перев'язки з антибіотиками повинні проводитися щодня. Обов'язковою є санація ділянок тіла. Як допоміжна міра при лікуванні некротичного фасциита застосовується гіпербаричнаоксигенація. Однак консервативні методи лікування не замінять хірургічного втручання. Питання про проведення операції вирішується негайно.
ускладнення захворювання
Некротичний фасциит небезпечний ускладненнями:
- Гостра ниркова недостатність;
- Септичний шок;
- Гостра серцево-судинна недостатність;
- рубцювання;
- Втрата руки або ноги;
- Токсичний шок.
прогноз хвороби
Смертність від некротизуючого фасциита варіюється в широких межах. Виживання залежить від часу звернення пацієнта до лікаря і становить від 20 до 80 відсотків. На виживаність впливає швидкість лікування, характеристики збудника хвороби, анатомо-фізіологічні особливості організму. Обтяжують прогноз цукровий діабет, сепсис, зараження сечовивідних шляхів і інші причини.
З будь-якими ускладненнями захворювання потрібно бути обережним і ставитися серйозно. Часто причиною розвитку ускладнення є недостатнє видалення тканин. В окремих випадках хірургічне втручання повторюють кілька разів, поки не буде досягнутий необхідний ефект. Пам'ятайте, чим пізніше починається лікування, тим прогноз хвороби гірше. Блискавичний розвиток некротичного фасциита погіршує його прогноз.
Профілактика некротичного фасциита
Профілактичні заходи:
- Ретельна обробка ран, особливо схильних до вуличного пилу;
- При появі підозрілого набряку необхідно негайно звертатися до лікаря;
- Ретельна хірургічна обробка ран;
- Профілактика ускладнень цукрового діабету;
- Лікування анальних тріщин, геморою;
- Лікування гнійничкових захворювань шкіри.
Фасциит легше попередити уважним ставленням до власного здоров'я.
Чоловік, С., 1954 р.н., працює водієм, ввечері, 24 червня, був доставлений в кардіореанімацію ЦРЛ в непритомному стані, з АТ 40/0. Після короткочасної інфузійної терапії з додаванням вазопрессоров, стан покращився, вдалося зібрати анамнез, дізнатися скарги.
Стало відомо, що два дні, 22-23.06, після інтенсивних польових робіт на садовій ділянці під час аномальної спеки, відзначав значне підвищення температури тіла до 39,5-40 гр., Яка погано і короткочасно збивалася прийомом жарознижуючих, так само відзначалася болючість в стегні зліва, розцінюється ним як наслідки фізичного навантаження. З ранку 24.06. температура впала до 37,2 гр, з'явилася наростаюча слабкість, зниження артеріального тиску, і до 22 години викликана СМП.
Скарги на біль в лівому стегні.
Оглянутий черговим хірургом - шкіра кінцівок звичайного пофарбування. Пульсація периферична. Набряків стоп немає. Ліве стегно трохи більше в обсязі контрлатерального, не напружене, гіперемії, інфільтрації немає. Рухи в крупних суглобах кінцівки в повному обсязі, безболісні. Ознак рідини в колінному суглобі немає. Чутливість шкіри дистальних відділів збережена. Виключити ймовірність глибокого флеботромбоза на рівні стегна (початкові прояви) не представляється можливим. Рекомендовано постільний режим, гепаринотерапия, анальгетики, повторний огляд хірургом при необхідності.
Набряк стегна поступово наростав, болю погано купировались наркотичним анальгетиками. Пацієнт був консультував по телефону черговим по санавіації ангіохірургія. Підозри на ТГВ стегна збереглися, рекомендовано продовжити гепаринотерапии, анальгетики, додати а / бактеріальну терапію.
Незабаром, вранці 25.06. хворий, після повторної консультації хірургом, був переведений в хірургічне ОАІТ з діагнозом: Гострий ілеофеморальний флеботромбоз, стадія синьою флегмазія. Некротизуючий фасциит?
Набряк стегна швидко наростав, приєднався набряк гомілки, відзначилося ослаблення пульсу на стопі і до обіду 25.06 виконана операція: широка фасціотомія стегна і гомілки.
Під час операції виявлено некробиотические і геморагічні зміни підшкірної клітковини стегна і гомілки, що прилягає до поверхневої фасції, без ознак газоутворення, з вираженим набряком клітковини і підлягають м'язів. Набрякла рідина нагадувала "кисіль", темно-коричневого кольору. Накладено пов'язки з Діоксизоль і Н 2 О 2
В умовах ОАІТ проводилася інфузійно-детоксикаційна терапія, антібіотікотерпія (меропенем 1,0 х 3 р / д, амікацин 1,0 х 1 р / д, метрогил 500 мг х 4 р / д.), Гепаринотерапия, дезагреганти, вазопресори, сечогінні, симптоматичне лікування, профілактика грибкових інфекцій (Фуцис).
26.06. повторно оперований - ревізія ран, розтин гнійних затекло. Санація і дренування ран. Зроблено посів виділень на чутливість до антибіотиків.
Виявлено та розкрито затекло до пахової складки по передній поверхні стегна і до великого рожна стегнової кістки на зовнішній поверхні. Розкрита міжм'язова клітковина медіальної групи м'язів до підколінної ямки. Пов'язки з Діоксизоль і розчином Н 2 О 2.
Стан пацієнта залишався вкрай важким, відзначалися ознаки порушення свідомості у вигляді втрати орієнтації в місці і часу, загальмованості. Зберігалася тендеція до гіпотонії (гемодинаміка підтримувалася мезатоном 8 мг / год).
На перев'язках негативної динаміки в ранах не відзначено. Набряк наростає, гнійних затекло немає, нових некрозів немає. Профілактика правця - АС 0,5 в / м 27.06.
Зважаючи на погіршення загального стану, наростання септичних явищ, 27.06. пацієнт консультував очно хірургом і реаніматологом обласної лікарні по санавіації. Визнано не транспортабельним, "лікування в цілому адекватно, в додаткових хірургічних втручаннях не потребує. Лікування погоджено. Рекомендовано вирішення питання про переведення хворого в ОКБ по стабілізації стану."
Стан хворого стабілізувався до 04.07 - переведений в загальне відділення.
Рани мляво очищалися, з'явилися крайові некрози шкіри, місцями відзначені нові ділянки інфільтрації, більше в підколінної області.

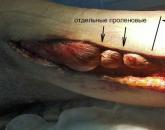
06.07. знову оперований - некректомія в рані, дренування глибоких тканин стегна (canalis adductirius). Накладення безперервного фасциального шва (нитка ПДС) по латеральної поверхні стегна з одиничними проленовой навідними швами з метою зменшення діастаза країв рани і пролабирования м'язової тканини.
Некротичний фасциит відноситься до серйозних захворювань. Багато хто бачив страхітливі фото цієї патології. Її описував ще сам Гіппократ у V столітті до н. е. Через століття людство так і не змогло викорінити цю хворобу. Вона поширена і в сучасному світі.
опис хвороби
Некротичний фасциит - інфекція, що вражає оболонку сполучної тканини, яка покриває м'язи, органи, судини і нерви. Стан супроводжується запаленням і часто виділенням гною. Некротичні захворювання свідчить про омертвінні тканин. Патологія зазвичай просувається уздовж фасції, вражаючи підшкірну клітковину, але не зачіпаючи м'язовий масив. Захворювання може бути викликане бактеріями видів Streptococcus pyogenes (гнійний стрептокок) і Clostridium perfringens (збудник газової гангрени та харчових токсикоінфекцій).
Основні типи
Збудники бувають анаеробами, тобто мікроорганізмами, здатними існувати без кисню, і аеробами, яким він необхідний. Існує також змішаний тип бактерій. Вони об'єднали в собі якості як анаеробів, так і аеробів. Захворювання класифікується в залежності від типу бактерій, які його викликали.
Інфекція, що вражає оболонку сполучної тканини-некротичний фасциит
Некротичний фасциит буває:
- I - полімікробний;
- II - стрептококовий;
- III - викликаний газовою гангреною.
Перший тип також називають «солоним» через те, що їм легко заразитися при контакті з брудними водами морів, океанів і озер, в яких високий вміст вібріонів.
Окремо можна виділити гангрену Фур'є - форму патології, яка локалізується в області промежини, частіше зустрічається у чоловіків.
причини захворювання
Некротизуючий фасциит, в залежності від типу, може мати різні причини виникнення і фактори ризику, що сприяють цьому. В ході діагностики важливо визначити проблему, так як причина зіграє велику роль в терапії захворювання.
Можна виділити такі стани, що підвищують ризики розвитку патології:
- алкоголізм;
- вживання наркотиків;
- похилий вік пацієнта;
- ожиріння;
- ін'єкції, хірургічні операції, в ході яких відбулося бактеріальне зараження;
- СНІД;
- цукровий діабет;
- онкологічні хвороби;
- цироз печінки;
- тривалий пфріем деяких лікарських засобів, наприклад, глюкокортикоїдів і деяких нестероїдних протизапальних препаратів.

Алкоголізм підвищує ризики розвитку патології
Причиною можуть стати і інші стани, які знижують резистентність організму, а також бактеріальні інфекції різної етіології. Фахівці відзначають почастішання випадків патології і пов'язують це зі збільшенням середньої тривалості життя населення, поліпшенням методів діагностики і зростанням захворюваності на діабет.
симптоматика патології
Некротичний фасциит може мати різні симптоми, в залежності від місця своєї локалізації. Найчастіше вражаються кінцівки, область статевих органів, сідниці, передня черевна стінка.
Початок захворювання завжди раптове. Перший симптом - гострий біль - виникає тоді, коли вже існують поразки. Неприємні відчуття з часом посилюються, з'являється набряк, легке почервоніння. Потім спостерігається велика висип, пухирі з кров'яним або серозним вмістом. Згодом на цих ділянках виникає некроз.
Пацієнт відчуває нестерпний біль. До уражених місць неприємно торкатися. Потім чутливість втрачається через те, що відбувається руйнування нервових закінчень. При обмацуванні відзначається деяке «здерев'яніння» тканин, можливий легкий хрускіт через те, що в товщі скупчуються бульбашки повітря.
Поступово зона ураження зростає. Виникає лихоманка - температура тіла пацієнта підвищується до 39-40 градусів, при цьому часто спостерігаються її коливання протягом доби. Частота серцевих скорочень зростає, тиск падає. Іноді пацієнти скаржаться на нудоту, блювоту, виділення крові з сечею.
До якого лікаря звернутися
Оскільки патологія має досить високий відсоток смертності, звертатися за медичною допомогою потрібно негайно. В першу чергу, як і при будь-якому інфекційному захворюванні, слід відвідати терапевта. Він згодом може направити пацієнта до дерматолога, хірурга або іншого лікаря, якщо виникне така необхідність.

Звертатися за медичною допомогою потрібно негайно, оскільки патологія має досить високий відсоток смертності
діагностичні методи
Найчастіше хворі звертаються вже з серйозними ураженнями. З одного боку, це робить можливим визначення захворювання тільки шляхом огляду. Але з іншого - ускладнює проведення якісної діагностики, так як вона вимагає часу, яке не можна упускати.
Крім зовнішнього огляду, потрібні такі дослідження:
- загальні аналізи крові та сечі;
- аналіз уражених тканин;
- мікробіологічні дослідження.
Важливо правильно провести диференціальну діагностику, щоб виключити деякі інші захворювання зі схожими проявами. Для цього лікаря необхідно грамотно зібрати анамнез життя пацієнта на початковому етапі.
Лікування некротизирующего фасциита
Терапевтичні заходи починають негайно після підтвердження точного діагнозу. Лікування можливо тільки в умовах стаціонару. Хворий направляється у відділення гнійної хірургії. Пацієнтом займаються не тільки хірурги, але і інші лікарі.
Базовий план лікування включає:
- операцію;
- антибіотики;
- системну терапію.

Після підтвердження точного діагнозу негайно починають терапевтичні заходи
Іноді призначається гіпербаричнаоксигенація. Якщо ситуація дуже важка, хворий може бути направлений в травматологічне відділення, опіковий центр. Хірурги, що працюють в таких установах, як правило більш компетентні в обробці великих уражень шкіри і тканин. Також у таких фахівців є великий досвід реконструктивних операцій.
Медикаментозне лікування
Хворим практично відразу ж починають медикаментозну терапію. Крапельно вводять водно-сольовий розчин, препарати гормонів. Застосовують антибіотики, які допоможуть вбити мікроорганізми, що викликають ураження тканин. У перший час використовують препарати широкого спектра дії. В ході лікування проводять тест на чутливість, де визначають тип збудника і призначають специфічні засоби. Для більш успішного одужання хворому прописують комплекс вітамінів. Може виникнути необхідність вливання плазми від донора. Це потрібно для поліпшення і підтримки імунітету.
хірургічне лікування
Некротичні тканини необхідно видалити. Тільки так можливо подальше одужання хворого. Операція вимагає граничної уваги від хірурга. Потрібно не просто позбутися від вогнища некрозу, а й стежити за тим, щоб поразка не повернулося. Для цього стан рани постійно перевіряють.
Тактика хірургічного лікування така:
- тканини, уражені некрозом, видаляються;
- рана обробляється, перев'язується, але не зашивається;
- підтримання гемостазу;
- постійна санація і спостереження за процесом загоєння.

Необхідно видалити некротичні тканини
Після операції хворий перебуває в стаціонарі до тих пір, поки ризик сепсису і повторного виникнення некротичного фасциита не знижується до мінімуму. На плечі лікарів лягає величезна відповідальність, так як в разі прогресування патології виникає необхідність в ампутації ураженої кінцівки.
Народні методи лікування
Дане захворювання є серйозною небезпекою для життя, тому настійно не рекомендується вдаватися до методів нетрадиційної медицини. Однак деякі лікарі іноді самі призначають пацієнтам народні засоби. Це можуть бути лікарські трави з протизапальною дією. Але таке можливо тільки в складі комплексної терапії.
ускладнення хвороби
Оскільки захворювання розвивається досить швидко, на жаль, певна частина пацієнтів потрапляє в лікарні вже в момент виникнення ускладнень. Такі стани практично не піддаються лікуванню.
До ускладнень відносяться:
- септичний шок;
- ниркова і серцева недостатність;
- тромбоз.
Всі ці стани являють серйозну небезпеку для нормальної життєдіяльності людини і можуть привести до летального результату. Слід зазначити, що ризик існує і в разі, коли хворий потрапляє до некомпетентним фахівцям, які не змогли поставити своєчасний діагноз або допустили помилку під час лікування.
Прогноз і профілактика
Некротизуючий фасциит все ще залишається небезпечним захворюванням. Приблизно 20-47% від усього числа випадків припадають на летальний результат. Навіть після успішного лікування на тілі пацієнта залишаються великі глибокі рани, а оскільки багато людей з таким діагнозом похилого віку з уповільненими процесами регенерації, часто повного одужання не настає. У випадках з хорошим прогнозом можливе рубцювання з утворенням некосметичні шрамів.
Профілактика зводиться до попередження ослаблення імунітету і мінімізації впливу інших факторів ризику.
Збудниками виступають бактерії Streptococcus pyogenes або Clostridium perfringens.
При даній інфекції відбувається руйнування тканин безпосередньо під шкірою. Вона може переростати в газову гангрену.
Хвороба відкрили Уелч і Неталл в 1892р. Найбільш часто хвороба атакує кінцівки і зону промежини, пов'язана з ушкодженням шкіри цих ділянок тіла внаслідок травм або гнійних процесів.
Статистика показує частоту в 4 випадки НФ на 10000 чоловік, при 33% смертності хворих.
Деякі лікарі називають цю хворобу «пожирачів плоті», через її здатності стрімко руйнувати всі види тканин в області поразки.
В інших випадках серед причин, які викликають некротичний фасциит, може стати внутрішня виразка, з якої бактерії проникають в підшкірну клітковину, при стрептококової інфекції бактерії часто переносяться з кровотоком.
На початку НФ призводить до утворення локальної тканинної ішемії (кровоносної блокаді), далі відбувається некроз даної ділянки через розмноження бактерій в рані. Інфекція поширюється по підшкірній жировій клітковині.
Фактори, які можуть сприяти появі НФ:
- вік після 50 років;
- надмірна вага тіла;
- спостерігаються ураження периферичних судин;
- імунодефіцит;
- алкоголізм в хронічній формі;
- ви страждаєте на цукровий діабет;
- ви проходите курс лікування кортикостероїдними препаратами;
- ви наркоман, «сидить» на голці;
- післяопераційні ускладнення.
Симптоми і ознаки
УВАГА!
Ортопед Дикуль: «Копійчаний продукт №1 для відновлення нормального кровопостачання суглобів. Спина і суглоби будуть як в 18 років, досить раз в день мазати ... »»
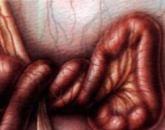
На фото видно, наскільки небезпечний некротичний фасциит
Діагностувати некротичний фасциит на ранніх стадіях вкрай складно, так як єдиним його проявом є лихоманка і локальний біль.
Потім шкіра стає червоною від збирається під нею крові і з'являється набряк, пальпація болюча.
Шкіра ураженої ділянки поступово темніє до темно-червоного кольору іноді з синюватим відтінком, далі з'являються бульбашки, після них настає стадія некрозу шкіри - вона стає фіолетового кольору, рідше багряного або чорного кольору.
У поверхневих судинах настає великий тромбоз, при цьому уражені фасції набувають брудно-бурий колір.
Починаючи з цього моменту бактерії починають стрімко поширюватися по крові, лімфі і по фасціальним футлярів. На цьому тлі у хворого підвищується температура, спостерігається збільшення частоти пульсу, свідомість від спутаного до повного безпам'ятства.
Через відтік рідини в уражену область може спостерігатися падіння артеріального тиску.
Сучасна медицина пропонує декілька методик лікування
поліартриту рук
Дізнатися їх ви можете в нашому матеріалі.
Сповзання хребців відносно один одного називають спондилолистез шийного відділу хребта. На даний момент існує кілька методів лікування патології.
діагностичні методи
Діагноз ставиться за результатами аналізів - ознаки запалення - зрушення вліво лейкоцитозу, швидкість осідання еритроцитів підвищена. Також додатково вивчають вміст бульбашок на предмет визначення чутливості до антибіотиків.
лікування хвороби
операція аутодермопластика
Оперативне втручання застосовують для видалення загиблих ділянок тканин, аж до ампутації кінцівки в важких випадках.
При перев'язці ран використовують ультразвукову кавітацію, спільно з використання антисептичних мазей і протеолетіческіх ферментів. Активно застосовують етіотропне лікування - визначають тип бактерії і далі діють вузьконаправленими препаратами.
Додатково застосовують антибіотики широкого спектру дії для зменшення ризику ураження іншими мікроорганізмами.
ускладнення хвороби
До захворювання варто ставитися вкрай серйозно, так як можна звільнитися в легкому випадку шрамом на шкірі, а якщо запустити, то все може закінчитися дуже сумно - від ампутації кінцівки до смерті.
Часта причина ускладнень - недостатнє видалення уражених тканин при операції, якщо потрібно хірургічне втручання повторюють кожні 1-2 доби.
профілактичні заходи
Ретельна обробка всіх саден і ран, особливо забруднених вуличним пилом або брудом. При появі почервоніння, набряклості варто відразу звернутися до лікаря.
Взагалі до лікаря варто звертатися якщо отримана рана досить глибока і забруднена - це дозволить уникнути ризику зараження бактеріями або побороти інфекцію на ранній стадії.
Людям старше 50 років - варто ще ретельної ставитися до всіляких саден і пошкодження шкіри і слизових, наприклад тріщини заднього проходу при геморої.
Випадки ураження можуть бути навіть дуже екзотичними - американські лікарі штату Луїзіана описують випадок НФ, при якому жінка 34 років заразилася інфекцією при прийнятті гарячої сольовий ванни, через прокол в шкірі, що залишився після ін'єкції товстої голкою.
Пам'ятайте ніж пізніше розпочато лікування, тим гірше прогноз. Краще зайвий раз збігати до лікаря і дізнатися, що нічого страшного, ніж пропустити по справжньому небезпечну інфекцію, яка може привести до життєвої катастрофи.
Відео: Некротический фасциит - небезпечна хвороба
Некротичний фасциит відносять до однієї з найскладніших хвороб. Як би не хотілося вірити, але ця та інші жахливі хвороби, дійсно існують в нашому світі.
OsteoCure.ru
некротичний фасциит - інфекція, що викликається бактеріями Streptococcus pyogenes (Змішаної аеробного і анаеробної мікрофлорою) або Clostridium perfringens, Які вражають поверхневу і глибоку фасції і підшкірну клітковину.
Діагностувати некротичний фасциит на ранній стадії, коли єдині симптоми - біль і лихоманка, досить складно. Потім до болю і пропасниці приєднуються набряк і гіперемія, шкіра стає щільною і болючою при пальпації. Пізніше шкіра набуває темно-червоний або синюватий колір, покривається пухирями і з'являються некрозні ділянки фіолетового, пурпурного або чорного кольору. На даній стадії в судинах поверхневого сплетення розвивається обширний тромбоз. Уражені фасції набувають брудно-бурий відтінок. Інфекція швидко поширюється уздовж фасциальнихфутлярів, по венах і лімфатичних судинах.
На пізніх стадіях захворювання супроводжується інтоксикацією, нерідко розвиваються інфекційно-токсичний шок і поліорганна недостатність.
Примітки
- Некротичний фасциит (рус.). Сайт «Медицина і Біологія» (medbiol.ru). Перевірено 7 вересня 2011. Статичний 28 серпня 2012 року.
ru.wikipedia.org
Вкрай неприємне запальне захворювання некротичний фасциит (фото показано нижче) стало відомим ще в 1871 році. Його збудники - клостридії і гемолітичні стрептококи. Вони можуть вражати фасції, проникнувши в них через відкриті порізи або рани. Хвороба називають по-різному: гемолітична стрептококова, лікарняна або гостра шкірна гангрена, гнійний фасциит. Міжнародна класифікація (МКБ-10) позначає його як М72.6.
Класифікація та причини
Це захворювання дуже швидко прогресує, внаслідок чого виникає вторинний некроз підшкірних тканин. Воно може виникнути в результаті хірургічної процедури або через непридатних медичних умов. На сьогоднішній день відомі 3 форми фасциита:
- перший тип (полімікробний);
- другий тип (стрептококовий);
- третій тип (мионекроз).
Фото. некротичний фасциит
Перший різновид ще називають «солоний» некротизирующий фасциит. Таку назву він отримав через те, що недуга з'являється при контакті з брудною солоною водою, в якій знаходяться бактерії. Основні групи ризику:
- наркомани;
- люди старше 50 років;
- пацієнти, які страждають на ожиріння;
- ВІЛ-інфіковані;
- люди, які страждають на цукровий діабет;
- пацієнти з ускладненнями після операції;
- хронічні алкоголіки;
- хворі з ураженням периферичних судин.
Найчастіше хвороба зустрічається у віці від 38 до 44 років. Така хвороба у дітей діагностується вкрай рідко і тільки в країнах, де гігієна на низькому рівні. Якщо ж виникає дитяча різновид, протікає вона не менш важко, ніж у дорослого.
Хвороба некротичний фасциит має гострий, важкий характер, вимагає консультації хірурга, адже у дітей все симптоми будуть відчуватися більш яскраво. Але в будь-якому випадку і у дитини, і у дорослого потрібно проводити санацію рани.
Лікарняну гангрену можуть спровокувати багато чинників: грибок або інфекція. Буває, що навіть укус комахи може дати початок розвитку інфекції, а 20-45% хворих фасціітом паралельно страждають діабетом, який і дав поштовх хвороби. Також в групі ризику знаходяться алкоголіки, люди, що хворіють на рак, цироз.
Якщо діагностовано некротичний фасциит, причини хвороби можуть бути такими: бета-гемолітичний стрептокок і пневмокок (рідше), хірургічні втручання, при яких були травмовані тканини, і розвиток фасциита.
Раніше це захворювання зустрічалося вкрай рідко. Діагностувати його важко, так як перед початком недуги у пацієнта обов'язково присутній травма або проводиться операція. Все починається просто і заурядно: подряпина, садно, рана, укус, ін'єкційний прокол. Але через деякий час ситуація ускладнюється, місце починає хворіти і піч. Значить, рани некротизованих.
клінічна картина
Біль сильний, інтенсивна, м'яз стає чутливою, а відчуття нагадують розтягнення або розрив. Ці симптоми супроводжує підвищена температура, лихоманка, млявість, озноб. Біль стає все сильніше і нестерпнішим, поки пацієнт не починає відчувати оніміння пошкодженого місця.
Процес розвитку захворювання у кожного протікає індивідуально. Прогресуючи, рана збільшується, темніє, а потім чорніє. Якщо не лікувати це явище, інфекція вражає м'язи глибше, після чого може початися мионекроз. Основні ознаки некрозу: потемніння шкіри, гострий біль на ділянці, гнилі виділення, він відрізняється гангренозними ділянками із запальним процесом.

Щоб діагностувати захворювання, крім зовнішнього візуального огляду, потрібно здати лабораторні аналізи: розгорнутий аналіз крові, показники рівня газів в артеріальній крові, аналіз сечі і аналіз крові і тканин. Так як вони не можуть дати точного результату, потрібно обов'язково взяти зразки зараженої тканини. Хірургічне втручання неминуче.
Виходячи з аналізів та візуального огляду, лікар зобов'язаний негайно розпочати лікування. Санація відмерлих тканин відбувається до тих пір, поки вони остаточно не будуть прибрані. Після хірургічного втручання шанси пацієнта на виживання збільшуються.
При маніпуляціях надрізи робляться глибоко, щоб видалити ділянки некрозу і місце навколо нього. Під час цієї процедури лікар повинен дотримуватися такі умови:
- постійна обробка та перев'язка рани;
- вся некротична тканина забирається;
- рану залишають відкритою, підтримуючи гомеостаз;
- щоденна обробка і аналіз перебігу захворювання.
Коли некротичні тканини видалені, протягом певного часу потрібна перев'язка, обробка та прийом антибіотиків. Далеко не всім допомагає операція, після неї можуть розвиватися ускладнення фасциита: сепсис, ампутація кінцівок, ниркова недостатність, синдром токсичного шоку.
Головне - не запустити і вчасно звернутися до лікаря.
Смертність становить 30-35%, тому хворому потрібно ставитися вкрай серйозно до фасцііта, адже це одна з найважчих хвороб. Самолікування неприпустимо.
OrtoCure.ru
Некротичний фасциит - інфекційне захворювання, при якому швидко поширюється некроз зачіпає підшкірну клітковину, поверхневу і глибоку фасції (соединительнотканную оболонку). Зазвичай викликається грампозитивними бактеріями Streptococcus pyogenes або змішаної аеробного і анаеробної мікрофлорою.
Загальні відомості
Перший випадок захворювання зафіксовано в 1871 р в США, а перший опис захворювання, зроблене в 1892 р, належить Уелч і Неталлу. Сучасна назва захворювання запропоновано Нильсоном в 1952 р
Хвороба зустрічається відносно рідко - з 1883 р медична література зафіксувала близько 500 випадків некротичного фасциита, але останнім часом частота захворювання збільшилася. За статистикою на сьогоднішній день поширеність некротичного фасциита становить 0,4 випадку на 100000 чоловік.
Середній вік хворих - 38-44 роки. Захворювання в два рази частіше спостерігається у чоловіків, ніж у жінок, і дуже рідко зустрічається у дітей (такі випадки відзначалися в країнах, де спостерігається низький рівень гігієни).
Летальний результат становить 33% від числа захворілих.
- Захворювання, викликане бета-гемолітичними стрептококами групи А (Streptococcus pyogenes). Цю форму іноді називають гемолітичної стрептококової гангреною.
- Захворювання, яке викликане змішаної інфекцією. Збудниками одночасно є не належить до групи А гемолітичний і негемолітіческій стрептокок, кишкова паличка, палочкообразной бактерія ентеробактерій, різні ентеробактерії і псевдомонади, а також цитробактер фреунді, клебсієла пневмонії, протей мірабіліс і інші анаеробні бактерії і факультативні анаероби.
За місцем локалізації некротичного фасциита виділяють форму, що зачіпає в першу чергу промежину, мошонку і статевий член, при якій ймовірно поширення інфекційного процесу на стегна і передню черевну стінку (гангрена Фурньє).
Залежно від клінічної картини захворювання некротичний фасциит може бути:
- Первинним. Починається з поразки фасції, хворобливості і припухлості в місці ураження.
- Вторинним. Розвиток хвороби відбувається на тлі запущених шкірних гнійних захворювань. Симптоми некротичного фасциита нашаровуються на клінічну картину основного захворювання, а некротичні прояви спостерігаються на місці первинного гнійного вогнища.
причини розвитку
Захворювання розвивається в результаті поширення інфекції стрептококової групи або аеробних і анаеробних бактерій. Інфекція може поширюватися на фасцію як ускладнення:
- при колотих і рваних ранах, саднах, тупий травмі;
- після хірургічного втручання в області черевної порожнини, шлунково-кишкового тракту, сечових шляхів і промежини;
- суперинфекции при вітряної віспи;
- при підшкірних ін'єкціях.
Стрептокок може поширюватися завдяки кровотоку при віддаленому джерелі інфекції.
Причиною гангрени Фур'є є:
- парапроктит;
- інфекції періуретральной залози;
- ретроперитонеального інфекція при перфорації внутрішніх органів черевної порожнини.
У дітей інфекція зазвичай поширюється на фасцію при омфаліт (бактеріальному запаленні пупкового кільця, підшкірної жирової клітковини навколо нього і дна пупкової ранки) і баланіте (запаленні головки статевого члена, яке виникає при обрізанні).
Захворювання розвивається при наявності супутніх факторів, до яких відносяться:
- Ослаблення імунітету (місцеве або загальне). До групи ризику належать особи, які страждають на діабет, захворюваннями периферичних судин, злоякісними новоутвореннями, а також особи, яким недавно проводилася попередження насильства імуносупресивної терапії або хірургічні операції.
- Ін'єкційна наркоманія і хронічний алкоголізм.
- Імунодефіцитні стани.
- Вік більше 50 років.
- Зайва вага тіла.
В окремих випадках розвиток хвороби провокують укуси комах, прийом нестероїдних протизапальних засобів і грибкові захворювання.
патогенез
Патогенез некротизирующего фасциита пов'язаний з тромбозом мікроциркуляторного русла шкіри і ураженням розташованих поруч тканин. Цим пояснюється швидке прогресування некрозу, захоплюючого не окремий ділянку фасції, а обширний регіон, який відповідає зоні микрососудистого кровообігу.
Морфологічні зміни в фасціях спочатку носять гангренозний характер - уражені тканини не запалюються, а відмирають.
Руйнівний і стрімку течію захворювання пов'язане з полімікробні інфікуванням - при некротичному фасції в більшості некротичних тканин присутні:
- Анаеробні бактерії, які розмножуються в тканинах, позбавлених достатньої кількості кисню в результаті травми, операції або іншого розладу.
- Аеробні бактерії, які розмножуються в тканинах завдяки зниженню функції поліморфноядерних нейтрофілів (поліморфноядерні нейтрофилам належить ключова роль в забезпеченні вродженого імунітету, а їх функції знижуються при гіпоксії рани). Розмноження аеробних бактерій додатково знижує окислювально-відновний потенціал, і це прискорює поширення інфекції.
Кінцевими продуктами метаболізму аеробних організмів є вода і діоксид вуглецю. При змішаній інфекції в м'яких тканинах накопичуються азот, водень, метан і сірководень, які погано розчиняються у воді.
Мікроорганізми поширюються уздовж фасцій з уражених підшкірних тканин. Глибоке інфікування викликає оклюзію (порушення прохідності) судин, ішемію і некроз глибоких тканин. Спостерігається також пошкодження поверхневих нервів, яке проявляється характерним локалізованим онімінням.
При відсутності лікування розвивається сепсис.
симптоми
Відмітна риса некротичного фасциита - місцевий набряк, еритема, підвищення температури шкіри і інтенсивний біль, яка не відповідає місцевим змінам шкіри (часто нагадує пошкодження м'язів або їх розрив).
Первинна форма некротичного фасциита відразу починається поразкою фасції і проявляється:
- припухлістю шкіри на ізольованій ділянці;
- хворобливими відчуттями в місці ураження;
- гіперемією.
При стрептококової інфекції швидко з'являються:
- темні плями з утворенням пухирів, які наповнені темною рідиною;
- ділянки поверхневого некрозу шкіри, які можуть зливатися.
При нестрептококковой інфекції захворювання розвивається повільніше, симптоми менш виражені. Спостерігається присутність в місці ураження:
- набряклості і дерев'янистих ущільнень шкіри;
- еритематозних і блідих плям на місці ущільнення.
На місці рани спостерігається брудно-сірий відтінок фасції, присутній мутний, часто коричневий ексудат, а підшкірну клітковину при інструментальному дослідженні можна легко відокремити від фасції.
Некротичний фасциит супроводжується:
- високою температурою, при якій можливі різкі підйоми і спади на 3-5 С;
- тахікардією;
- лейкоцитозом;
- загальною слабкістю.
М'язовий шар зазвичай не зачіпається, але при відсутності лікування може розвинутися міозит або мионекроз.
В окремих випадках симптоми проявляються на ділянці, який віддалений від місця травми.
Описано також випадки блискавичного прогресування некротичного фасциита і летальний результат при відсутності зміни кольору і температури уражених ділянок.
діагностика
Діагноз грунтується на:
- Анамнезі захворювання. Уточнюються скарги пацієнта, наявність травми та інших провокуючих чинників.
- Загальному огляді. На початковому етапі зовнішній вигляд хворого може не відповідати ступеню його дискомфорту, але інтоксикація розвивається досить швидко.
- Лабораторних аналізах. Основна ознака запалення - підвищена швидкість осідання еритроцитів і лейкоцитоз зі зрушенням лейкограми вліво, які виявляються при розгорнутому аналізі крові. Також вимірюється рівень газів в артеріальній крові.
Для уточнення діагнозу використовується інцизійна біопсія, при якій досліджуються зрізи тканин, отримані під час видалення некротичних ділянок. Дослідження проводять на заморожувати мікротому, який дозволяє отримати результати за короткий проміжок часу.
Для визначення збудника використовують мікроскопію зрізу, пофарбованого по Граму.
Додатково вивчається ексудат для визначення чутливості до антибіотиків.
Єдине ефективне лікування некротизуючого фасциита - хірургічне втручання, яке полягає в проведенні некректомії (видаленні уражених тканин). В процесі хірургічного втручання:
- окреслюють межі некрозу;
- оцінюють характер уражених тканин (запах, наявність газу і ін.);
- січуть уражені тканини.
При великих ураженнях і розмитих кордонах виконуються етапні некректомії.
Механічне видалення тканин супроводжується застосуванням:
- ультразвукової кавітації;
- хімічної некректомія (застосовується гіпохлорит натрію, протеолітичні ферменти).
Призначається також антибактеріальна терапія:
- бензилпенициллин через кожні 4 години при стрептококової інфекції;
- антибіотики широкого спектру дії і антибактеріальні бактерицидні препарати, активні по відношенню до анаеробної мікрофлори (диоксидин, метрогил).
Дезінтоксикаційна терапія проводиться за загальними принципами лікування гнійно-запальних захворювань.
Некротичний фасциит - інфекційне захворювання, при якому швидко поширюється некроз зачіпає підшкірну клітковину, поверхневу і глибоку фасції (соединительнотканную оболонку). Зазвичай викликається грампозитивними бактеріями Streptococcus pyogenes або змішаної аеробного і анаеробної мікрофлорою.
| МКБ-10 | M72.6 |
|---|---|
| МКБ-9 | 728.86 |
| DiseasesDB | 31119 |
| MeSH | D019115 |
| eMedicine | emerg / 332 |
| MedlinePlus | 001443 |
Загальні відомості
Перший випадок захворювання зафіксовано в 1871 р в США, а перший опис захворювання, зроблене в 1892 р, належить Уелч і Неталлу. Сучасна назва захворювання запропоновано Нильсоном в 1952 р
Хвороба зустрічається відносно рідко - з 1883 р медична література зафіксувала близько 500 випадків некротичного фасциита, але останнім часом частота захворювання збільшилася. За статистикою на сьогоднішній день поширеність некротичного фасциита становить 0,4 випадку на 100000 чоловік.
Середній вік хворих - 38-44 роки. Захворювання в два рази частіше спостерігається у чоловіків, ніж у жінок, і дуже рідко зустрічається у дітей (такі випадки відзначалися в країнах, де спостерігається низький рівень гігієни).
Летальний результат становить 33% від числа захворілих.
форми
- Захворювання, викликане бета-гемолітичними стрептококами групи А (Streptococcus pyogenes). Цю форму іноді називають гемолітичної стрептококової гангреною.
- Захворювання, яке викликане змішаної інфекцією. Збудниками одночасно є не належить до групи А гемолітичний і негемолітіческій стрептокок, кишкова паличка, палочкообразной бактерія ентеробактерій, різні ентеробактерії і псевдомонади, а також цитробактер фреунді, клебсієла пневмонії, протей мірабіліс і інші анаеробні бактерії і факультативні анаероби.
За місцем локалізації некротичного фасциита виділяють форму, що зачіпає в першу чергу промежину, мошонку і статевий член, при якій ймовірно поширення інфекційного процесу на стегна і передню черевну стінку (гангрена Фурньє).
Залежно від клінічної картини захворювання некротичний фасциит може бути:
- Первинним. Починається з поразки фасції, хворобливості і припухлості в місці ураження.
- Вторинним. Розвиток хвороби відбувається на тлі запущених шкірних гнійних захворювань. Симптоми некротичного фасциита нашаровуються на клінічну картину основного захворювання, а некротичні прояви спостерігаються на місці первинного гнійного вогнища.
причини розвитку
Захворювання розвивається в результаті поширення інфекції стрептококової групи або аеробних і анаеробних бактерій. Інфекція може поширюватися на фасцію як ускладнення:
- при колотих і рваних ранах, саднах, тупий травмі;
- після хірургічного втручання в області черевної порожнини, шлунково-кишкового тракту, сечових шляхів і промежини;
- суперинфекции при вітряної віспи;
- при підшкірних ін'єкціях.
Стрептокок може поширюватися завдяки кровотоку при віддаленому джерелі інфекції.
Причиною гангрени Фур'є є:
- парапроктит;
- інфекції періуретральной залози;
- ретроперитонеального інфекція при перфорації внутрішніх органів черевної порожнини.
У дітей інфекція зазвичай поширюється на фасцію при (бактеріальному запаленні пупкового кільця, підшкірної жирової клітковини навколо нього і дна пупкової ранки) і баланіте (запаленні головки статевого члена, яке виникає при обрізанні).
Захворювання розвивається при наявності супутніх факторів, до яких відносяться:
- Ослаблення імунітету (місцеве або загальне). До групи ризику належать особи, які страждають на діабет, захворюваннями периферичних судин, злоякісними новоутвореннями, а також особи, яким недавно проводилася попередження насильства імуносупресивної терапії або хірургічні операції.
- Ін'єкційна наркоманія і хронічний алкоголізм.
- Імунодефіцитні стани.
- Вік більше 50 років.
- Зайва вага тіла.
В окремих випадках розвиток хвороби провокують укуси комах, прийом нестероїдних протизапальних засобів і грибкові захворювання.
патогенез
Патогенез некротизирующего фасциита пов'язаний з тромбозом мікроциркуляторного русла шкіри і ураженням розташованих поруч тканин. Цим пояснюється швидке прогресування некрозу, захоплюючого не окремий ділянку фасції, а обширний регіон, який відповідає зоні микрососудистого кровообігу.
Морфологічні зміни в фасціях спочатку носять гангренозний характер - уражені тканини не запалюються, а відмирають.
Руйнівний і стрімку течію захворювання пов'язане з полімікробні інфікуванням - при некротичному фасції в більшості некротичних тканин присутні:
- Анаеробні бактерії, які розмножуються в тканинах, позбавлених достатньої кількості кисню в результаті травми, операції або іншого розладу.
- Аеробні бактерії, які розмножуються в тканинах завдяки зниженню функції поліморфноядерних нейтрофілів (поліморфноядерні нейтрофилам належить ключова роль в забезпеченні вродженого імунітету, а їх функції знижуються при гіпоксії рани). Розмноження аеробних бактерій додатково знижує окислювально-відновний потенціал, і це прискорює поширення інфекції.
Кінцевими продуктами метаболізму аеробних організмів є вода і діоксид вуглецю. При змішаній інфекції в м'яких тканинах накопичуються азот, водень, метан і сірководень, які погано розчиняються у воді.
Мікроорганізми поширюються уздовж фасцій з уражених підшкірних тканин. Глибоке інфікування викликає оклюзію (порушення прохідності) судин, ішемію і некроз глибоких тканин. Спостерігається також пошкодження поверхневих нервів, яке проявляється характерним локалізованим онімінням.
При відсутності лікування розвивається сепсис.
симптоми
Відмітна риса некротичного фасциита - місцевий набряк, еритема, підвищення температури шкіри і інтенсивний біль, яка не відповідає місцевим змінам шкіри (часто нагадує пошкодження м'язів або їх розрив).
Первинна форма некротичного фасциита відразу починається поразкою фасції і проявляється:
- припухлістю шкіри на ізольованій ділянці;
- хворобливими відчуттями в місці ураження;
- гіперемією.
При стрептококової інфекції швидко з'являються:
- темні плями з утворенням пухирів, які наповнені темною рідиною;
- ділянки поверхневого некрозу шкіри, які можуть зливатися.
При нестрептококковой інфекції захворювання розвивається повільніше, симптоми менш виражені. Спостерігається присутність в місці ураження:
- набряклості і дерев'янистих ущільнень шкіри;
- еритематозних і блідих плям на місці ущільнення.
На місці рани спостерігається брудно-сірий відтінок фасції, присутній мутний, часто коричневий ексудат, а підшкірну клітковину при інструментальному дослідженні можна легко відокремити від фасції.
Некротичний фасциит супроводжується:
- високою температурою, при якій можливі різкі підйоми і спади на 3-5 С;
- тахікардією;
- лейкоцитозом;
- загальною слабкістю.
М'язовий шар зазвичай не зачіпається, але при відсутності лікування може розвинутися міозит або мионекроз.
В окремих випадках симптоми проявляються на ділянці, який віддалений від місця травми.
Описано також випадки блискавичного прогресування некротичного фасциита і летальний результат при відсутності зміни кольору і температури уражених ділянок.
діагностика
Діагноз грунтується на:
- Анамнезі захворювання. Уточнюються скарги пацієнта, наявність травми та інших провокуючих чинників.
- Загальному огляді. На початковому етапі зовнішній вигляд хворого може не відповідати ступеню його дискомфорту, але інтоксикація розвивається досить швидко.
- Лабораторних аналізах. Основна ознака запалення - підвищена швидкість осідання еритроцитів і лейкоцитоз зі зрушенням лейкограми вліво, які виявляються при розгорнутому аналізі крові. Також вимірюється рівень газів в артеріальній крові.
Для уточнення діагнозу використовується інцизійна біопсія, при якій досліджуються зрізи тканин, отримані під час видалення некротичних ділянок. Дослідження проводять на заморожувати мікротому, який дозволяє отримати результати за короткий проміжок часу.
Для визначення збудника використовують мікроскопію зрізу, пофарбованого по Граму.
Додатково вивчається ексудат для визначення чутливості до антибіотиків.
лікування
Єдине ефективне лікування некротизуючого фасциита - хірургічне втручання, яке полягає в проведенні некректомії (видаленні уражених тканин). В процесі хірургічного втручання:
- окреслюють межі некрозу;
- оцінюють характер уражених тканин (запах, наявність газу і ін.);
- січуть уражені тканини.
При великих ураженнях і розмитих кордонах виконуються етапні некректомії.
Механічне видалення тканин супроводжується застосуванням:
- ультразвукової кавітації;
- хімічної некректомія (застосовується гіпохлорит натрію, протеолітичні ферменти).
Призначається також антибактеріальна терапія:
- бензилпенициллин через кожні 4 години при стрептококової інфекції;
- антибіотики широкого спектру дії і антибактеріальні бактерицидні препарати, активні по відношенню до анаеробної мікрофлори (диоксидин, метрогил).
Дезінтоксикаційна терапія проводиться за загальними принципами лікування гнійно-запальних захворювань.
Знайшли помилку? Виділіть її та натисніть Ctrl + EnterВерсія для друку
Популярне
- Синдром блакитних невусів. Що таке блакитний невус? Видалення синіх родимок на тілі, і небезпечно, якщо новоутворення травмувалося і лопнуло. Лікування блакитного невуса
- Парциальная епілепсія: форми, симптоми і лікування
- Симптоми, лікування і видалення поліпів у прямій кишці
- Мігренозний статус: що це таке і як проявляється
- Западання язика усувається
- Принципи видалення поліпів шляхом ендоскопії
- Що таке равлик внутрішнього вуха?
- Епіфіз або третє око Епіфіз виробляє
- Чому одна нога трохи більшим шаром інший?
- Простагландин е2 препарати