Dois-je faire la polio? Conséquences de l'introduction du vaccin antipoliomyélitique
Bon après-midi, chers lecteurs de blogs!
Le sujet des vaccinations est le plus discuté et controversé. Et, en règle générale, les jeunes mères ont un grand nombre de questions. Malheureusement, tous nos médecins ne sont pas compétents et ne peuvent pas toujours répondre à tous les sujets passionnants. Ceci s’applique également aux vaccinations telles que vaccin aksd et poliomyélite. Et si les trois premiers vaccins ne se présentent pas, ils sont administrés avec un intervalle d'un mois et demi et tout est clair. Avec la revaccination, la situation est plus compliquée. Par conséquent, aujourd’hui, je vais vous parler du point «i».
Qu'est-ce que la poliomyélite, comment se manifeste-t-elle, quel est le vaccin et quelles sont les complications qui suivront dans l'article. Nous parlerons aujourd'hui des conditions de la revaccination contre la poliomyélite.
Il existe 2 types de vaccins antipoliomyélitiques:
1. Vaccin vivant contre la poliomyélite (il est également appelé le vaccin contre la polio en gouttes; vaccins - vaccin contre la polio par voie orale, vaccin contre la polio par voie orale en Russie) - AFP
2. Vaccin antipoliomyélitique inactivé (inclus dans les vaccins Tetrakok, Imovax polio et Pentaxim) - DIH
Quelle est la différence? Le fait que le vaccin inactivé contienne des souches de virus "mortes" et des virus vivants - affaiblis mais actifs. Dans le cas d'un vaccin vivant, une maladie associée au vaccin peut survenir chez les enfants vaccinés et en contact avec eux. Bien sûr, la probabilité de 1 à 3 000 000, mais c'est le cas. Par conséquent, après la vaccination avec un vaccin vivant, il est déconseillé de jouer ou de contacter d'autres enfants. Même dans les instructions, il existe une contre-indication au vaccin contre la PFA: vivre avec une femme enceinte ou des frères et soeurs non vaccinés avec l'enfant vacciné.
On pense qu'un vaccin vivant forme plus efficacement le système immunitaire dans l'intestin. Par contre, il n'est pas possible de doser précisément un tel vaccin. Tout d'abord, l'enfant peut recracher les gouttelettes ou éructer. Deuxièmement, en cas de troubles intestinaux chez un enfant, une partie, voire tout le vaccin, sera diffusé avant que celui-ci puisse commencer à fonctionner. Dans le cas de la PIV, on observe plus précisément la posologie.
La différence, je pense, est claire. Passons maintenant au timing.
Revaccination de la polio: 3 mois, 4,5 mois, 6 mois, 18 mois, 20 mois et 14 ans.
Il s'agit du schéma standard, spécifié dans toutes les instructions relatives au vaccin et décrit dans le calendrier de vaccination. Mais il arrive souvent que l'horaire individuel change. Il y a beaucoup de raisons à cela - les pistes médicales pour cause de maladie, ils sont partis quelque part, ne pouvaient pas. Dans ce cas, les trois premiers vaccins doivent être effectués le plus tôt possible afin de respecter au moins un intervalle d'environ un mois et demi. Bien entendu, il est impossible de réduire cet intervalle à moins de 1,5 mois, il est préférable de l'allonger.
Si le calendrier est observé exactement, la revaccination est effectuée à un an et demi et la seconde après deux mois. Si vous vaccinez un enfant sur une base individuelle, l'intervalle entre le vaccin 3 et la première revaccination doit être d'un an. Mais si le calendrier est fortement perturbé, l’intervalle jusqu’à la première revaccination peut être réduit à 6-9 mois. Mais ce n'est pas du tout nécessaire, vous ne pouvez pas être obligé de réduire l'intervalle entre les vaccinations!
Le fait est que les médecins sont obligés de suivre le système et qu’ils peuvent exiger que vous vous revaquiniez à un an et demi. Nous avons également fait face à cela, notre médecin a assuré que tout le monde est revacciné à 1, 5 ans. Mais ce n'est pas. C'est leur désir de tout mettre dans le programme. Vous décidez - d’être dirigé par un médecin ou de consulter un immunologiste afin qu’il puisse vous écrire le schéma qui convient. Et il y a plusieurs régimes.
Schémas de vaccination contre la polio
1. Seulement le VPO. Dans ce cas, les trois premiers vaccins sont administrés avec un intervalle de 1,5 mois, la première revaccination - un an après le troisième vaccin (dans le cas du VPO, la période avant de pouvoir être réduite à 6-9 mois) et la deuxième revaccination - après 2 mois. Total - jusqu'à 3 ans 5 vaccins contre la polio.
2. VPO + IPV. Le schéma est le même que le premier. Seuls les vaccins différents. Les deux premiers - VPI, le troisième et revaccination - VPO. Ce schéma est utilisé dans les cliniques et il est gratuit. Si vous souhaitez utiliser d'autres vaccins, utilisez uniquement le VPO ou le VPI, vous devez être vacciné contre paiement dans les centres de vaccination.
3. Seulement IPV. Avec ce programme, jusqu'à 3 ans, l'enfant ne reçoit que 4 vaccins. Intervalles entre trois et un mois et demi, puis revaccination dans un an. Et la deuxième revaccination IPV est réalisée dans 5 ans.
Seulement vous décidez quel schéma choisir. Le médecin ne peut pas insister sur la réduction de l'intervalle ou l'utilisation d'un régime. Le seul problème est que si vous n'êtes pas d'accord sur le régime proposé par l'État, vous devez payer. Vous décidez J'espère qu'après cet article, vous aurez une idée précise de la procédure de vaccination et de revaccination contre la polio et vous pouvez faire le bon choix.
Santé à vous et à vos enfants! Tous les articles que vous pouvez trouver sur.
Grâce au développement de la médecine, nous avons maintenant la possibilité de prendre certaines mesures pour protéger le corps contre divers maux, y compris des maux assez complexes. Une mesure préventive très importante pour un tel plan consiste donc à effectuer une vaccination systématique. Elle commence à être pratiquée depuis la maternité uniquement pour les enfants engendrés et peut continuer toute la vie. L’un des vaccins les plus importants dans ce cas est considéré comme le vaccin contre la polio. Parlons des caractéristiques de cette manipulation médicale plus en détail.
La poliomyélite est une infection dangereuse qui provoque une matière grise dans la moelle épinière et a un effet dévastateur sur notre système nerveux. Cette maladie peut provoquer une parésie irréversible ou une paralysie. La seule méthode de prévention est la vaccination. À ce jour, la vaccination contre la poliomyélite est obligatoire en l'absence de contre-indications.
Différents types de vaccins peuvent être utilisés - vaccin oral vivant, ainsi que vaccin inactivé contre la polio.
Le plus souvent, pour la vaccination, les bébés utilisent un vaccin oral vivant, il s’utilise en gouttes, instillé dans la bouche. Une telle composition contient des virus affaiblis mais vivants qui stimulent la création d'une immunité locale dans l'intestin. Selon le calendrier de vaccination adopté, ce vaccin est utilisé à l'âge de trois, quatre, cinq et six mois. La première revaccination est effectuée dans un an et demi et la seconde - dans vingt mois. La troisième vaccination devrait avoir lieu à quatorze ans.
Après avoir donné une goutte à l'enfant, il ne devrait pas lui être donné à boire ou à manger pendant une heure.
Le vaccin inactivé peut être administré par voie sous-cutanée ou intramusculaire, l'âge le plus jeune étant deux mois. Ensuite, une autre introduction est effectuée - dans un mois et demi à deux mois. La première revaccination est effectuée exactement un an après la première injection du vaccin et la seconde cinq ans plus tard.
Qui est dangereux pour la vaccination contre la polio? Contre-indications
Si nous parlons de recommandations générales pour l’utilisation du vaccin antipoliomyélitique oral, il n’est pas utilisé pour immuniser les personnes souffrant d’immunodéficience, ni celles qui sont en contact avec de telles personnes. En outre, il ne convient pas aux patients qui ont des anomalies neurologiques enregistrées dues à la vaccination précédente. En outre, la version orale du vaccin ne convient pas à la vaccination des personnes prenant des formulations médicamenteuses ayant un effet immunosuppresseur.
Le vaccin inactivé n'est pas administré aux personnes ayant une forte réaction allergique à l'utilisation de certains antibiotiques - streptomycine, néomycine et polymyxine B. Il ne convient pas aux personnes ayant déjà présenté une forte réaction allergique à la vaccination antérieure contre le virus de la polio.
Les deux versions du vaccin sont strictement contre-indiquées pour les femmes qui portent l'enfant. En outre, ils ne sont pas utilisés pour vacciner les personnes atteintes de formations malignes et par rapport aux patients qui souffrent actuellement d'une forme ou d'une autre de maladies, dans la forme aiguë. Dans ce dernier cas, la vaccination n’est effectuée qu’après la normalisation complète de l’état.
Quels sont les dangers d'un vaccin contre la polio? Effets secondaires
Il est considéré comme hautement réactif d'être considéré comme un vaccin vivant contre la polio. Il peut provoquer un certain nombre de différents effets secondaires. Ainsi, dans environ cinq pour cent des cas, la vaccination des enfants provoque des diarrhées ou des allergies. Il convient de souligner que de tels phénomènes ne constituent pas une menace pour la vie ou la santé et ne nécessitent pas de traitement.
Très rarement, les gouttes peuvent provoquer l’infection du bébé par le virus de la poliomyélite, cela n’est possible que dans un cas sur deux millions et demi. Cette situation peut se produire si un enfant vacciné a de graves problèmes d'activité de l'immunité. C’est en raison de la probabilité d’une telle complication que, dans les pays où il a déjà été possible d’éradiquer complètement la poliomyélite, la vaccination systématique est réalisée à l’aide d’un vaccin inactivé. Cependant, il peut aussi causer certains effets secondaires.
Cette vaccination provoque rarement réactions localesqui n'appartiennent pas aux complications. Dans la plupart des cas, le vaccin inactivé est assez bien toléré par l'organisme. Chez un petit pourcentage de jeunes enfants, son administration peut provoquer une légère élévation de la température et un sentiment de faiblesse, ainsi que des indispositions et une perte d’appétit. Ces réactions à la vaccination contre la polio ne sont pas dangereuses et ne nécessitent aucun traitement spécial.
Comme tous connus médicaments Une telle vaccination peut provoquer diverses réactions allergiques. Par conséquent, lors de la première vaccination, vous devez attendre quelque temps (environ une demi-heure) pour vous assurer qu'il n'y a pas d'allergie forte.
Comment la vaccination contre la polio affectera-t-elle la santé? Les conséquences
À ce jour, il n’existe aucune donnée officielle sur les conséquences à long terme après. Dans les premiers jours qui suivent la vaccination, l’enfant peut rester mou et irritable. De plus, il peut garder plusieurs fièvre. À ce stade, il est préférable d’abandonner les charges actives, les différentes procédures et les transferts.
Le vaccin contre la polio est l’un des plus importants de tout le calendrier de vaccination.
Catherine, www.site
Google
- Chers nos lecteurs! Veuillez sélectionner la faute de frappe trouvée et appuyez sur Ctrl + Entrée. Écrivez-nous ce qui ne va pas là-bas.
- S'il vous plaît laissez votre commentaire ci-dessous! Nous vous demandons! Il est important pour nous de connaître votre opinion! Merci beaucoup Merci beaucoup
Malgré l'existence d'une masse d'opinions contradictoires, la vaccination reste un moyen fiable d'éviter de nombreuses maladies graves. À la suite des vaccinations, l’enfant forme une immunité stable contre un certain nombre d’infections graves.
À l’époque moderne, lorsque de nombreux virus et agents pathogènes sont mutés de sorte que le tableau clinique flou ne permet pas d’établir un diagnostic correct à temps, il est possible de perdre un temps précieux pour le traitement. En conséquence, une menace sérieuse est créée non seulement pour la santé, mais également pour la vie de l'enfant. Par conséquent, les problèmes de vaccination et la nécessité de sa mise en œuvre prévue sont redevenus particulièrement aigus.
Gouttes de vaccination et de poliomyélite: en garde pour la santé des enfants
La poliomyélite est l’une des maladies graves, difficiles et qui entraînent de nombreuses complications. Une fois ingéré, son virus infecte la moelle épinière. En raison du fait que processus inflammatoire des liens clés du système nerveux central sont impliqués, le développement peut résulter d'une maladie ou de ses conséquences. Parfois, ses manifestations ne finissent jamais, laissant une personne handicapée pour le reste de sa vie. Les conséquences peuvent être encore plus terribles: si le virus affecte le système respiratoire, il entraîne la mort inévitable.
Pour contracter la maladie, le contact avec le porteur du virus est suffisant. L'agent pathogène peut être transmis par contact ou par gouttelettes en suspension dans l'air. La maladie est très contagieuse. Les jeunes enfants y sont particulièrement sensibles, principalement à l'âge de 7 ans. Donc meilleur remède pour protéger l'enfant d'une infection dangereuse dans ce cas, bien sûr, est un vaccin.
Les opposants actifs à la vaccination affirment que presque tous les pays modernes l'ont abandonnée, mais tout cela n'est que préjugé. Les vaccinations contre la poliomyélite ont été développées et utilisées activement en pédiatrie dans le monde depuis le milieu du siècle dernier, et des études statistiques et scientifiques confirment leur efficacité: avec l'augmentation du nombre d'enfants vaccinés, la propagation de la maladie a presque cessé.
Parmi les régions les plus problématiques de ce point de vue, figurent les pays asiatiques où le niveau de vie et la qualité des médicaments sont bas. Ce sont les habitants de ces pays qui constituent le principal pourcentage de travailleurs migrants dans la Russie moderne. Ainsi, le virus peut pénétrer dans l'habitat des enfants russes. Et leurs parents, à ce moment-là, soutiennent que la vaccination remonte au siècle dernier et que, par conséquent, les enfants n'en ont pas non plus besoin, mais devraient être pleinement protégés en raison du grand nombre de complications graves. En conséquence, il y a un grand danger qui menace la vie et la santé des citoyens russes les plus petits et les moins protégés.
Le calendrier de vaccination contre la poliomyélite a été approuvé conformément au calendrier de vaccination national en vigueur en Russie. Selon son contenu, ces termes sont définis à 3, 4,5 et 6 mois. Après cela, à l'âge de 1,5 ans (18 mois), la première revaccination est prescrite et à 20 mois - la deuxième revaccination du vaccin. À l'âge de 14 ans, la troisième revaccination est effectuée.
Types de vaccins:
Est-ce que la Russie, Biomed.
Infanrix. Belgique
Pentaxim. France
Tetrakok. France Prévention de la coqueluche, de la diphtérie, du tétanos et de la polio. Vaccin classique DTP
Bubo-M La russie Vaccin contre la diphtérie, le tétanos et l'hépatite B.
Imovaks. France Prévention de la diphtérie et du tétanos.
Toxoïde ADS. La russie Prévention de la diphtérie et du cloaque, si vous ne pouvez pas introduire la composante enfant contre la coqueluche.
Imovax Polio. France Vaccin antipoliomyélitique inactivé.
Vaccin poliomyélite orale 1, 2, 3 types. Vaccin vivant! Contient des virus atténués. Attention! Après un tel vaccin, il est impossible pour un enfant vacciné d'entrer en contact avec une personne non vaccinée. Une infection est possible dans les 2 semaines, car le vaccin est en vie.
Conformément aux caractéristiques du médicament utilisé, un vaccin vivant inactivé et oral est utilisé. Ils diffèrent à la fois par la composition des composants et par la forme d'administration:
Parmi les éléments du vaccin non vivant inactivé, selon son nom, figurent les agents pathogènes morts. Ce médicament est administré par voie intramusculaire ou sous-cutanée. Lors de son utilisation, la formation d’une infection commune est garantie. Toutefois, selon les chercheurs, elle sera moins forte que lors de l’introduction d’un vaccin vivant.
Parmi ces derniers, à leur tour, les virus de la poliomyélite affaiblis. Ils sont administrés en solution par voie orale. Une fois que le médicament a pénétré dans l'intestin, il se forme une immunité locale qui constitue un moyen de défense fiable contre la maladie.
Bébés jusqu'à un an les gouttes sont introduites à la racine de la langue. Cela est dû au fait que c'est dans cette partie que se trouvent les follicules lymphoïdes. Les gouttes des enfants plus âgés sont appliquées à la surface de l’amygdale, avec laquelle la réaction commence et la réponse immunitaire à l’introduction du médicament se forme. En outre, dans les zones sélectionnées, il n'y a pas ou peu d'accumulation de récepteurs, respectivement, il y a peu de chance que l'enfant goûte rapidement le goût désagréable et recrache le médicament ou, au contraire, l'avale trop tôt.
Le vaccin est enterré à l’aide d’un compte-gouttes en plastique spécial ou d’une seringue sans aiguille. En fonction du dosage du composant principal, 2 ou 4 gouttes sont introduites dans la solution. En une seule régurgitation, le médicament est redonné avec la répétition d'une réaction similaire - la vaccination est répétée après six semaines.
Le mécanisme d'action est assez simple et bien étudié. À la suite de l’introduction du vaccin, un type particulier d’anticorps réagissant à un virus affaibli se forme. Si un véritable virus «sauvage» pénètre dans le corps, les anticorps développés précédemment ne permettront pas aux maladies de se développer, détruisant ainsi les agents pathogènes avant même qu'ils ne commencent leurs activités nocives.
Principal inconvénient L'utilisation de cette forme de vaccin est un certain nombre de restrictions existantes: en particulier, il ne faut pas manger ni boire pendant une heure après la vaccination. Si l'enfant vomit pendant la même période, une administration répétée est nécessaire. Outre ce type de vaccin, il existe une qualité supplémentaire: avec leur aide, certaines substances à fonctions protectrices sont développées dans le corps. En conséquence, les obstacles de certains infections virales intestin.
Conformément au fait que les termes de la vaccination contre la poliomyélite coïncident initialement avec le moment d'une autre vaccination importante - le DTC, la prévention du développement, et les deux sens sont combinés. En fonction du vaccin utilisé pour le DTC, la nécessité d'une autre injection ou d'un autre médicament par voie orale peut disparaître. Deux vaccins actuellement développés et utilisés vous permettent de combiner les deux vaccins en une seule injection - Pentax et Tetrakok. Le premier médicament est un vaccin complexe qui aide à prévenir l’infection non seulement du tétanos, de la diphtérie et de la coqueluche, mais également de la poliomyélite et de l’infection hémophilique. Le second combine le vaccin DTC et le vaccin contre la polio. En cas d'utilisation simultanée de tout autre médicament avec vaccination DTC Un deuxième coup est donné ou des gouttes de polio sont données.
Parmi les contre-indications à la vaccination figurent les raisons suivantes:
la survenue de troubles neurologiques lors d'une vaccination précédente;
identification des états d'immunodéficience primaire;
la présence de néoplasmes malins;
aggravation maladies chroniques;
l'enfant suit un traitement immunosuppresseur (la vaccination est également interdite six mois après son achèvement);
maladies respiratoires aiguës ou autres au moment de la vaccination proposée.
Un pédiatre doit être averti de toute contre-indication possible. La décision de confirmer ou d’annuler les vaccinations est prise individuellement dans chaque cas. Les enfants de moins d'un an ne devraient pas avoir de contre-indications émanant de spécialistes restreints, tout d'abord d'un neurologue. La moindre indisposition, en particulier l’exacerbation de maladies chroniques, devrait constituer un motif de retrait médical.
Vous avez trouvé une erreur dans le texte? Sélectionnez-le et quelques mots supplémentaires, appuyez sur Ctrl + Entrée
Réponse vaccinale contre la polio
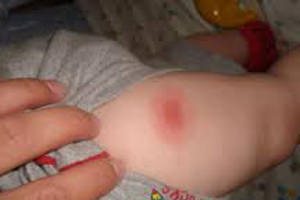
La réponse au vaccin antipoliomyélitique peut varier - en fonction de l'état de santé de l'enfant et du médicament utilisé. Dans le cas d'un vaccin inanimé inactivé, il n'y a généralement pas de complications. Surtout, les parents craignent les conséquences possibles de l’utilisation du vaccin dit "vivant".
Parmi les effets secondaires normaux de son utilisation peuvent se produire:
manifestations d'adynamie et de léthargie inhabituelle;
difficulté soudaine à respirer, essoufflement;
gonflement grave, y compris le visage et les yeux;
montée en température supérieure à 39 ° C
troubles mineurs de l’intestin qui durent un - deux jours au maximum, et qui passent indépendamment;
Cependant, hospitalisation immédiate et urgente assistance médicale nécessaire pour les symptômes suivants:
S'il n'y a pas de conséquences graves après la vaccination, ni les promenades, ni le bain de l'enfant ne sont contre-indiqués.
Température après la vaccination contre la polio
La température après la vaccination contre la poliomyélite peut ne pas augmenter du tout ou varier dans des limites différentes. Selon les médecins, ne vous inquiétez pas lorsque la température s'élève à 38-38,5 ° C, si elle ne s'accompagne pas de fortes réactions supplémentaires.
L'hyperthermie peut survenir quelques heures après la vaccination et deux ou trois jours après l'entrée du médicament dans l'organisme. Cette température corporelle peut persister pendant deux à trois jours. Dans certains cas, cela dure jusqu'à deux semaines. Si l’augmentation de la température n’est pas accompagnée d’autres types de réaction et ne gêne pas le bébé, il ne faut pas la réduire davantage. Cependant, l'utilisation d'antipyrétiques est possible.
Effets de la vaccination contre la polio

Les conséquences de la vaccination contre la poliomyélite, malgré les risques de complications, ne sont pas aussi terribles que les conséquences possibles de la maladie elle-même pour un enfant non vacciné. Dans ce cas, les parents doivent se rappeler que les risques sont, dans une certaine mesure, inhérents à toute sphère de la vie humaine et qu’il est absolument impossible de s’assurer contre eux. Mais le danger auquel un enfant est exposé n'est pas vacciné contre les infections les plus dangereuses - cent fois plus que toutes les craintes possibles de survenue de réactions allergiques graves ou de rumeurs mythiques sur des cas fréquents de PVA. Il convient de rappeler que, selon les statistiques, la polio associée à la vaccination se développe dans un cas sur trois millions de vaccinations. Il est facile de calculer à quel point cette probabilité est petite. Bien que la possibilité de rester invalide ou même de mourir si un virus pénètre dans le corps, au contraire, est très grande.
Il faut également savoir que, pendant un certain temps, les enfants vaccinés avec le vaccin vivant peuvent être porteurs de la maladie. Dans ce cas, les contacts avec eux sont totalement sans danger pour les enfants et les adultes en bonne santé et vaccinés. En présence d'immunodéficience chez ceux qui n'ont pas reçu de vaccin inactivé, une telle interaction peut menacer le développement de la PAV. Ces enfants ou adultes ont besoin d'une quarantaine temporaire lorsqu'ils procèdent à une vaccination orale universelle.
Donc tout complications possiblescompte tenu de leur rareté et du fait qu’ils sont tous expliqués par l’état de santé affaibli par l’immunité, ils ne dépassent en rien le niveau de risque des terribles conséquences de la poliomyélite, qui se produisent lorsque le virus affecte le corps d’un enfant non vacciné.
- c'est infection aiguë de nature entérovirale causée par une lésion de la substance grise de la moelle épinière, qui a un effet destructeur sur le système nerveux humain et est capable de provoquer une parésie ou une paralysie irréversible des muscles innervés par les motoneurones affectés. Et seule l'introduction de vaccins dans la pratique médicale, qui empêche l'émergence et le développement de cette maladie, a permis de réduire considérablement l'incidence de la maladie et, dans de nombreux pays, de l'éliminer presque sans laisser de trace. Des scientifiques américains et soviétiques (A. Sabin, A. A. Smorodintsev, Jonas Salk, député de Chumakov et d'autres) ont participé à la mise au point de vaccins.
Deux types de vaccins contre la polio sont actuellement utilisés:
- vaccin oral vivant (VPO);
- vaccin inactivé contre la poliomyélite (IPV).
Vaccin oral vivant contre la polio
Le vaccin oral contre la poliomyélite est produit et est disponible sous forme de gouttes. Conformément au calendrier de vaccination moderne, la vaccination est administrée aux enfants âgés de 3, 4,5 et 6 mois en laissant tomber le VPO dans la bouche. La première est faite à 18 mois, la seconde à 20 mois et la suivante à 14 ans, la troisième revaccination contre la poliomyélite.
Le VPO contient des virus de la poliomyélite vivants, mais visiblement affaiblis, qui contribuent à la formation d'une immunité locale dans l'intestin. Le plus souvent, ce vaccin est utilisé dans les pays où l'infection n'a pas encore été complètement éradiquée. Cependant, le VPO étant l’un des vaccins réactogènes, toute utilisation de celui-ci est directement associée au risque de survenue d’un certain nombre d’effets indésirables.
- les patients souffrant d'immunodéficience ou en contact avec de telles personnes;
- les patients chez qui on a diagnostiqué des complications neurologiques après des vaccinations antérieures.
Parmi les réactions indésirables de l'organisme à l'introduction du VPO figurent:
- diarrhée brève.
Ces réactions ne nécessitent pas de traitement spécifique et ne sont pas considérées comme dangereuses pour les patients. Dans certains cas, l’introduction du VPO peut entraîner une infection par la poliomyélite. Cependant, le risque d'un tel développement est extrêmement faible (1 cas par 2,5 millions de vaccinations).
Vaccin inactivé contre la poliomyélite
Le vaccin inactivé est injecté sous la peau ou par voie intramusculaire et contient des virus de la polio morts. La primo-vaccination est réalisée en deux étapes, à un intervalle d'un mois et demi ou de deux mois entre la première et la deuxième administration du médicament. Dans ce cas, l’âge de l’enfant au moment de la première vaccination ne doit pas être inférieur à 60 jours. La première revaccination est effectuée exactement un an après l'administration précédente du VPI et la seconde après 5 autres années.
Selon recommandations généralesen ce qui concerne les précautions de vaccination, l'administration de VPI est contre-indiquée chez les personnes souffrant d'antibiotiques comme la streptomycine, la polymyxine B et la néomycine, ainsi que chez les patients dont la vaccination antérieure a provoqué des lésions graves. réaction allergique.
L’introduction du VPI peut entraîner.
Poliomyélite ou paralysie cérébrospinale des enfants - aiguë maladie infectieusecausée par un entérovirus intestinal et accompagnée de lésions de la substance grise de la moelle épinière et de la moelle épinière. Le chemin de transmission principal, comme pour tous infections intestinales - Infection fécale-orale, mais possible par des gouttelettes en suspension dans l'air.
Très souvent asymptomatique, particulièrement actif durant les mois d'automne et d'été, bien que des infections soient enregistrées tout au long de l'année. Spécifique traitement antiviral la poliomyélite n'est pas le seul moyen de prévenir une maladie terrible - la vaccination.
C'est un mot terrible - polio
Le virus de la polio est présent dans le monde entier et n’a pas de foyer spécifique. Avant la vaccination active de la population, l’incidence était de nature épidémique. Bien que l'évolution des formes de poliomyélite non paralytiques ait généralement un pronostic favorable, avec des formes paralytiques plus graves, des anomalies de gravité variable persistent souvent jusqu'à la fin de la vie. Le virus se multiplie d'abord dans amygdales pharyngées et dans les intestins d'une personne infectée, puis pénètre dans le sang et les cellules nerveuses, les détruit et les tue. 
La mort de 25-30% ou plus des cellules nerveuses de la moelle épinière entraîne le développement de parésies de gravité variable, de paralysie complète et d’atrophie des extrémités.
Au milieu du siècle dernier, deux scientifiques américains ont indépendamment créé les premiers vaccins contre la polio. Le premier vaccin contenait des virus vivants atténués et était destiné à une administration orale, le second - des virus complètement tués et était injecté par voie intramusculaire ou sous-cutanée. Ces deux types de vaccins sont aujourd'hui largement utilisés pour prévenir la polio. Les vaccins immunisent contre la maladie, bloquent l'infection par des souches de virus sauvages, les transmettent d'une personne à une autre et protègent à la fois les individus et l'ensemble de la population (ce mécanisme est appelé «immunité collective»).
VPO et IPV
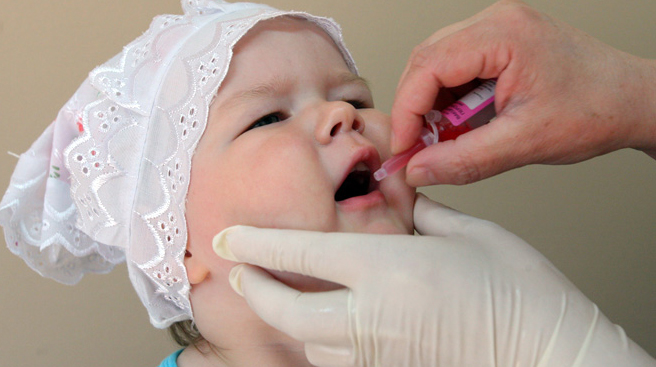
Le VPO est un vaccin antipoliomyélitique oral («vivant») enfoui dans la bouche avec un mini compte-gouttes ou une seringue sans aiguille, plus précisément à la racine de la langue chez le nouveau-né ou à la surface des amygdales des enfants plus âgés, où commence la formation de l'immunité. Si l'enfant régurgite ou crache, l'administration du médicament est répétée, mais une seule fois, en cas de régurgitation répétée, la vaccination sera différée de 1,5 mois afin d'éviter le surdosage. Dose unique - 2 à 4 gouttes de vaccin. Dans l'heure qui suit l'introduction du vaccin, l'enfant, pour des raisons évidentes, ne peut être nourri et nourri.
Le principe d'action du VPO est similaire à celui de tous les autres vaccins vivants. Une fois instillé, le virus contenu dans le vaccin pénètre dans l'intestin, où l'immunité se forme à peu près au même niveau qu'après, mais sans la maladie elle-même. organisme. Lors d'épidémies de poliomyélite, qui se produisent parfois même dans les pays développés riches, le VPO est enterré chez le nouveau-né, directement dans les maternités.
Le VPI est un vaccin antipoliomyélitique inactivé («tué»), contient des virus pathogènes tués, est injecté par une balle dans la cuisse ou à l'épaule et provoque la production d'anticorps dans le sang d'une personne vaccinée. Contrairement aux VPO, les anticorps et les cellules protectrices contre le virus ne se forment pas sur la muqueuse intestinale, ce qui jusqu’à récemment était considéré comme un inconvénient important des vaccins inactivés. Des études récentes dans lesquelles le VPI et le VPO vaccinés ont ensuite donné des vaccins vivants imitant l'infection par le virus sauvage, puis estimé la quantité de virus excrétée dans les matières fécales ont montré que ce n'était pas tout à fait vrai. Le virus à peu près à la même fréquence a pénétré dans l'intestin des receveurs dans les deux cas.
La signification pratique du choix en faveur de la vaccination par le VPO n’a été confrontée qu’à un virus sauvage, qui est maintenant relativement rare.
Schéma de vaccination
Selon le approuvé dans notre pays, les trois premières vaccinations sont effectuées IPV, le prochain - VPO. Un tel schéma de vaccination est considéré comme optimal pour le développement d’une immunité durable. Outre la vaccination et la revaccination des enfants, ils procèdent également à des vaccinations répétées contre la poliomyélite auprès de la population adulte, lorsqu’elles se rendent dans des zones dangereuses pour la poliomyélite ou pour des indications épidémiques au lieu de résidence.
Actuellement, le calendrier de vaccination mixte suivant est appliqué en Russie:
- 6 mois - VPO (troisième vaccination, dernière);
- 18 mois - VPO (première revaccination);
- 20 mois - VPO (deuxième revaccination);
- 14 ans - VPO (troisième revaccination, dernière).
Seul le VPI est possible. Dans ce cas, les mêmes intervalles sont observés que dans le schéma mixte, à la seule différence que le VPI ne nécessite pas de revaccination à 20 mois mais nécessite à l'âge de 6 ans (5 ans après la dernière vaccination selon le schéma de base). . Clairement, un tel programme peut être représenté comme suit:
- 3 mois - VPI (première vaccination);
- 4,5 mois - VPI (deuxième vaccination);
- 6 mois - VPI (troisième vaccination);
- 18 mois - VPI (première revaccination);
- 6 ans - VPI (deuxième revaccination).
Le premier programme suppose que l’enfant reçoit 5 doses du vaccin jusqu’à l’âge de 2 ans, le second - 4. Si le schéma vaccinal est uniquement IPV, il est recommandé de s’appuyer principalement sur les instructions relatives à tout vaccin antipoliomyélitique inactivé. Le programme de vaccination contre le VPI est exclusivement utilisé dans de nombreux pays du monde, par exemple aux États-Unis.

Si le calendrier de vaccination ne fonctionne pas correctement pour une raison quelconque, vous ne devriez pas paniquer ni même refuser complètement la vaccination. Un pédiatre ou un spécialiste de l’immunoprophylaxie - immunologue-immunologiste - aidera à établir un calendrier de vaccination individuel, ce qui aura exactement le même effet. L'intervalle recommandé entre les vaccinations de 45 jours est minime, mais la formation d'immunité ne s'arrête pas avec une augmentation de l'intervalle, c'est-à-dire si la deuxième ou les suivantes vaccinations sont oubliées, la vaccination ne commence pas au début, mais continue plus loin selon le schéma.
Les deux vaccins, qu'ils soient vivants ou inactivés, sont interchangeables, et encore plus interchangeables sont des vaccins du même type de fabricants différents.
Contre-indications, effets secondaires, VAPP
Bien que la vaccination contre la poliomyélite soit considérée comme le lien le plus sérieux dans le calendrier général des vaccinations, les vaccins modernes sont généralement bien tolérés et entraînent un minimum d’effets secondaires. Dans la plupart des cas, le vaccin se manifeste par un œdème, une rougeur, une induration au site d’injection, une faiblesse, des caprices, une légère augmentation de la température corporelle. Chez les enfants jeune âge il y a un désordre dans les selles. Toutes ces manifestations post-vaccinales sont absolument normales, ne nécessitent pas de traitement et disparaissent sans laisser de trace en quelques jours.
La seule chose sérieuse heureusement assez complication rare vaccination - VAPP (poliomyélite paralytique associée au vaccin). Le risque de PPAP après la première vaccination est le plus élevé, très rarement avec le second vaccin. Le PPAP se déroule de la même manière que la vraie poliomyélite, avec parésie et paralysie des membres. Cette complication peut survenir chez des enfants immunodéprimés ou en état d'immunodéficience (par exemple, chez des patients atteints d'un cancer ou infectés par le VIH) avec de graves malformations et des maladies graves. organes internessurtout les intestins. Tous ces groupes de personnes ne devraient utiliser que le VPI, dont le principe exclut le VAPP.
Pour un enfant non vacciné, il y a une chance de contracter un virus. jardin d'enfants des enfants vaccinés avec le VPO, par contact via des toilettes communes, des jouets, etc.
Lors de la revaccination collective contre la poliomyélite, les vaccins vivants d'enfants non vaccinés sont mis en quarantaine pendant une période de deux semaines à un mois, spécifiquement pour prévenir le risque de PAVP. La littérature décrit également des cas d'infection de femmes enceintes ou de bébés non vaccinés d'un enfant plus âgé dans une famille qui a reçu le VPO. Dans de tels cas, il est recommandé d'appliquer le VPI ou de respecter scrupuleusement les règles d'hygiène. Ne laissez pas les enfants utiliser le pot commun pour se laver les mains.
Le VPI ne peut pas être vacciné chez les personnes allergiques à certains antibiotiques contenus dans sa composition. Les deux types de vaccins sont contre-indiqués chez les personnes ayant des troubles neurologiques (encéphalopathie, convulsions) ou une réaction allergique généralisée (choc anaphylactique, œdème de Quincke) après la première injection.
Ce n’est un secret pour personne que la vaccination de masse au niveau des États à notre époque fait l’objet de vives discussions. Les deux parties présentent des avantages et des inconvénients convaincants et motivés des vaccinations. Aucun expert ne sera en mesure de choisir les parents inquiets du bébé, mais il est logique de supposer que les infections graves ne doivent pas être combattues avec un rejet complet de la vaccination, mais avec la recherche d'un vaccin de qualité, par exemple, polyvalent. Ainsi, l'enfant ne peut pas recevoir d'injections inutiles et le vaccin contre la poliomyélite peut être associé à la vaccination contre d'autres agents pathogènes.
Populaire
- Qu'est-ce que le cancer de la bouche, son profil, ses symptômes et son traitement
- Comment traiter l'herpès sur les lèvres et le corps des remèdes populaires
- Détails sur les antibiotiques fluoroquinolones et les noms de médicaments
- Premiers soins pour les entorses et les fractures
- Cheesy blanc décharge des femmes - un signe de muguet
- Variantes des pertes blanches avant la menstruation et toutes les raisons de leur apparition
- Espérance de vie pour le cancer du sein
- Conséquences de l'introduction du vaccin antipoliomyélitique
- Antibiotiques de pénicilline, utilisation de pénicilline
- Pourquoi le brun daub apparaît au lieu de réguler