Musím dělat polio? Důsledky zavedení vakcíny proti poliomyelitidě
Dobré odpoledne, drahí čtenáři blogů!
Předmět očkování je nejdiskutovanější a kontroverznější. A zpravidla mladé matky mají obrovský počet otázek. Bohužel ne všichni naši lékaři jsou kompetentní a nemohou vždy odpovědět na všechny vzrušující témata. To platí také pro očkování, jako je vakcinační aksd a poliomyelitida. A pokud první tři vakcíny nevzniknou, jsou prováděny v rozvrhu s intervalem 1,5 měsíce a vše je jasné, pak s revakcinací je situace komplikovanější. Proto vám dnes řeknu a bodku "i".
Co je to poliomyelitida, jak se to projevuje, jaká je vakcína a komplikace po ní naleznete v článku. Dnes budeme hovořit o podmínkách revakce proti obrně.
Existují dva typy vakcín proti obrně:
1. Živá vakcína proti poliomyelitidě (také se nazývá vakcína proti polio v kapkách, vakcíny - očkovací vakcína proti polio, perorální vakcína proti polio) - AFP
2. Inaktivovaná vakcína proti obrně (zahrnutá v očkovacích látkách Tetrakok, Imovax, Pentaxim) - IHL
Jaký je rozdíl? Skutečnost, že inaktivovaná vakcína obsahuje "mrtvé" kmeny virů a v živých - oslabených, ale aktivních virech. V případě živé vakcíny se může vyskytnout onemocnění spojená s očkováním u očkovaných dětí a v kontaktu s nimi. Samozřejmě, pravděpodobnost 1 až 3,000,000, ale je to. Proto po očkování živou očkovací látkou se doporučuje, aby se neohli nebo nekontaktovaly s ostatními dětmi. Dokonce i v pokynech existuje kontraindikace k vakcíně AFP - žijící s těhotnou ženou nebo s nevakcinovanými bratry a sestrami spolu s očkovaným dítětem.
Předpokládá se, že živá vakcína účinněji vytváří imunitní systém ve střevě. Na druhou stranu však není možné přesně dávkovat takovou vakcínu. Za prvé, dítě může vyplivnout kapky nebo bolest. Za druhé, v případě výskytu onemocnění střev u dítěte, část, nebo možná celá vakcína, se uvolní dříve, než začne pracovat. V případě IVP je dávka pozorována přesněji.
Myslím, že rozdíl je jasný. Nyní o načasování.
Revakcinace dětské obrny: 3 měsíce, 4,5 měsíce, 6 měsíců, 18 měsíců, 20 měsíců, 14 let.
Jedná se o standardní schéma, které je uvedeno ve všech pokynech k očkování a které je uvedeno v plánu očkování. Často se však stává, že se jednotlivé plány posunou. Existuje mnoho důvodů pro to - zdravotní vedení vede kvůli nemoci, někde odešli, nemohli. V takovém případě musí být první tři vakcíny provedeny co nejdříve, aby se dodržely minimálně interval 1,5 měsíce. Samozřejmě, že není možné zkrátit interval na méně než 1,5 měsíce, je lepší jej prodloužit.
Pokud je plán přesně sledován, revakcinace se provádí 1,5 roku a druhá po 2 měsících. Pokud vakcinujete dítě v individuálním rozvrhu, interval mezi vakcínou 3 a první revakcinací by měl být 1 rok. Pokud je však plán velmi silně narušen, může být interval k první revakcinaci snížen na 6-9 měsíců. Ale to vůbec není nutné, nemůžete být nuceni snížit interval mezi očkováním!
Faktem je, že lékaři jsou nuceni sledovat systém a mohou požadovat, aby jste revakcinace dosáhli 1,5 roku. Také jsme čelili tomuto, náš lékař ujistil, že každý je revakcinován za 1, 5 let. Ale není. Je to jejich touha dát vše do rozvrhu. Rozhodnete se - být veden lékařem nebo konzultován s imunologem, aby vám mohl napsat správný plán. A existuje několik schémat.
Systémy očkování proti obrně
1. Pouze OPV. V tomto případě se první tři vakcíny provádějí v intervalu 1,5 měsíce, první revakcinace - jeden rok po třetí vakcíně (v případě OPV, období před tím, než může být snížena na 6 až 9 měsíců) a druhá revakcinace - po 2 měsících. Celkem - do 3 let 5 očkování proti obrně.
2. OPV + IPV. Schéma je stejné jako první. Pouze různé vakcíny. První dva - IPV, třetí a revakcinace - OPV. Tento program se používá v klinikách a je zdarma. Pokud chcete, aby jiné vakcíny používaly pouze OPV nebo pouze IPV, musíte být očkováni v očkovacích střediscích za poplatek.
3. Pouze IPV. Při této schématu, do 3 let, dostane dítě pouze 4 vakcíny. Intervaly mezi třemi - 1,5 měsíci, pak revakcinací za rok. A druhá revakcinace IPV se provádí za 5 let.
Pouze vy rozhodnete, který schéma si vyberete. Lékař nemůže trvat na snížení intervalu nebo na použití jakéhokoli schématu. Jediným problémem je, pokud nesouhlasíte se systémem navrženým státem, který musíte platit. Rozhodnete se. Doufám, že po tomto článku budete mít jasnou představu o tom, jak očkovat a revakcinace proti obrně a můžete udělat správnou volbu.
Zdraví pro vás a vaše děti! Všechny články najdete na.
Díky vývoji medicíny máme nyní možnost přijmout určitá opatření k ochraně těla před různými onemocněními, včetně těch poměrně složitých. Tak velmi důležitým preventivním opatřením pro takový plán je provádět rutinní očkování. Začíná se provádět od mateřské nemocnice pouze k dětem dětem a může pokračovat po celý život. Jednou z nejdůležitějších očkování v tomto případě je vakcína proti obrně. Promluvme si o podrobnostech této lékařské manipulace podrobněji.
Poliomyelitida je nebezpečná infekce, která způsobuje šedou hmotu v míchu a má na nás zničující účinek nervový systém. Toto onemocnění může způsobit nevratnou parezi nebo paralýzu. Jedinou metodou prevence je očkování. Dosavadní očkování proti obrně se provádí povinně bez kontraindikací.
Mohou být použity různé typy vakcín - živá orální vakcína, stejně jako vakcína inaktivovaná proti polio.
Nejčastěji pro očkování děti užívají živou orální vakcínu, používají se jako kapky, které se vpichují do úst. Taková kompozice obsahuje oslabené, ale živé viry, které stimulují tvorbu lokální imunity ve střevě. Podle schváleného imunizačního schématu se tato vakcína používá ve věku tři, čtyři, pět, stejně jako šest měsíců. První revakcinace se provádí za jeden a půl roku a druhá za dvacet měsíců. Třetí očkování by mělo trvat čtrnáct dní.
Poté, co dítě dostane kapku, neměl by být podáván k pít nebo jíst jednu hodinu.
Inaktivovaná vakcína může být podávána subkutánně nebo intramuskulárně, s nejstarším věkem po dobu dvou měsíců. Pak se provede další úvod - za jeden a půl až dva měsíce. První revakcinace se provádí přesně jeden rok po první injekci vakcíny a druhá pět let později.
Kdo je nebezpečný pro očkování proti obrně? Kontraindikace
Pokud budeme hovořit o obecných doporučeních pro použití očkovací látky proti polio, není používána k imunizaci lidí trpících imunodeficiencí, stejně jako těch, kteří jsou s těmito lidmi v kontaktu. Navíc není vhodný pro ty pacienty, kteří zaznamenali neurologické abnormality v důsledku předchozího očkování. Orální verze vakcíny není vhodná i pro imunizaci osob, které užívají léky s imunosupresivním účinkem.
Inaktivovaná očkovací látka se nepodává těm osobám, které mají silnou alergickou reakci na použití určitých antibiotik - streptomycin, neomycin a polymyxin B. Není vhodná pro osoby, které měly silnou alergickou reakci na předchozí očkování proti viru dětské obrny.
Obě verze vakcíny jsou pro ženy nesoucí dítě přísně kontraindikovány. Také nejsou používány k očkování lidí s maligními formacemi a ve vztahu k těm pacientům, kteří v současné době trpí určitými onemocněními v akutní formě. V druhém případě se očkování provádí až po úplné normalizaci stavu.
Jaké jsou nebezpečí vakcíny proti obrně? Nežádoucí účinky
To je považováno za vysoce reaktivní být považován za živou vakcínu proti obrně. Může vyvolat řadu různých nežádoucí účinky. Takže v přibližně pěti procentech případů očkování dětí způsobuje průjmy nebo alergie. Je třeba zdůraznit, že tyto jevy nepředstavují ohrožení života ani zdraví a nevyžadují léčbu.
Velmi zřídka mohou kapky vyvolat infekci dítěte virem poliomyelitidy, což je možné pouze v jednom případě z 2,5 milionu. K této situaci může dojít, pokud je dítě očkováno a má vážné problémy s imunitou. Je pravděpodobné, že v takových zemích, kde bylo již možné úplně vymýtit poliomyelitidu, se rutinní očkování provádí pomocí inaktivované vakcíny. Může však také způsobit určité nežádoucí účinky.
Toto očkování zřídkakdy způsobuje lokální reakcekteré nepatří k komplikacím. Ve většině případů je inaktivovaná vakcína tělem velmi dobře snášena. U malého procenta batolat může jeho podání vyvolat mírný nárůst teploty a pocit slabosti, stejně jako neprůhlednost a ztrátu chuti k jídlu. Tyto reakce na očkování proti obrně není nebezpečné a nevyžadují žádnou zvláštní léčbu.
Stejně jako všechny známé léky Takové očkování může způsobit různé alergické reakce. Proto během prvního očkování musíte počkat nějakou dobu (přibližně půl hodiny), abyste se ujistili, že není silná alergie.
Jak ovlivní očkování proti obrněm zdraví? Důsledky
K dnešnímu dni neexistují oficiální údaje o dlouhodobých následcích po. V prvních dnech po očkování dítě může zůstat pomalé a podrážděné, navíc může držet několik horečka. V tuto chvíli je lepší opustit aktivní zatížení, různé postupy a transfery.
Polio vakcína je jedním z nejdůležitějších v celém kalendáři očkování.
Catherine, www.site
Google
- Vážení čtenáři! Vyberte prosím nalezenou typografii a stiskněte klávesy Ctrl + Enter. Napište nám, co se tam děje.
- Zanechte prosím svůj komentář níže! Zeptáme se vás! Je pro nás důležité vědět svůj názor! Děkuji! Děkuji!
Navzdory existenci množství protichůdných názorů je očkování stále spolehlivým prostředkem k vyloučení mnoha závažných onemocnění. V důsledku očkování dítě tvoří stabilní imunitu proti řadě závažných infekcí.
V moderních časech, kdy jsou různé viry a patogeny mutovány tak, že rozmazaný klinický obraz neumožňuje správnou diagnózu včas, může dojít k vynechání drastického času na léčbu. V důsledku toho vzniká vážná hrozba nejen pro zdraví, ale také pro život dítěte. Problémy očkování a potřebu jeho plánované implementace jsou proto opět obzvláště akutní.
Očkování a polio kapek: na stráži pro zdraví dětí
Jednou z vážných onemocnění, která jsou těžká a způsobují spoustu komplikací, je polio. Při požití jeho virus infikuje míchu. V důsledku toho, že zánětlivý proces klíčové vazby centrálního nervového systému, rozvoj může být výsledkem onemocnění nebo jeho následků. Někdy se její projevy nikdy neprojeví až do konce, takže člověk je po zbytek života ztracen. Mohou to být ještě hroznější důsledky: pokud virus postihuje dýchací systém, vede k nevyhnutelné smrti.
K uzavření choroby je dostačující kontakt s nosičem viru. Patogen může být přenášen prostřednictvím dotykových nebo vzdušných kapiček. Nemoc je velmi nakažlivá. Malé děti jsou obzvláště náchylné k tomu, zejména ve věku 7 let. Proto nejlepší řešení k ochraně dítěte před nebezpečnou infekcí je v tomto případě samozřejmě vakcína.
Aktivní odpůrci očkování tvrdí, že téměř všechny moderní země ji opustily, ale to je předsudek. Očkování proti poliomyelitidě bylo od poloviny minulého století vyvinuto a aktivně využíváno ve světové pediatrii a statistická a vědecká studia potvrzují jejich účinnost: s nárůstem počtu očkovaných dětí se šíření nákazy téměř zastaví.
Mezi nejproblematičtější z tohoto hlediska jsou regiony asijské země s nízkou životní úrovní a kvalitou medicíny. Právě lidé z těchto zemí tvoří hlavní procento migrujících pracovníků v moderním Rusku. Takže virus se může dostat do prostředí ruských dětí. A jejich rodiče v tuto chvíli tvrdí, že očkování je minulé století, a proto děti nejen to nepotřebují, ale musí být plně chráněny kvůli velkému množství závažných komplikací. V důsledku toho existuje velké nebezpečí ohrožující život a zdraví nejmenších a nejchytřejších ruských občanů.
Program očkování proti obrně byl schválen v souladu s vnitrostátním očkovacím plánem, který platí v Rusku. Podle obsahu jsou tyto termíny definovány jako 3, 4,5 a 6 měsíců. Poté, ve věku 1,5 roku (18 měsíců), je předepsána první revakcinace a po 20 měsících - druhá revakcinace vakcíny. Ve věku 14 let se provádí třetí revakcinace.
Typy vakcín:
Má Rusko, Biomed.
Infanrix. Belgie
Pentaxim. Francie
Tetrakok. Francie Prevence černého kašle, záškrtu, tetanu, polio. Klasická očkovací látka DTP
Bubo-M Rusko Vakcína proti záškrtu, tetanu a hepatitidě B.
Imovaky. Francie Prevence záškrtu a tetanu.
ADS toxoid. Rusko Prevence záškrtu a žumpy, pokud nemůžete zavést součást dítěte pertussis.
Imovax Polio. Francie Inaktivovaná vakcína proti obrně.
Vakcína ústní poliomyelitida 1, 2, 3 typy. Živá očkovací látka! Obsahuje oslabené viry. Pozor! Po takové vakcíně není možné, aby očkované dítě bylo v kontaktu s nevakcinovanými, infekce je možná do 2 týdnů, protože vakcína je naživu.
Podle charakteristik použitého léčiva se používá inaktivovaná a orální živá vakcína. Liší se jak složením složek, tak formou podání:
Mezi prvky inaktivované neživé vakcíny podle jejího jména patří mrtvé patogeny. Toto léčivo se podává intramuskulárně nebo subkutánně. Při jeho užívání je však zajištěna tvorba běžné infekce, podle výzkumníků však bude méně silná než při zavedení živé vakcíny.
Jako součást druhého zase došlo k oslabení virů poliomyelitidy. Podávají se jako roztok orální cestou. Po vstupu léku do střeva se vytvoří lokální imunita, což je spolehlivá ochrana proti onemocnění.
Děti do jednoho roku kapky jsou zavedeny do kořene jazyka. To je způsobeno skutečností, že v této části jsou umístěny lymfatické folikuly. Starší dětské kapky se aplikují na povrch mandlí, s níž začíná reakce a vzniká imunitní odpověď na zavedení léčiva. Kromě toho ve vybraných oblastech neexistuje žádná nebo minimální akumulace receptorů, resp. Existuje malá šance, že dítě bude rychle ochutnat nepříjemnou chuť a vyliat drogu, nebo naopak ji polknout příliš brzy.
Vakcína je pohřbena speciální kapátkovou kapátkou nebo injekční stříkačkou bez jehly. V závislosti na dávkování hlavní složky se do roztoku zavádí 2 nebo 4 kapky. Při jediné regurgitaci je léčivo opět podáno s opakováním podobné reakce - očkování se opakuje po šesti týdnech.
Mechanismus akce je poměrně jednoduchý a dobře studovaný. V důsledku zavedení vakcíny vzniká speciální typ protilátek, které reagují na oslabený virus. Pokud do těla vstoupí skutečný "divoký" virus, dříve vyvinuté protilátky neumožní vyvinout choroby a ničit patogeny ještě předtím, než začnou škodlivé aktivity.
Hlavní nevýhoda Použití této formy vakcíny je řada stávajících omezení: zvláště by neměla jíst ani pít jednu hodinu po očkování. Pokud během stejného období dítě zvrací, je nutné opakované podání. Kromě tohoto typu vakcíny je ještě jedna užitečná kvalita: s pomocí je v těle vytvořen vývoj určitých látek s ochrannými funkcemi. Výsledkem jsou překážky některých virové infekce střeva.
V souladu se skutečností, že podmínky očkování proti poliomyelitidě se zpočátku shodují s dobou další významné vakcinace - DTP, předcházení vývoje a oběma směrech jsou kombinovány. V závislosti na tom, která vakcína se používá pro DTP, může potřeba další injekce nebo dalších perorálních léků zmizet. V současné době byly vyvinuty a použity dvě vakcíny, které umožňují kombinovat obě očkování v jedné injekci - Pentax a Tetrakok. První lék je komplexní vakcína, která pomáhá předcházet infekci nejen tetanusem, záškrtem a černým kašlem, ale i polio, stejně jako hemofilní infekcí. Druhá kombinace vakcíny proti DTP a polio. Při současném užívání s jakýmkoli jiným léčivem očkování DPT Je podán druhý výstřel nebo jsou uvedeny polio kapek.
Mezi kontraindikace pro očkování patří následující důvody:
výskyt neurologických poruch během předchozí očkování;
identifikace primárních stavů imunodeficience;
přítomnost maligních novotvarů;
zhoršení chronické nemoci;
dítě podstupuje imunosupresivní terapii (očkování je také zakázáno po dobu šesti měsíců od jeho dokončení);
akutní respirační nebo jiné nemoci v době navrhované vakcinace.
Pediatr musí být upozorněn na jakoukoli možnou kontraindikaci. Rozhodnutí o potvrzení nebo zrušení očkování se provádí jednotlivě v každém případě. Děti do jednoho roku by neměly mít kontraindikace od úzkých odborníků, především neurologa. Nejmenší indispozice, zejména zhoršení chronických onemocnění, by měla být důvodem pro stažení léku.
Byla nalezena chyba v textu? Vyberte to a pár slov, stiskněte klávesy Ctrl + Enter
Odpověď na očkování proti obrně
Odpověď na očkovací látku proti obrně se může lišit - v závislosti na zdraví dítěte a použitém léku. V případě inaktivované neživé vakcíny obvykle nejsou žádné komplikace. Rodiče se většinou bojí možných důsledků používání tzv. "Živé" vakcíny.
Mezi jeho obvyklé vedlejší účinky může dojít:
projevy adynamie a neobvyklé letargie;
náhlý potíže s dýcháním, dechová slabost;
silné otoky včetně obličeje a očí;
nárůst teploty nad 39 ° C.
drobné střevní poruchy, které trvají jeden den - maximálně dva dny a nezávisle projít;
Nicméně, okamžité hospitalizace a naléhavé lékařská pomoc nezbytné pro následující příznaky:
Pokud po vakcinaci nevzniknou žádné závažné důsledky, nebudou ani chodit, natož koupání dítěte kontraindikovány.
Teplota po očkování proti obrně
Teplota po očkování proti poliomyelitidě nemusí vůbec vzrůst nebo se může lišit v různých mezích. Podle lékařů se nebojte, když teplota stoupne na 38-38,5 ° C, pokud není doprovázena dalšími silnými reakcemi.
Hypertermie se může vyskytnout během několika hodin po vakcinaci a dva nebo tři dny po vniknutí léku do těla. Tato tělesná teplota může trvat dva až tři dny. V některých případech trvá až dva týdny. Pokud zvýšení teploty není doprovázeno jinými typy reakce a dítě se neobtěžuje, není vhodné ji dále snížit. Použití antipyretik je však možné.
Vliv očkování proti obrně

Důsledky očkování proti polio, navzdory rizikům komplikací, nejsou tak hrozné jako možné výsledky samotné nemoci u dítěte, které nebylo očkované. V tomto případě by měli rodiče pamatovat na to, že rizika jsou do jisté míry neodmyslitelná v jakékoli sféře lidského života a je naprosto nemožné, aby proti nim byli pojištěni. Ale nebezpečí, kterým je dítě vystaveno, není očkováno od nejnebezpečnějších infekcí - stokrát více než všechny možné obavy z výskytu závažných alergických reakcí nebo z mýtických pověstí o častých případech VAP. Stojí za zmínku, že podle statistik se polio spojené s vakcínou rozvíjí v jednom případě ve třech milionech očkování. Je snadné počítat, jak nízká je tato pravděpodobnost. Zatímco příležitost zůstat zdravotně postižená nebo dokonce zemřít, pokud do těla vnikne virus, je naopak velmi dobrá.
Je také třeba vědět, že v určitém čase mohou děti, které jsou očkovány živou vakcínou, působit jako nosiče onemocnění. V takovém případě jsou kontakty s nimi zcela bezpečné pro zdravé a očkované děti a dospělé. Za přítomnosti imunodeficience u těch, kteří nedostali inaktivovanou vakcínu, může tato interakce ohrozit vývoj VAP. Takové děti nebo dospělí potřebují při provádění univerzální orální vakcinace dočasnou karanténu.
Takže každý možné komplikacev souladu s jejich vzácností a skutečností, že všechny jsou vysvětlovány zdravotním stavem oslabeným imunitou, v žádném případě nepřevážily nad úrovní rizika strašných následků poliomyelitidy, ke kterým dochází, pokud virus postihuje tělo neočkovaného dítěte.
- to je akutní infekce enterovirové povahy způsobené poškozením šedé hmoty míchy, která má destruktivní účinek na lidský nervový systém a je schopná způsobit nevratnou parézu nebo paralýzu svalů inervovaných postiženými motorickými neurony. A pouze zavedení vakcín do lékařské praxe, které brání vzniku a rozvoji této nemoci, významně snížilo výskyt onemocnění av mnoha zemích - odstranit ji téměř bez stopy. Vývoj očkovacích látek se zúčastnili americkí a sovětští vědci (A. Sabin, A. A. Smorodintsev, Jonas Salk, MP Chumakov a další).
V současné době se používají dva typy očkování proti obrně:
- živá perorální vakcína (OPV);
- polio inaktivované vakcíny (IPV).
Živá orální vakcína proti obrně
Polio perorální vakcína je vyráběna a je k dispozici ve formě kapiček. V souladu s novým očkovacím režimem se očkování podává dětem, které dosáhly věku 3, 4,5 a 6 měsíců tím, že upustili OPV do úst. První je 18 měsíců, druhá 20 měsíců a druhá ve věku 14 let, třetí revakcinace proti obrně.
OPV obsahuje živé, ale zřetelně oslabené viry poliomyelitidy, které přispívají k tvorbě lokální imunity ve střevě. Nejčastěji se tato vakcína používá v zemích, kde infekce ještě nebyla úplně vymýcena. OPV je však jednou z reaktogenních vakcín, takže jakékoli jeho použití je přímo spojeno s rizikem řady nežádoucích účinků.
- pacienti trpící imunodeficiencí nebo v kontaktu s těmito lidmi;
- kteří byli po předchozím očkování diagnostikováni neurologickými komplikacemi.
Mezi nežádoucími reakcemi těla na zavedení OPV patří:
- krátký průjem.
Tyto reakce nevyžadují specifickou léčbu a nejsou pro pacienta považovány za nebezpečné. V některých případech může zavedení OPV vést k infekci polio. Riziko takového vývoje je však extrémně nízké (1 případ na 2,5 milionu očkování).
Inaktivovaná vakcína proti poliomyelitidě
Inaktivovaná vakcína se injikuje pod kůži nebo intramuskulárně a obsahuje mrtvé virové obrny. Primární očkování se provádí ve dvou fázích s intervalem jednoho a půl nebo dvou měsíců mezi prvním a druhým podáním léčiva. V takovém případě by věk dítěte v době první očkování nemělo být kratší než 60 dnů. První revakcinace se provádí přesně jeden rok po předchozím podání IPV a druhá po dalších 5 letech.
Podle obecná doporučenípokud jde o vakcinační opatření, podávání IPV je kontraindikováno u osob trpících antibiotiky streptomycinem, polymyxinem B a neomycinem, stejně jako u pacientů, jejichž předchozí očkování způsobilo závažné alergická reakce.
Zavedení IPV může znamenat.
Poliomyelitida nebo dětská paralyzace mozkomíšního moku - akutní infekční chorobyzpůsobené intestinálním enterovirem a doprovázené lézemi šedé hmoty meduloly a míchy. Hlavní přenosová cesta, jako u všech střevní infekce - Fekální-orální, ale možná infekce vzdušnými kapkami.
Velmi často asymptomatické, zvláště aktivní v podzimních a letních měsících, i když infekce jsou zaznamenávány po celý rok. Specifické antivirová léčba polio není, jediný způsob, jak zabránit hroznému onemocnění - očkování.
To je strašné slovo - polio
Polio virus se nachází po celém světě a nemá specifické ohnisko. Před aktivním očkováním populace byla incidence epidemie. Ačkoli průběh neparalytických forem poliomyelitidy má obecně příznivou prognózu, s těžšími paralytickými formami, defekty s různou závažností často zůstávají až do konce života. Nejdříve se virus rozmnožuje faryngální mandle a ve střevech infikované osoby, a pak vstoupí do krevních a nervových buněk, ničí a zabije je. 
Smrt 25-30% nebo více nervových buněk míchy vede k vývoji parézy různého stupně závažnosti, úplné paralýzy a atrofie končetin.
V polovině minulého století dva nezávislí vědci vytvořili první vakcíny proti obrně. První vakcína obsahovala živé oslabené viry a byla určena k perorálnímu podání, druhá - úplně usmrcená viry a byla injikována intramuskulárně nebo subkutánně. Tyto dva typy vakcín jsou v současné době široce používány k prevenci vzniku obrny. Vakcíny tvoří imunitu vůči nemoci, blokují infekci kmeny divokých virů, přenášejí je z člověka na člověka a chrání jedince i celou populaci (tento mechanismus se nazývá "kolektivní imunita").
OPV a IPV
OPV je orální ("živá") vakcína proti obrně, která je pohřbena v ústech se speciální mini kapátkem nebo stříkačkou bez jehly, přesněji u kořene jazyka u kojenců nebo na povrchu mandlí ke starším dětem, kde začíná vznik imunity. Pokud se dítě vrátí nebo pličí, podání léku se opakuje, ale pouze jednou, v případě opakované regurgitace bude očkování odloženo po dobu 1,5 měsíce, aby se předešlo předávkování. Jednorázová dávka - 2 až 4 kapky vakcíny. Během jedné hodiny po zavedení vakcíny nemůže být dítě ze zřejmých důvodů podáváno a krmeno.
Princip činnosti OPV je podobný všem jiným živým očkovacím látkám. Při vpichování se virus z vakcíny dostává do střeva, kde se imunita vytváří přibližně na stejné úrovni, jako by to bylo po něm, pouze bez samotné nemoci. Protilátky se aktivně syntetizují na střevní sliznici, aktivně vytěsňují divoké polioviry, které spadají ven, bránící jim reprodukovat a proniknout hluboko do organismus. Během vypuknutí obrny, která se příležitostně vyskytuje iv rozvinutých bohatých zemích, je OPV pohřbíván u novorozenců přímo v mateřských nemocnicích.
IPV je inaktivovaná ("usmrcená") vakcína proti poliomyelitidě, obsahuje viry zabitých patogenů, je injektována přes výstřel do stehna nebo ramena a způsobuje tvorbu protilátek v krvi očkované osoby. Na střevní sliznici, na rozdíl od OPV, se protilátky a ochranné buňky proti viru netvoří, což se až donedávna považovalo za významné mínus inaktivovaných vakcín. Nedávné studie, v nichž očkované IPV a OPV pak poskytovaly živé vakcíny, které napodobují infekci divokým virem a pak odhadli množství viru vylučovaného ve stolici, ukázaly, že to není úplně pravda. Virus s přibližně stejnou frekvencí pronikl do střev příjemců v obou případech.
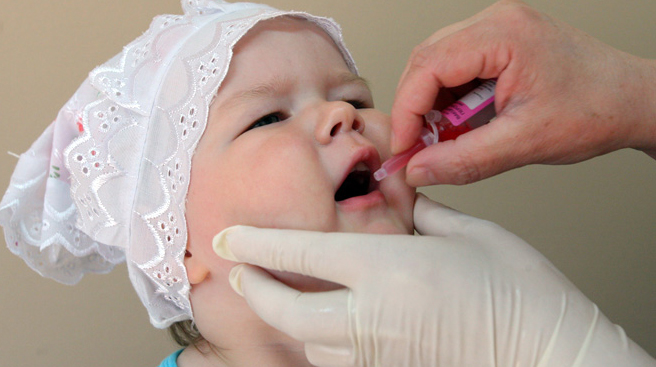
Praktický význam volby ve prospěch očkování OPV má pouze při konfrontaci s divokým virem, který je nyní poměrně vzácný.
Schéma imunizace
Podle schválených v naší zemi se první tři očkování provádějí IPV, další - OPV. Takový schéma očkování je považováno za optimální pro rozvoj udržitelné imunity. Vedle očkování a revakcinace dětí provádějí opakované očkování proti poliomyelitidě dospělé populace, v případě, že se ocitnou v oblastech nebezpečných pro poliomyelitidu nebo v případě epidemických indikací v místě bydliště.
V současné době se v Rusku používá následující plán smíšené vakcinace:
- 6 měsíců - OPV (poslední třetí očkování);
- 18 měsíců - OPV (první revakcinace);
- 20 měsíců - OPV (druhá revakcinace);
- 14 let - OPV (třetí revakcinace, poslední).
Pouze IPV je možná, v tomto případě jsou stejné intervaly pozorovány jako v smíšené schématu, s jediným rozdílem, že IPV nevyžaduje revakcinaci po 20 měsících, ale vyžaduje ve věku 6 let (5 let po posledním očkování podle základního schématu) . Je zřejmé, že takový rozvrh může být zastoupen následujícím způsobem:
- 3 měsíce - IPV (první očkování);
- 4,5 měsíců - IPV (druhé očkování);
- 6 měsíců - IPV (třetí očkování);
- 18 měsíců - IPV (první revakcinace);
- 6 let - IPV (druhá revakcinace).
První schéma předpokládá, že dítě dostane 5 dávek vakcíny do 2 let, druhá - 4. Pokud je schéma vakcíny pouze IPV, doporučuje se především spoléhat na pokyny pro jakoukoli inaktivovanou vakcínu proti obrně. Systém očkování IPV se používá výhradně v mnoha zemích světa, například v USA.

Pokud se schéma očkování dostane z nějakého důvodu, neměli byste paniku nebo dokonce úplně odmítnout očkování. Pediatr nebo odborník na imunoprofylaxi - imunolog-imunolog, pomůže vytvořit individuální plán očkování. Účinek očkování bude přesně stejný. Doporučený interval mezi očkováním po 45 dnech je minimální, avšak tvorba imunity se nezastaví s prodloužením intervalu, tj. pokud nedojde k dalšímu či následnému očkování, očkování nezačíná od začátku, ale pokračuje podle schématu.
Obě vakcíny, živé a inaktivované, jsou vzájemně zaměnitelné a ještě více zaměnitelné jsou vakcíny stejného typu od různých výrobců.
Kontraindikace, vedlejší účinky, VAPP
Přestože očkování proti obrně je považováno za nejvážnější vazbu v obecném plánu očkování, moderní vakcíny jsou obvykle dobře snášeny a poskytují minimální vedlejší účinky. Ve většině případů se vakcína projevuje jako otok, zarudnutí, indurace v místě vpichu, slabost, zvrásnění, mírné zvýšení tělesné teploty. U dětí v raném věku v stolici je porucha. Všechny tyto post-očkovací projevy jsou naprosto normální, nevyžadují léčbu a za pár dní projdou bez stopy.
Jediná vážná věc naštěstí vzácné komplikace očkování - VAPP (paralytická poliomyelitida spojená s vakcínami). Riziko VAPP po první vakcinaci je nejvyšší, velmi zřídka při druhé injekci vakcíny. VAPP probíhá stejným způsobem jako skutečná poliomyelitida, s parézou a paralýzou končetin. Tato komplikace může nastat u imunokompromitovaných dětí nebo ve stavu imunodeficience (například u pacientů s rakovinou infikovaných HIV) s vážnými malformacemi a vážnými nemocemi. vnitřních orgánůzejména střev. Všechny tyto skupiny lidí by měly používat pouze IPV, jehož zásada vylučuje VAPP.
Pro neočkované dítě je šance dostat virus mateřská škola od dětí očkovaných OPV, kontaktem přes společné WC, hračky atd.
Při provádění kolektivní revakcinace proti poliomyelitidě jsou živé vakcíny neočkovaných dětí v karanténě po dobu 2 týdnů až měsíc, aby se zabránilo riziku VAPP. Literatura také popisuje případy infekce těhotných žen nebo nevakcinovaných dětí ze starších dětí v rodině, která dostala OPV. V takových případech se doporučuje používat IPV nebo pozorně sledovat hygienu - neumožnit dětem používat společné hrnce a umýt si ruce.
IPV nelze očkovat u lidí, kteří jsou alergičtí na některé antibiotika obsažené v jejím složení. Oba typy vakcín jsou kontraindikovány pro další použití u osob s neurologickými poruchami (encefalopatie, křeče) nebo generalizovanou alergickou reakcí (anafylaktický šok, edém Quincke) po první injekci.
Není žádným tajemstvím, že masové očkování na státní úrovni v naší době se stalo předmětem rozrušené debaty. Obě strany představují přesvědčivé a odůvodněné výhody a nevýhody očkování. Žádní odborníci nebudou moci vybrat pro úzkostné rodiče dítěte, ale je logické předpokládat, že závažné infekce by měly být bojovány ne úplné odmítnutí očkování, ale s hledáním kvalitní vakcíny, například polyvalentní. Dítě tedy nemůže být zatíženo zbytečnými injekcemi a vakcína proti poliomyelitidě může být kombinována s očkováním proti jiným patogenům.
Populární
- Co je rakovina ústní, její profilatika, symptomy a léčba
- Jak zacházet s herpesem na rtech a těle lidových léků
- Podrobnosti o fluorochinolonových antibiotikách a názvech léků
- První pomoc při vyvrtávání a zlomeninách
- Bílé sýrový výtok ze žen - znamení drozd
- Varianty bílého výtoku před menstruací a všechny příčiny jejich výskytu
- Průměrná délka života u rakoviny prsu
- Důsledky zavedení vakcíny proti poliomyelitidě
- Penicilinová antibiotika, použití penicilinu
- Proč se místo regulace objevuje hnědá šupka