Jak léčit zánět lymfatických uzlin pod čelistí. Proč jsou lymfatické uzliny zapálené. Benígní nádory čelistí
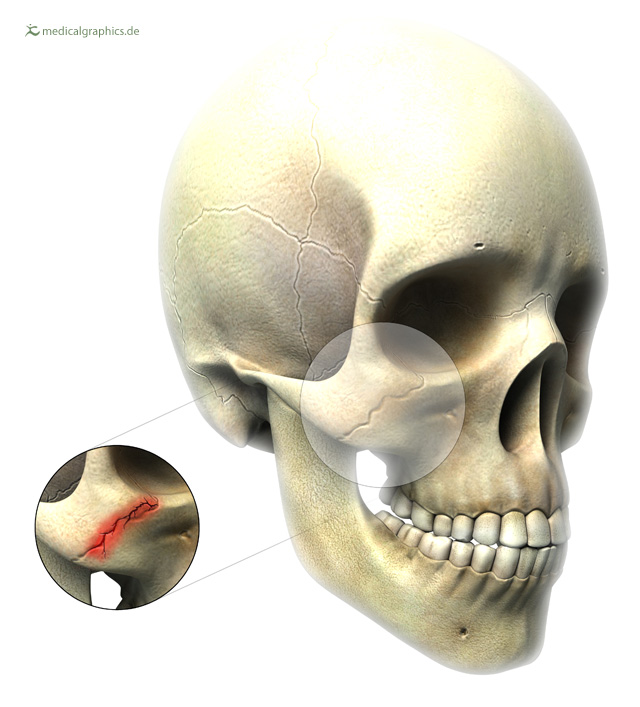
Podle statistik se nádor horní čelisti vyskytuje několikrát častěji než nádor dolní čelisti. Novotvary se objevují v lidské kostní tkáni. Tvorba nemoci je doprovázena intenzivně vyjádřenou bolestivé pocity, změna tvaru čelistní kosti, asymetrie obličeje. Existuje patologická mobilita zubu a změna jeho polohy. Dojde ke vzniku dysfunkce temporomandibulárního kloubu, je narušena polknutí reflexe. Pokud onemocnění postupuje, nádor roste do dutiny nosohltanu. Častěji se objevují benigní formace, méně často - zhoubné.
Proč je problém
 Novotvary mají tendenci měnit povahu jejich původu. Právě z tohoto důvodu není vždy možné zjistit přesný faktor, který způsobuje onemocnění. V moderní medicíně odborníci identifikují jedinou přesnou příčinu onemocnění - zranění čelistí. V jiných případech se názory různých odborníků liší. Podstatou poranění je prodloužený (například poškození sliznice ústní), stejně jako jediná (například pohmožděná čelist). Častou příčinou onemocnění je přítomnost cizích látek (např. Materiál pro vyplnění zubů), dlouhodobé zánětlivých procesůkterá léčba není prováděna.
Novotvary mají tendenci měnit povahu jejich původu. Právě z tohoto důvodu není vždy možné zjistit přesný faktor, který způsobuje onemocnění. V moderní medicíně odborníci identifikují jedinou přesnou příčinu onemocnění - zranění čelistí. V jiných případech se názory různých odborníků liší. Podstatou poranění je prodloužený (například poškození sliznice ústní), stejně jako jediná (například pohmožděná čelist). Častou příčinou onemocnění je přítomnost cizích látek (např. Materiál pro vyplnění zubů), dlouhodobé zánětlivých procesůkterá léčba není prováděna.
Pro vyvolání vývoje nemoci může být kouření, stejně jako nesprávně prováděné hygienické opatření v ústech. Nádory se mohou vyvíjet jako vzdálené zaměření rakovinové patologie.
Odrůdy
Podle jejich typu vzdělávání jsou rozděleny do:
- Odontogenní nádory čelistí - tvořené zubními tkáněmi;
- Neodontogenní nádory čelistí - osteogenní charakter původu.
Tvorba může být také benigní, maligní, epiteliální, pojivová tkáň.
Pro benigní nádory patří:
- ameloblastom;
- odontomu;
- odontogenní fibrom;
- cement;
- osteomu;
- hemangiom;
- osteoblastom.
Zhoubnými novotvary je rakovina nebo sarkom.
Klinické projevy benigních odontogenních nádorů
Ameloblastom se projevuje intenzivně výrazná změna tvaru obličeje, která je způsobena poruchami symetrie v důsledku vývoje vzdělávání. Toto otok mandibuly se může projevit výraznou asymetrií. Velikost a umístění ovlivňují stupeň zkreslení obličeje. V tomto případě pokožka nezmění barvu.
Zánět, který je doprovázen onemocněním, v intenzitě a projevu je podobný vývoje celulitidy nebo osteomyelitidy. Při pohledu a sondování určuje tělo vzdělání. Velikost blízkých lymfatických uzlin se nemění. Vnitřní dutina ústní dutiny je určena zesílením alveolárního procesu, otokem měkkých tkání, pohyblivostí nebo posunem zubů.
Odontomy se nejčastěji objevuje během dospívání. Symptomatologie je podobná ostatním entitám. Onemocnění je pomalé. V procesu tvorby kosti se čelist postupně zvětšuje, což vede k pomalému vybuzení zubu nebo jeho úplné nepřítomnosti. Za přítomnosti velkých rozměrů výuky se tvar čelisti může značně lišit, může se také vyvinout píštěl. Často je onemocnění téměř v počáteční fázi téměř bez symptomů. Tkáňová tkáň se skládá ze zubů nebo jejich pupenů.
Odontogenní fibrom se vyvíjí velmi pomalu, častěji se objevuje u malých dětí. Výrazný příznak je porušení v kloubech, syndrom bolesti chybí a zánětlivý proces se objevuje zřídka. Skládá se z epiteliálních struktur.
Cement je charakterizován pomalým růstem, je schopen změnit tvar čelisti, má jasně definované hranice, často se rozvíjí v horní čelisti, spojuje se s kořenem zubu.
Klinické projevy benigních neodontogenních nádorů
 Osteoma se liší tím, že se rozvíjí častěji u mužů a dospívajících. Tento otok mandibuly se vyvíjí pomalu, bolestivé pocity v počátečních fázích chybí. Lokalizace vzdělání - uvnitř kosti nebo na povrchu. Jak se choroba vyvine, objeví se syndrom bolesti, je narušena symetrie obličeje a pohyb čelistí se stává obtížným.
Osteoma se liší tím, že se rozvíjí častěji u mužů a dospívajících. Tento otok mandibuly se vyvíjí pomalu, bolestivé pocity v počátečních fázích chybí. Lokalizace vzdělání - uvnitř kosti nebo na povrchu. Jak se choroba vyvine, objeví se syndrom bolesti, je narušena symetrie obličeje a pohyb čelistí se stává obtížným.
Osteoidní osteom je charakterizován přítomností bolestivých pocitů, které se zvyšují spolu s růstem formace. Bolest se stává silnější v nociběhem spánku. Je těžké diagnostikovat onemocnění v časných fázích, protože neexistují žádné specifické příznaky a vzdělání je malé.
Osteoblastoklastom - opuch mandlí se objevuje častěji u mladých lidí. Nejvýraznějšími příznaky jsou silná bolest, asymetrie obličeje, zvýšená pohyblivost zubů. Výskyt takových projevů je způsoben lokalizací vzdělání. Okolní tkáně jsou hyperemické, někdy se objevují píštělky. Někdy se lidé stěžují na hypertermii. Kortikální vrstva se stává tenčí. Jedná se o nebezpečnou zlomeninu dolní čelisti.
Hemangiom je zřídka diagnostikován, doprovázený zčervenání nebo modřením sliznice. Tyto příznaky umožňují diagnostikovat onemocnění. Pokud se měkké tkáně ústní dutiny nezapojují do vývoje zánětu a výchovy, diagnóza je komplikovaná. Izolovaný hemangiom je diagnostikován krvácením z dásní a kořenových kanálků.
Osteogenní nádory čelistí jsou nejběžnější.
Charakteristika maligních novotvarů
Maligní nádory čelistí jsou vzácné. S vývojem rakovinných lézí se objevuje bolest, zvýšená pohyblivost zubů, což nakonec vede ke ztrátě. S rozvojem onemocnění se zvyšuje riziko zlomeniny čelisti. Když probíhá proces podobný nádoru, dojde k defektům v kostních tkáních a také se zvětšují masticotní svaly, příušnice a submaxilární žlázy.
Ty zhoubné nádory, které postihují horní čelist, mají tendenci šířit se v nosohltanu, v oční objímce. Výsledkem je vznik komplikací, jako jsou:
- výskyt krvácení z nosních cest;
- jednostranná rýma s hnisavými sekrety;
- potíže s dýcháním nosem;
- bolesti hlavy;
- zvýšená produkce slzné tekutiny;
- rozdělené snímky nebo jiné problémy s viděním.
Zhoubný nádor dolní čelisti se velmi rychle rozšiřuje na měkké tkáně úst a tváří, objeví se krvácení, což vede k obtížnému uzavření čelisti. Tyto maligní novotvary, které se skládají z kostní tkáně, jsou charakterizovány zvýšenou proliferací, pronikáním do měkkých tkání. Výsledkem je asymetrie obličeje, silná bolest, rychlý vývoj metastáz v jiných orgánech a tělesných systémech.
Jak se vyšetří pacienti
 Bez ohledu na povahu původu nádorů čelisti jsou pomalé. To je obtížné s obtížnou diagnostikou, zejména v raných fázích vývoje. Toto je nebezpečí onemocnění, protože osoba požádá o pomoc v době, kdy je onemocnění v pozdním stadiu vývoje. Tato nemoc je diagnostikována v pozdním stadiu kvůli nepravidelným profylaktickým vyšetřením.
Bez ohledu na povahu původu nádorů čelisti jsou pomalé. To je obtížné s obtížnou diagnostikou, zejména v raných fázích vývoje. Toto je nebezpečí onemocnění, protože osoba požádá o pomoc v době, kdy je onemocnění v pozdním stadiu vývoje. Tato nemoc je diagnostikována v pozdním stadiu kvůli nepravidelným profylaktickým vyšetřením.
Novotvary lze diagnostikovat pomocí následujících opatření:
- sběr stížností a anamnestických údajů;
- lékařské vyšetření ústní dutiny, epidermis obličeje;
- palpační diagnostika, pomocí které lze identifikovat velikost a polohu nádoru;
- radiografie;
- počítačová tomografie maxilárních sinusů;
- radionuklidová diagnóza.
Při přítomnosti zvětšených lymfatických uzlin, které se nacházejí na krku, v oblasti spodní čelisti, předepíše biopsii lékař. Pokud je obtížné určit povahu léze, provede se další rhinoskopie a faryngoskopie. Souběžně je jmenována konzultace otolaryngologa, oftalmologa.
Terapeutické aktivity
Pokud jsou diagnostikovány benigní novotvary, lékařská léčba je předepsána lékařem. Při chirurgickém zákroku se odstraní tvorba a vyříznutí čelistní kosti v postižené oblasti do zdravých tkání. Tento postup umožňuje zabránit vzniku relapsu onemocnění.
Pokud se zubní tkáň podílí na vzniku léze nádoru, je nutné ji odstranit.
 Je-li diagnostikován maligní nádor, terapeutický přístup by měl být komplexní. Terapie zahrnuje chirurgické odstranění rakoviny, dodatečně předepsanou gama terapii. Pokud je situace příliš zanedbatelná, použije se další kurz chemoterapie.
Je-li diagnostikován maligní nádor, terapeutický přístup by měl být komplexní. Terapie zahrnuje chirurgické odstranění rakoviny, dodatečně předepsanou gama terapii. Pokud je situace příliš zanedbatelná, použije se další kurz chemoterapie.
Obnova po operaci spočívá v opotřebení speciálních pneumatik instalovaných po operaci.
Obecná prognóza pro obnovu
V případě, že je diagnostikována výchova benigní povahy, byla okamžitě odstraněna, obecná prognóza oživení je příznivá. Pokud je chirurgická léčba prováděna předčasně, pokud je onemocnění v pokročilém stádiu, riziko relapsu onemocnění se v průběhu času zvyšuje.
Pokud je diagnostikován maligní novotvar, strategie léčby závisí na stupni procesu. Čím dříve je onemocnění zjištěno a léčba je zahájena, tím příznivější je prognóza. Prognóza onemocnění je nepříznivá, když je diagnostikována příliš pozdě, ve stádiu, kdy dochází k metastázám v jiných orgánech. Kombinovaná léčba je někdy používána, ale statistiky ukazují, že míra přežití po dobu pěti let se zhoubnými lézemi není vyšší než 20%, pokud je specialisté příliš pozdě, pozdě diagnostikována a zahájena pozdní léčba.
Jaw Tumors je onemocnění rakoviny čelistní kost, pocházející ze struktury zubu nebo kostní tkáně. Vývoj nádorů je doprovázen bolestí, změnou tvaru čelisti, agnostií, symetrií obličeje. Zaznamenává se pohyblivost a změna polohy zubů. Pacientům je diagnostikována porucha temporomandibulárního kloubu a reflex polykání. Progrese onemocnění je doprovázena pronikáním do nádoru nosní dutinu nebo horní čelisti. Podle povahy onemocnění mohou být tumory maligní, ale častěji benigní.
Příčiny čelistních nádorů
Nemoci nádorů mají tendenci měnit svou povahu původu, proto není jediným důvodem pro vznik neoplazmatu v čelisti. Moderní medicína pokračuje v studiu různých druhů okolností, které vyvolávají proces nádoru v čelisti. Jediný důvod pro vznik nádoru, jak vědí všichni odborníci, je zranění čelisti. Ve všech ostatních ohledech se ve větší či menší míře liší. Povaha újmy může být stejně dlouhá ( vnitřní zranění sliznice ústní dutiny) a jedinou (pohmožděnou čelist). Také společná příčina choroby jsou cizí těla (materiál pro plnění zubů nebo jeho kořen) a zánětlivé procesy, které se vyvíjejí po dlouhou dobu.
Přispívat k tvorbě nádorů škodlivých návyků ve formě kouření a nedostatečné ústní hygieny. Existuje vysoká pravděpodobnost, že v procesu chemoterapie a radioterapie se objeví nádor čelisti.
Tumory čelisti se mohou projevit jako vzdálený zdroj rakovinové patologie.
Klasifikace nádorových čelistí
Tumory čelisti jsou následující:
- Odontogenní - organon-specifické útvary spojené s tkáněmi, které tvoří zub.
- Nodontogenní - orgány-specifické útvary spojené s kostí.
Kromě této klasifikace mohou nádory mít benigní nebo maligní znaky, které se vyskytují v epiteliálních tkáních (epiteliální) nebo mesenchymech (mesenchyal). Kombinované nové růsty - epiteliální a mezenchiální se mohou setkat.
Hlavními představiteli benigních orgánově specifických nádorů jsou:
- ameloblastom;
- odontome;
- odontogenní fibrom;
- cement.
Hlavními představiteli benigních orgánově specifických nádorů jsou:
- osteomu;
- osteoidní osteom;
- osteoblastoklastom;
- hemangiom.
Malígní orgány specifické novotvary zahrnují rakovinu a sarkom.
Symptomy čelistních nádorů
Na základě klasifikace nádorů čelistí odborníci rozlišují různé příznaky nádorů.
Benigní odontogenní nádory
Ameloblastom. Jeho charakteristickým rysem je výrazná změna tvaru obličeje spojená s porušením proporcí symetrie v důsledku vývoje nádoru umístěného v dolní čelisti. Rozbití symetrie může být mírně zřejmé nebo výrazné. Rozsah a poloha nádoru ovlivňují stupeň zkreslení tvaru obličeje. Například lokalizace novotvaru podél těla a větví mandib se vyznačuje změnou tvaru spodní boční části obličeje. Barva kůže se nemění, v oblasti nádoru se dá snadno pohybovat.
Zánětlivé procesy doprovázející nádor mohou poskytnout podobné příznaky jako flegmon nebo mandibulární osteomyelitida. Během palpace je tělo nádoru hmatatelné, což umožňuje posoudit stupeň zkreslení tvaru obličeje. Lymfatické uzliny umístěné přímo v blízkosti nádoru nemění velikost, deformovaná oblast je zřetelně výrazná. Vzdělání má husté plnění a povrch podobný vlnám. Vyšetření dutiny ústní dutiny vykazuje zhrubnutí alveolárního procesu, měkké tkáně mohou mít edém a zuby mají tendenci se pohybovat nebo pohybovat.
Odontoma. Často je diagnostikován nádor tohoto typu dospívání. Novotvar má podobné symptomy s jinými nádory lokalizovanými v kostech čelisti. Průběh onemocnění je pomalý, nejednoznačný. V procesu vývoje dochází k postupnému zduření čelistí, což vede k opožděnému klouzání nebo k nedostatku. Velké velikosti nádorů mohou změnit tvar čelisti nebo přispívat k tvorbě píštěle. Vzhledem k tomu, že průběh onemocnění prochází malými nebo žádnými příznaky, může být horní vrstva čelisti zlomena a samotný nádor může obsahovat zuby nebo jejich zbytky. Při diagnostice je nutné rozlišovat nádor od adamantinomu. Odontoma je jednoduché, složité, měkké a smíšené.
Odontogenní fibrom. Povaha vývoje tohoto novotvaru je velmi pomalá, především u malých dětí diagnostikován nádor. Výrazným příznakem vývoje nádoru je narušení prsů, bolest není pozorována v období růstu nádoru. Odontogenní fibrom může být umístěn stejně na obou čelisti, což je zřídka doprovázeno zánětem. To se liší od podobných nádorů jeho složením, které zahrnuje zbytky epitelu tvořícího zuby.
Cement. Charakteristickým rysem nádoru je přítomnost tkáně podobné cementu. Nový růst roste poměrně pomalu a projevuje se změnou tvaru čelisti. Nádor je čistý a zaoblený a má výrazné hranice, nejčastěji postihuje horní čelist a je téměř vždy spojen s kořenem zubu.
Benígné neodontogenní nádory
Osteoma. Tento nádor není často diagnostikován, zatímco u mužů je pravděpodobnější výskyt osteomů než u žen. Vyskytuje se hlavně v období dospívání. Vývoj nádoru nastává bez bolesti, spíše pomalu a je lokalizován v nosní dutině, oční objímce nebo dutinách horní čelisti. Růst nádoru může probíhat jak uvnitř kostí čelisti, tak i na povrchu. Mandibulární poloha novotvaru je charakterizována bolestí a porušením symetrie obličeje, stejně jako motorickými schopnostmi čelisti v této oblasti. Maxilární lokalizace nádoru vede k selhání nazálního dýchání, rozpadu obrazu vnímavého oči a vypuklé oko.
Osteoidní osteom. Hlavním příznakem vývoje tohoto nádoru je přítomnost bolesti, která se zhoršuje progresí nádoru. Je třeba poznamenat, že lidé s osteoidními osteomy zvláště cítí nárůst bolesti v noci. Stanovení správné diagnózy je brzděno povahou bolestivého syndromu, který má tendenci se šířit, v důsledku čehož jsou aktivovány další nemoci. Při diagnóze nádoru napomáhá působení léků (analgetik) a zabraňuje vzniku bolesti. Omezené oblasti jsou zduřené, motorová funkce kloubů je narušena. Složitost diagnózy je způsobena malou velikostí nádoru a nepřítomností specifických příznaků.
Osteoblastom. Tumor je jediná jednotlivá entita. Je extrémně vzácné nalézt dvojitý vzhled nádoru na sousedních kostech. Hlavně vývoj onemocnění postihuje mladé lidi mladší 20 let. Nejvýraznějšími příznaky jsou zvýšená bolest v čelisti, narušení symetrie obličeje a mobilita zubů. Výskyt hlavních příznaků závisí na umístění nádoru. Tkáňové tkáně se stávají výraznými, začínají se objevovat fistuly. Pacienti často zaznamenávají zvýšení průměrné tělesné teploty, kortikální vrstva se stává tenkou, což může způsobit zlomeninu dolní čelisti.
Hemangiom. Vzhledem k tomu, že nezávislé onemocnění je relativně vzácné, je často diagnostikována kombinace hemangiomů měkké obličejové tkáně nebo ústní dutiny s maxilárním hemangiomem. Onemocnění se vyznačuje změnou barvy sliznice na jasně červené nebo modrofialové odstíny. Tento příznak je hlavní v době diagnózy. Diagnóza však může být obtížná v situacích, kdy měkké tkáně ústní dutiny nejsou zapojeny do zánětlivého a neoplastického procesu. Zvýšené krvácení dásní a kořenových kanálků je považováno za symptom izolovaného hemangiomu.
Zhoubné nádory čelistí
Maligní maxilární nádory nejsou u pacientů pozorovány tak často, jako jsou benigní. Onkologické poškození je doprovázeno bolestí, která má schopnost sebeprodukce. Zuby se stanou pohyblivé a náchylné k rychlému úbytku. Některé nádory způsobené jejich morfologickými projevy mohou způsobit zlomeninu čelistí. S progresí maligního nádoru je pozorována kostní eroze se zvýšeným výskytem příušných a submandibulárních žláz a zvyšující se tkáňové svalstvo. Ohnisko této nemoci proniká cervikálními mandibulárními lymfatickými uzlinami.
Některé nádory, které postihují horní čelist, pronikají do oční objímky nebo do nosní dutiny. Výsledkem může být komplikace onemocnění ve formě, hnisavý jednostranný tečkovaný nos, potíže s nasálním dýcháním, bolesti v hlavě, zvýšené vypouštění slz, vypuklé oči a dělený obraz.
Nádory malířské povahy, které postihují dolní čelist, rychle pronikají do měkkých tkání ústní dutiny a tváří, začínají krvácet, v důsledku čehož dochází k narušení a obtíží při zavírání čelistí.
Maligní nádory pocházející z kostní tkáně jsou charakterizovány rychlou progresí a penetrací do měkkých tkání, což vede k narušení symetrie obličeje, ke zvýšení pocity bolesti a časný vzhled ohnisek onemocnění v plicích a jiných orgánech.
Diagnostika nádorů čelistí
Povaha vzniku nádorů, jak maligních, tak benigních, je pomalá, což ztěžuje diagnostiku onemocnění v počátečních fázích. V tomto ohledu se odvolání k odborníkům a diagnóza projevují v pozdějších fázích vývoje novotvaru. Důvodem je nejen specificita onemocnění s charakteristickým asymptomatickým průběhem, ale také nedbalý postoj lidí k jejich zdraví, zanedbání pravidelných kontrol, snížené povědomí o závažnosti onemocnění spojeného s vývojem rakoviny.
Je možné určit možný otok čelisti v důsledku kvalitativního shromáždění informací poskytnutých pacientem o jeho stavu, stížnosti na jakékoliv onemocnění. Také provedla důkladné vyšetření ústní dutiny a kůže na tváři, aby identifikovala nádory. Při diagnostice nádorů hraje jedna z hlavních rolí vyšetření palpací, které umožňuje určit velikost a dislokaci nádoru. Měly by být provedeny rentgenové snímky a počítačová tomografie. sinusy nosu. Studie radionuklidů, která registruje infračervené záření lidského těla, může pomoci při diagnostice.
Zvýšená velikost lymfatických uzlin umístěných v blízkosti krku a spodní oblasti čelisti signalizuje potřebu biopsie. Pokud existují pochybnosti při určování povahy nádoru, je nutné konzultovat s otolaryngologem a provést rinoskopii a faryngoskopii. V případě nedostatečné informace kontaktujte oční lékař pro kvalifikovanou konzultaci.
Léčba nádorů čelistí
V podstatě jsou všechny formace benigního typu ošetřeny chirurgicky, během něhož je nádor odstraněn vyříznutím čelistní kosti do zdravých oblastí. Taková léčba umožňuje vyloučit recidivující onemocnění. Pokud jsou zuby zapojeny do nádorového procesu, pravděpodobně bude jejich odstranění. V některých případech použijte šetrné odstranění pomocí kyretáže.
Maligní nádory jsou léčeny komplexní metodou, včetně chirurgické léčby a gamma terapie, ve zvláště obtížných situacích může být předepsán chemoterapie.
Pooperační období zahrnuje ortopedickou rehabilitaci a nošení speciálních pneumatik.
Prognóza nádorů čelistí
V situacích, kdy je nádor benigní a podstoupil včasný chirurgický zákrok, je prognóza návratu příznivá. V opačném případě existuje riziko opětovného výskytu onemocnění.
Maligní nádory zpravidla nemají příznivou prognózu. Pětileté přežití sarkomu a rakoviny čelisti po kombinované léčbě je méně než 20%.
Čelist - jakákoliv ze dvou čelistí: horní nebo dolní. Čelisti tvoří základ pro zuby a jsou místem jejich upevnění v ústní dutině.
Horní čelist (horní čelist, plurál maxillae.) - parní kost, která se skládá z těla a čtyři procesy: čelní, zygomatic a alveolární patrových, spodní volný okraj, který je alveolární oblouk ložisko zub alveoly. V těle kosti se nachází maxilární (maxilární) sinus. Horní čelist se podílí na tvorbě oběžných drah, nosní dutiny a tvrdého patra.
Jaká onemocnění způsobují bolest pod čelistí
Příčiny bolesti pod čelistí:1. zlomeniny dolní čelisti. V důsledku silného úderu do obličeje může dojít k nehodě zlomeniny horní nebo spodní čelisti. Silné poranění hlavy může způsobit zlomeninu horní a spodní čelisti současně.
Zlomenina čelisti je porušením integrity čelistní kosti pod vlivem mechanického namáhání.
Zlomeniny mohou být přímé a odražené, jednotlivé a vícenásobné, s posunem a bez přemístění fragmentů kostí, otevřené a uzavřené, rozmělněné.
Pro zlomeniny dolní čelisti jsou znaky jako bolest pod čelistí, krvácení, otok měkkých tkání tváře, dysfunkce žvýkání.
2. Osteomyelitida čelistí - infekční zánětlivý proces, který postihuje všechny prvky čelisti. Rozlišujte mezi osteomyelitidou hematogenní, traumatickou a odontogenní (nejběžnější typ).
Příčinou odontogenní osteomyelitidy je mikroflóra kořenových kanálků zubů a periodontálních kapes (streptokoky, stafylokoky, anaeroby).
Při akutní osteomyelitidě dochází k spontánní pulzující bolestí pod čelistí, bolesti hlavy, zimnice, teplota do 40 ° C. Byl zjištěn nemocný zub s nekrózní buničinou (případně s náplní); on a zuby sousedící s ním jsou ostře bolestivé, mobilní. Zvrásněná asymetrická tvář. Přechodový záhyb je hyperemický a vyhlazený. Lymfatické uzliny jsou zvětšené, bolestivé. Osteomyelitida je často komplikována abscesem, phlegmonem. Neutrofilní leukocytóza v krvi; ESR se zvýšil. Obecný stav v různých stupních gravitace.
3. Dysfunkce temporomandibulárního kloubu způsobuje bolest nejen v oblasti kloubu (před uchem), ale také v oblasti čela, chrámu pod spodní čelisttvář Je doprovázeno kliknutím nebo omezením pohybu v kloubu. Bolest může být spojena s myofasciálním syndromem v žvýkacích svalech, abnormálním skusem, zánětlivými nebo degenerativními změnami v kloubu. Kontrola odhaluje lokální bolest, křepit při otevírání úst, nesprávná poloha kloubních povrchů a omezení pohybů dolní čelisti.
4. Kraniální neuralgie je důsledkem ostrých a velmi silných impulzů z postižených kraniálních nervů. Nejčastěji čelí neuralgii trigeminální nerv. Je charakterizován jednostrannými náhlými záchvaty akutní, trhané, pálící, řezné bolesti v oblasti inervace jedné nebo více větví trigeminálního nervu. Bolest se zřídka vyskytuje v noci a nikdy se necítí za uchem a ve spodní části dolní čelisti.
5. neuralgie lepší laryngeálního nervu se vyznačuje tím, bilaterální nebo jednostranné bolesti paroxysmální v hrdle (obvykle v horní části chrupavky štítné žlázy nebo jazylkou) a úhlu dolní čelisti, z uvedené očí, uší, žebra a ramenní pletence a doprovázené škytadlem, hypersalivací, kašlem. Bolest způsobuje polykání, zívání, kašel, foukání nosu, pohyby hlavy. Efektivní karbamazepin (finlepsin) a lokální anestezie v oblasti hyothyroidní membrány. V odolných případech se uchylují k nervovému přechodu.
6. Neuralgie glossofaryngeálního nervu je extrémně vzácná. To se projevuje paroxysmální bolestí, která obvykle začíná od kořene jazyka nebo mandlí a šíří se do hrdla, ucha, pod úhlem čelisti, někdy dává okuláru, méně často do krku. Bolestné záchvaty se objevují najednou s pohybem jazyka nebo hltanu, zatímco mluví nebo jíst (polykání), trvá od 1 do 3 minut, vždy jednostranné, střílí, hoří. Během záchvatu, sucho v ústech, suchý kašel jsou často zaznamenány, následované zvýšenou salivací. Postavení pacientů se sklonem hlavy ve směru bolesti, bolest při palpacích v bodě kolem úhlu dolní čelisti
7. Neuralgie uzlinového uzlu se projevuje spálením paroxysmální bolesti (trvání záchvatu až 1 hodinu) v časové oblasti před vnějším sluchový kanál, často vyzařující do dolní čelisti, brady a někdy zuby. Bolestivý úkaz je doprovázen hypersalivací a klepnutím na zvuky v uchu (příznaky jsou způsobeny opakujícími se spasmy sluchové trubice způsobené svalovou kontrakcí sluchové trubicevlákna inervovaná ušním uzlem) na straně patologického procesu. Bolest může vyvolat požití horké nebo studené krmiva, tvář hypotermie. To je charakterizováno bolesti při stisknutí na bod mezi vnějším sluchový kanál a TMJ.
8. Při porážce (arteritidě) tepny v obličeji se bolest spaluje v přírodě, začíná v dolní části (od brady k úhlu dolní čelisti) nebo v horní části (horní ret, křídla nosní nebo nasolabiální záhyby) čelisti. Koncový bod ožarování bolesti je mediální úhel oka. Typickým příznakem je přítomnost bolesti v inflexním bodu tepny obličeje skrze spodní čelist.
9. Carotidinia je charakterizována záchvaty bolesti trvající několik hodin a nacházejí se v horní části krku, tváře, ucha, pod dolní čelistí, zuby. Tato bolest může být vyvolána palpací společné karotidy v blízkosti bifurkace. Ve většině případů se zdá, že karotidie je variantou migrény. Někdy se podobné příznaky vyskytují i v případě dočasné arteritidy, disekce karotidové arterie nebo vyloučení jejího nádoru.
10. Odontogenní bolest. Bolest v horní a spodní čelisti se často vyskytuje kvůli podráždění nervu během zubního kazu, chorobám zubní buničiny, parodontuálním abscesům. V noci se zhoršuje, má pulzující charakter a často je doprovázen lokální citlivostí v oblasti zubního kořene. Někdy jsou chronické obličejové bolesti způsobeny omezenou osteomyelitidou čelisti s tvorbou mikroabscesses. Po extrakci zubů nebo zubních operací se může objevit trigeminální neuropatie, projevující se snížením citlivosti v dolním okraji, slabostí žvýkacích svalů.
11. Osteogenní sarkom tvoří 22% maligních neepitelových nádorů čelistí. Mohou se objevit deformace postižené kosti, bolesti obličeje, mírná bolest na palpaci. Někdy před nástupem bolesti dochází k necitlivosti, což je narušení citlivosti ve výstupní oblasti infračerveného nebo braindrického nervu.
12. Erytrotalgie (syndrom červeného ucha) je charakterizována intenzivní pálení bolesti v uchu, někdy vyzařující na čelo, zadní část hlavy, dolní čelist, doprovázené zarudnutím a horečkou auricle (v důsledku rozšíření kožních nádob). Příčinou syndromu může být cervikální spondylóza, doprovázen podrážděním třetí krční páteře dysfunkce temporomandibulárního kloubu, atypický neuralgií jazykohltanového nervu, thalamu léze, idiopatická přecitlivělost na bolest vláken na teplo.
Jaké typy lékařů se mají kontaktovat, pokud je pod čelistí bolest
ZubařChirurg
Otorinolaryngolog
Neurológ
Příčiny bolesti na krku pod čelistí jsou různé.
Pokud dojde k bolesti při polykání, ale ne v krku, ale před krkem, lze podezření na tyreoiditidu (zánět štítné žlázy, který se nachází pod Adamovým jablkem na středové straně krku).
Současně, když se dotknete bolesti, dochází k celkovému zhoršení stavu a mírnému zvýšení teploty.
Tiroiditida je autoimunitní onemocnění a navzdory skutečnosti, že bolest může trvat jen několik dní, je železo často po celou dobu poškozeno a dokonce i v případě, že akutní příznaky ustupují, je nutné vyšetřit lékaře a zjistit stav.
Pokud vnější povrch hrdla bolí pod čelist, při polykání nebo dotyku, ale bolest se necítí vpředu, ale na straně krku, kde máte puls, pak možná karotidií nebo zánětem karotických arterií . Bohužel dosud nebylo možné zjistit příčiny této nemoci, ale naznačují, že to může být virové infekce nebo nějaký autoimunitní proces. Tyto příznaky se můžete zbavit aspirinem, v takovém případě mohou projít po několika dnech.
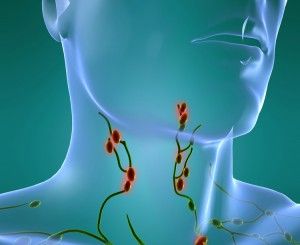
Někdy pod bolestí čelistí dochází při polykání a současně jsou na těle oteklé žlázy, které jste nemohli najít dříve. To je lymfatických uzlin a jejich úkolem je filtrovat tělo ze škodlivých mikroorganismů, které se usadily někde v blízkosti, například v uchu, ústa, zadní části krku a lebky. Lymfatické uzliny při průchodu infekčních organismů přes ně zachovávají, čímž chrání tělo před infekcí.
Zde může být velký počet patologických účinků. Může to být infekce hrdla , infekce v lebce nebo ušní kanál, spalničky nebo infekční mononukleóza. Bolestné rozšířené žlázy vždy signalizují infekci. Je třeba mít na paměti, že pokud se lymfatická uzlina, která byla zpočátku zvětšená a napnutá, rychle změkne, pak ztratil bitvu s infekcí a rozšiřuje se dále po těle.
Pokud se uzel zvětší v průměru na centimetr nebo dokonce na jeden a půl, pak se v těle vyskytne vážná infekce, s níž tělo nemůže účinně bojovat.
Mělo by být určeno a barva kůže nad lymfatickou uzlinou. Růžové, červené nebo purpurové kyanotické odstíny naznačují infekci.
Dalšími příznaky doprovázejícími zánětlivé procesy jsou ztráta hmotnosti, zvýšení teploty, únava, nadměrné pocení, které se mohou v noci obzvláště týkat.
A tady lymfom, leukémie a jiné formy rakoviny, žlázy neublíží, ale jsou tvrdší, gumičtější na dotek než jen infikované žlázy a jsou objeveny náhodou, například při holení nebo použití make-upu.
V každém případě musí být rozšířené žlázy předloženy lékaři.
Diagnostika bolesti v čelisti a krku
Nicméně, než se podíváte na onkologické problémy, měli byste si vzpomenout na to, zda na bolestivé oblasti nebyly žádné modřiny, nárazy nebo jiné mechanické účinky. Je docela možné, že se jedná o běžnou traumu, kterou by měl trápit traumatolog nebo chirurg, nebo prostě počkat, dokud se sám nevyřeší.
Kromě toho, po zasažení vzpomínek, zkuste si zapamatovat, jaké zdravotnické prostředky jste udělali a udělali injekce. Řada léků je schopna způsobit jak lymfadenopatii, tak bolestivé pocity. Zejména fenoin proti epilepsii nebo vakcínu proti tyfusové horečce může vyvolat takovou bolest v lymfatických uzlinách.
Pokud se obáváte o takových bolestech vyloučit lymfom, sialadenitis, lymphadenitis, Sjögrenův syndrom a celá řada dalších nemocí, ale lékaři měli začít procházet z Oddělení čelistní chirurgii.
Zároveň chirurgie neznamená, že osoba s bílým kabátkem, manipulující s nožem na krku, pod čelistí. Nejčastěji se nemoc léčí léky, ale pokročilá nemoc často vyžaduje operaci. Operace v této oblasti nejsou tak bezpečné, protože oblast obličeje a krku je bohatá na nervové zakončení a pravděpodobnost jejich náhodného poškození je vyšší než v jiných částech těla. A potřebuješ to, aby to šlo celý život se zkroucenou tváří?
Maxilofaciální oblast je komplexní, polymorfní a polyfunkční systém, který tvoří značný počet základních jednotek. Ve složení této oblasti lze tedy rozlišovat následující hlavní hlavní jednotky:
- ve skutečnosti jsou čelisti kosti horní a dolní. Horní čelist je parní místnost, tzn. Sestává ze dvou polovin, které se spojují podél středové čáry obličeje. Dolní čelist v okamžiku narození je také parní místnost, nicméně, do konce prvního roku života, roste dohromady a stává se jednou kompletní kostí;
- zuby a všechny orgány v ústech;
- kraniální dutiny: maxilární a čelní sinus, vrhací labyrint;
- svalové zařízení v oblasti maxilofaciální oblasti je poměrně početné. Je reprezentována skupinou žvýkacích svalů: mediální a laterální pterygoid, temporální, žvýkání; svaly obličeje; svaly, které se podílejí na snižování dolní čelisti a tak dále;
- nervové uzly a krevních cév;
- lymfatický systém ve formě plavidel a uzlů.
Porážka některé z těchto jednotek může vést k patologii a bolesti, bolest může nastat jak pod čelistí vlevo, tak vpravo, v závislosti na lokalizačním procesu.
Hlavní důvody
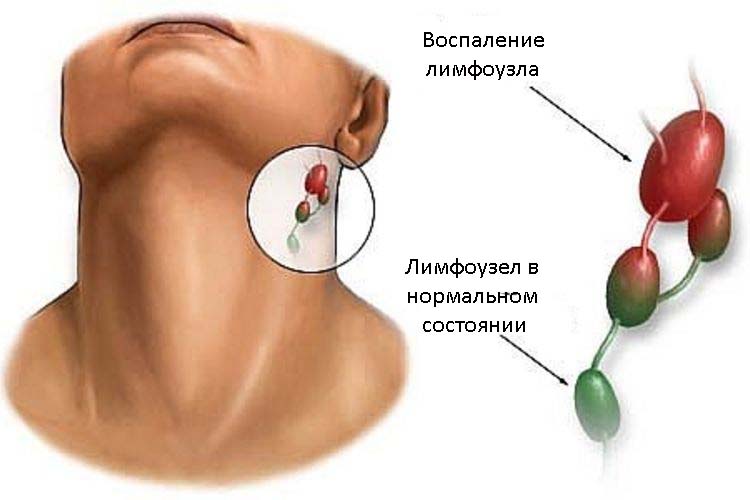
Bolest je vždy znamením patologického procesu, který může být lokalizován jak pod dolní čelistí, vlevo nebo vpravo, a na jakémkoli jiném místě, tj. Vyzařujícím nervové zakončení. Nejčastěji dochází k bolesti pod spodní čelistí vpravo nebo vlevo v důsledku lymfatických uzlin.
Lymfatické uzliny jsou orgánem imunitního systému těla, kde dochází k tvorbě, rozmnožování, růstu a diferenciaci imunitních buněk. Když do organismu vstupuje nějaký cizí prostředek, zejména mikrobiální nebo virové, dojde k zahájení a zahrnutí řady mechanismů a reakcí. Patří sem:
- během počátečního kontaktu s mikroorganismem se primární imunitní reakce vyskytuje v místě zavedení;
- vysílá se signál z implantačního centra do lymfatických uzlin umístěných nejblíže zánětlivému zaměření;
- uzly jsou aktivovány, aktivně reprodukují buňky, které se budou potýkat s pachateli. Vzhledem k těmto hyperplastickým reakcím se lymfatické uzliny zvětšují, natáhnou kapsli, která je obklopuje. Tato kapsle obsahuje velké množství nervových zakončení a baroceptorů, které ostře reagují na jakékoli změny. A tím to ubližuje krku vpravo nebo vlevo pod čelist.
Skupina submandibulárních lymfatických uzlin vzplanuje a bolí mnohem častěji než všechny ostatní skupiny uzlin, protože ústní dutiny - různorodé prostředí, ve kterém žije a plemeno je obrovské množství mikroorganismů. Ty jsou zpravidla v přísné rovnováze mezi sebou a hostitelským makroorganismem, aniž by způsobily onemocnění. Pokud je však imunita oslabena, okamžitě způsobí zobecnění procesu a způsobí bolest pod čelistí. Každá, včetně nevýznamného, patologického stavu ústní dutiny, dokonce i zubního kazu ve velmi počáteční fázi, může vést k tomu, že když je lisován, bolí (spíše méně často) nad spodní čelistí.
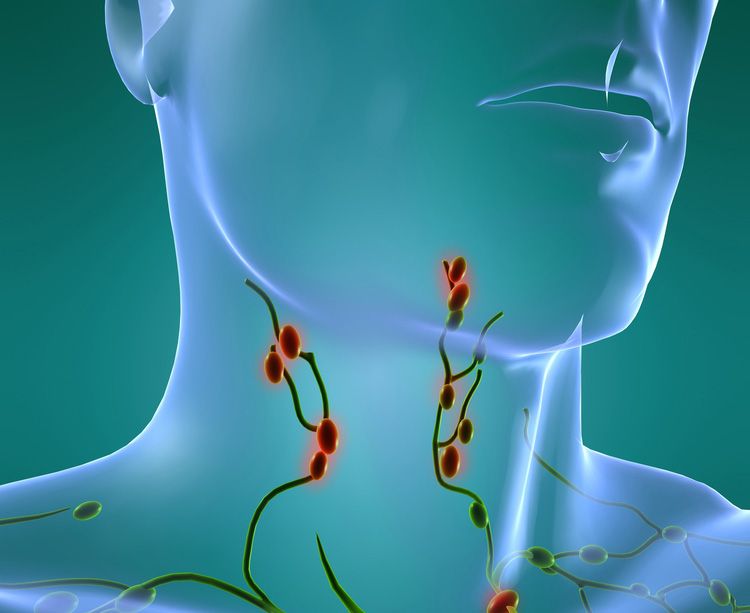
V oblasti maxilofaciální oblasti se nachází několik skupin lymfatických uzlin:
- submandibulární - nejčastěji zapálená, způsobující bolest pod spodní čelistí vpravo nebo vlevo, v závislosti na straně léze. Nejčastěji jsou postiženi kvůli skutečnosti, že jsou největší, stejně jako jsou první v cestě odtoku lymfy z submandibulární oblasti;
- faryngální;
- hluboký děložní hrdlo;
- střední krky;
- boční krček;
- parotid.
Diagnostika
Chcete-li potvrdit, že to byly lymfatické uzliny, které způsobily bolest pod dolní čelistí, jsou palpované. Pokud je vyšetřena skupina submandibulárních uzlin, je pacientka požádána o snížení hlavy na hrudník a doktor s jednou hlavou drží hlavu pacienta a druhý s vyšetřením. Pro tento účel, s indexem a středními prsty, hledí na oblast projekce lymfatických uzlin pod dolní čelistí. Obvykle nejsou hmatatelné. Pokud se však během vyšetření objeví mízní uzliny, vyhodnotí se jejich pohyblivost, soudržnost a bolest.
Pro posouzení skupin mediánů a laterálních lymfatických uzlin je pacient požádán, aby otočil hlavu v opačném směru od strany studie. Pak s pečlivým pohybem se zkoumá boční povrch krku.
Léčba

Pokud zjistíte, že máte bolesti, a to i mírně, pod dolní čelistí po dlouhou dobu, neměli byste se zdržovat a vytahovat - okamžitě se poraďte s lékařem. Nicméně ve většině případů může být bolest pod dolní čelist vlevo nebo vpravo příznakem, například, obyčejná zima nebo kazu. V tomto případě je nutné léčit nejen lymfatické uzliny, ale hlavní nemoc, která způsobila hyperreaktivitu imunitního systému.
Ve velmi vzácných případech je bolest pod čelistí příznakem závažnějších onemocnění. Obecně platí, že vždy s jakoukoli patologií v procesu bude nutně zahrnovat lymfatické. Je to nevyhnutelné. Vzhledem k tomu, že každý orgán je dodáván s lymfatickými cévami, které jsou druhem "čisticích prostředků", které nesou odpadní produkty z orgánů, které mohou poškodit naše tělo a využívat je, jsou prvními, kteří se podílejí na patologickém procesu. Pokud je imunitní systém dobře rozvinutý a funguje, pak samotné lymfatické uzliny řeší onemocnění a eliminují patogeny. Když je však reaktivita těla zhoršena, imunitní systém se nemůže vypořádat sami a vzniknou tak choroby, jako je lymfadenitida a lymfangitida.
Zánět lymfatických uzlin - onemocnění není strašné, mělo by být zřejmé, že je to jen signál SOS, který vám tělo pošle. Dávejte pozor na to, pomůže vám identifikovat závažnější případy porušování a zabránit jim.
Populární
- Rakovina prsu je léčitelná v jakékoli fázi.
- Náprava pro chladný Sinupret
- Azitrox - oficiální návod k použití
- Chicken-bjaka: povolené antibiotika byly nalezeny v ruském kuře
- Orální rakovina: příznaky a léčba
- Tmavá a silná krev během menstruace.
- Moderní analogy tablet doxycyklinů
- Je možné umřít z pneumonie
- Který ušný vzpřímený přípravek povědí vše o vašem zdraví
- Tussin: návod k použití