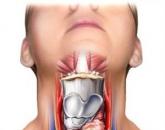
Серединна кіста шиї по МКБ 10. Симптоми бічний кісти шиї (зябрової кісти) і її лікування
Кіста шиї як вид патологічного новоутворення входить у велику групу захворювань - кісти ЧЛО (щелепно-лицевої ділянки) і шиї.
Переважна більшість кістозних утворень в області шиї є вродженими, це порожня пухлина, що складається з капсули (стінки) і вмісту. Кіста може розвиватися як самостійна патологія, тривалий час залишаючись доброякісним утворенням, але іноді кіста супроводжується ускладненнями - фістули (свищом), нагноєнням або трансформується в злоякісний процес.
Незважаючи на безліч клінічних описів, досліджень, деякі питання в області кістозних новоутворень шиї залишаються вивченими не в повній мірі, це в першу чергу стосується єдиної видовий класифікації. У загальній ЛОР-практиці прийнято розділяти кісти на серединні і бічні, також, крім міжнародного класифікатора МКБ 10, існує ще одна систематизація:
- Під'язикової-щитовидні кісти (серединні).
- Тімофарінгеальние кісти.
- Бранхіогенние кісти (бічні).
- Епідермоїдні кісти (дермоіди).
Об'єднуючись єдиної етіологічної ембріональної базою, видові форми кіст мають різне розвиток і діагностичні критерії, що визначають тактику їх лікування.
Кіста шиї - МКБ 10
Міжнародна класифікація хвороб 10-го перегляду вже багато років є єдиним загальноприйнятим стандартним документом для кодування, конкретизації різних нозологічних одиниць і діагнозів. Це допомагає лікарям швидше формулювати діагностичні висновки, зіставляти їх з міжнародним клінічним досвідом, отже, вибирати більш ефективну терапевтичну тактику і стратегію. В класифікатор входить 21 розділ, кожен з них оснащений підрозділами - класи, рубрики, коди. Серед інших захворювань є і кіста шиї, МКБ включає її в клас XVII і описує як вроджені аномалії (пороки крові), деформації та хромосомні порушення. Раніше в цей клас входила патологія - зберігся щитовидної-мовний протока в блоці Q89.2, тепер цю нозологію перейменували в більш широке поняття.
На сьогоднішній день стандартизований опис, в якому включена кіста шиї, МКБ представляє таким чином:
Кіста шиї. клас XVII
Блок Q10-Q18 - вроджені аномалії (пороки розвитку) очі, вуха, обличчя та шиї
Q18.0 - пазуха, фістула та кіста зябрової щілини
Q18.8 - інші уточнені пороки розвитку обличчя та шиї:
Медіальні пороки обличчя і шиї:
- Кіста.
- Фістула обличчя і шиї.
- Пазухи.
Q18.9 - порок розвитку особи і шиї неуточнений. Вроджена аномалія обличчя і шиї БДУ.
Слід зазначити, що в клінічній практиці, крім МКБ 10, існують внутрішні систематизації хвороб, особливо таких, які вивчені недостатньо, до них в повній мірі можна віднести і кістозні утворення в області шиї. Отоларингологи-хірурги часто користуються класифікацією по Мельникову і Гремілову, раніше використовувалися класифікаційні характеристики кіст по Р.І. Венгловський (початок XX століття), потім увійшли в практику критерії хірургів Г.А.Ріхтера і основоположника вітчизняної дитячої хірургії Н.Л.Куща. Проте, МКБ залишається єдиним офіційним класифікатором, який використовується для фіксування діагнозу в офіційній документації.
Причини кісти на шиї
Кісти і нориці шиї в переважній більшості - це вроджені аномалії. Патогенез, причини кісти шиї досі уточнюються, хоча ще на початку минулого століття з'явилася версія про те, що кістозні утворення розвиваються з рудиментів зябрових дуг. Фістула в свою чергу формується через неповне змикання sulcus branchialis - зябрової борозни, а потім на їх місці можуть розвиватися ретенційні бранхіогенние бічні кісти. У чотиритижневого ембріона вже є шість сформованих хрящових пластинок, які розділені борознами. Всі дуги складаються з нервової тканини, артерій і хрящів. У процесі ембріогенезу в період з 3-го по 5-й тиждень хрящі трансформуються в різні тканини лицьової частини голови і шиї, уповільнення редукції в цей час призводить до утворення закритих порожнин і фістул.
- Рудиментарні залишки sinus cervicalis - шийної пазухи формують бічні кісти.
- Аномалії редукції другий і третє щілин сприяють утворенню свищів (зовнішніх), зяброві щілини при цьому не відокремлюються від шиї.
- Незарощення ductus thyroglossus - щітоязичного протоки призводить до серединним кістам.
Деякі дослідники минулого XX-го століття пропонували описувати всі вроджені кісти привушної зони і шиї як тіреоглоссальние, оскільки це найбільш точно вказує на анатомічний джерело їх формування і клінічні особливості розвитку. Дійсно, внутрішня частина капсули кіст шиї, як правило, складається з багатошарового циліндричного епітелію з вкрапленнями клітин плоского епітелію, А поверхня стінок має клітини тканин щитовидної залози.
Таким чином, теорія вродженої етіології залишається найбільш вивченої і причини кісти на шиї - це рудименти таких зародкових щілин і проток:
- Аrcus branchialis (аrcus viscerales) - зяброві вісцеральні дуги.
- Ductus thyreoglossus - щитовидної-мовний протока.
- Ductus thymopharyngeus - зобно-глотковий протока.
Причини кісти на шиї досі є предметом дискусій, думки лікарів сходяться лише в одному - всі ці новоутворення вважаються вродженими і їх частота в статистичному вигляді виглядає так:
- Від народження до 1 року - 1,5%.
- Від 1 до 5 років - 3-4%.
- Від 6 до 10 років - 3,5%.
- Від 10 до 15 років - 15-16%.
- Старше 15 років - 2-3%.
Крім того, в даний час з'явилися відомості про генетичну схильність до ранніх пороків ембріонального розвитку за рецесивним типом, проте дана версія ще потребує більш широкою, клінічно підтвердженої інформації.
Кіста в області шиї
Вроджена кіста в області шиї може локалізуватися в нижній або верхній поверхні, збоку, бути глибокою або розташовуватися ближче до шкірних покривів, мати різне анатомічна будова. В отоларингології кісти шиї прийнято ділити на декілька загальних категорій - бічні, серединні, дермоідні освіти.
Бічна кіста в області шиї формується з рудиментарних частин зябрових кишень через їх недостатньо повної облітерації. Згідно з концепцією бранхіогенной етіології, з закритих зябрових кишень розвиваються кісти - з зовнішніх дермоідні, з зовнішніх - порожнини, що містять слиз. З глоткових кишень формуються свищі - наскрізні, повні або неповні. Також існує версія про походження бранхіогенних кіст з рудиментів ductus thymopharyngeus - тімофарігеального протоки. Є припущення про лімфогенної етіології бічних кіст, коли в процесі ембріогенезу формування лімфатичних шийних вузлів порушується, і в їх структуру вкрапляються епітеліальні клітини слинних залоз. Багато фахівців, добре вивчили цю патологію, поділяють бічні кісти на 4 групи:
- Кіста, розташована під шийної фасцією, ближче до переднього краю Musculus sternocleidomastoideus - грудинно-ключично-соскоподібного м'яза.
- Кіста, що локалізується в глибині тканин шиї на великих судинах, часто зростається з яремної веною.
- Кіста, розташована в зоні в зоні бокової стінки гортані, між зовнішньою і внутрішньою сонною артерією.
- Кіста, розташована поруч зі стінкою глотки, медіально сонної артерії, часто такі кісти формуються із закритих рубцями зябрових свищів.
Бічні кісти в 85% виявляються пізно, після 10-12 років, починають збільшуватися, демонструють клінічні симптоми в результаті травми або запального процесу. Маленька кіста в області шиї не доставляє дискомфорту людині, тільки збільшуючись, нагнаіваясь, вона порушує нормальний процес прийому їжі, тисне на судинно-нервовий шийний пучок. Бранхіогенние кісти, недіагностовані своєчасно, схильні до малігнізації. Діагностика бічних кіст потребує диференціації з такими схожими за клінічними проявами патологіями шиї:
- Лімфангіома.
- Лімфаденіт.
- Лімфасаркома.
- Судинна аневризма.
- Кавернозна гемангіома.
- Лімфогранулематоз.
- Нейрофіброма.
- Ліпома.
- Кіста щітоязичного ходу.
- Туберкульоз лімфовузлів.
- Заднеглоточний абсцес.
Бічна кіста на шиї лікується тільки хірургічним шляхом, коли кіста видаляється повністю разом з капсулою.
Серединна кіста в області шиї формується з нередуцірованних частин ductus thyroglossus - щитовидної-мовний протоки в період між 3-1 і 5-1 тижнем ембріогенезу, коли створюється тканину щитовидної залози. Кіста може утворитися в будь-якій зоні майбутньої залози - в області сліпого отвору кореня язика або біля перешийка. Серединні кісти часто поділяють саме по розташуванню - освіти в під'язикової області, кісти кореня язика. Диференціальна діагностика необхідна для того, щоб визначити різницю між серединній кістою і дермоід, аденомою щитовидної залози, лімфаденітом підборіддя вузлів. Крім кіст в цих зонах можуть утворюватися серединні шийні фістули:
- Повний свищ, який має вихід в порожнині рота біля кореня язика.
- Неповний свищ, що закінчується потовщеним каналом в порожнині рота на дні.
Лікують серединні кісти тільки радикальними хірургічними методами, які передбачають видалення освіти разом з під'язикової кісткою, пов'язаної анатомічно з кістою.
Симптоми кісти шиї
Клінічна картина і симптоми кісти шиї різних видівнезначно відрізняються один від одного, різниця є лише з симптоматики гнійних форм утворень, також візуальні ознаки кіст можуть залежати від зони їх розташування.
Бічні, бранхіогенние кісти діагностуються в 1,5 рази частіше серединних. Їх виявляють у передньо зоні шиї, перед кивательной м'язом. Бічна кіста локалізується безпосередньо на судинному пучку поблизу яремної вени. Симптоми бранхіогенной кісти шиї можуть залежати від того, багатокамерна вона або проста, однокамерна. Крім того симптоматика тісно пов'язана з розмірами кіст, великі освіти проявляються швидше і клінічно більш виражено, так як агресивно впливають на судини, нервові закінчення. Якщо ж кіста невелика, пацієнт довгий часїї не відчуває, що значно обтяжує і протягом процесу, і лікування, і прогноз. Різке розростання кісти може статися при її нагноєнні, з'являється біль, шкірні покриви над кістою гиперемиро, набрякають, можливе формування свища.
При огляді бічна кіста визначається як невелика пухлина, безболісна при пальпації, еластична по консистенції. Капсула кісти не спаяні з шкірних покривів, кіста рухлива, в її порожнині чітко прощупується рідкий вміст.
Серединна кіста зустрічається трохи рідше, ніж бічні освіти, визначається як досить щільна пухлина, безболісна при пальпації. Кіста має чіткі контури, що не приєднана до шкіри, при ковтанні чітко проглядається її зміщення. Рідкісним випадком є серединна кіста кореня язика, коли її великий розмір ускладнює проковтування їжі і може викликати порушення мови. Відмінністю серединних кіст від бічних є їх здатність до частого нагноєння. Накопичився гній провокує швидке збільшення порожнини, набряки шкірних покривів, хворобливі відчуття. Також можливе формування фістули з виходом на поверхню шиї в область під'язикової кістки, рідше в порожнину рота в зону кореня язика.
В цілому симптоми кісти шиї можна охарактеризувати так:
- Формування в період ембріогенезу і розвиток до певного віку без клінічних проявів.
- Повільний розвиток, зростання.
- Типові зони локалізації за видовою ознакою.
- Прояв симптоматики в результаті впливу травматичного фактора або запалення.
- ущільнення, больові відчуття, Залучення шкірних покривів в патологічний процес.
- Симптоми загальної реакції організму на запальний гнійний процес - підвищення температури тіла, погіршення загального стану.
Кіста на шиї у дитини
Кістозні новоутворення на шиї є вродженою патологією, пов'язаною з ембріональної дисплазією зародкових тканин. Кіста на шиї у дитини може бути виявлена в ранньому віці, Але також нерідкі випадки латентного протягом процесу, коли пухлина діагностується в більш пізньому віці. Етіологія кіст шиї на сьогоднішній день не ясна, за наявними відомостями вона, швидше за все, має генетичну природу. Згідно з доповіддю англійських отоларінголов, пред'явленим на суд колег кілька років тому, кіста на шиї у дитини може бути обумовлена спадковим фактором.
Дитина успадковує вроджену патологію за рецесивним типом, статистично це виглядає так:
- 7-10% обстежуваних дітей, що мають кісту шиї, були народжені матір'ю, у якої діагностовано доброякісна пухлина в цій зоні.
- 5% новонароджених з кістою шиї народжені від батька і матері, що мають схожу патологію.
Частота визначення вроджених кіст шиї за віковими етапами:
- 2% - вік до 1 року.
- 3-5% - вік від 5 до 7 років.
- 8-10% - вік старше 7 років.
Невеликий відсоток раннього виявлення кіст в області шиї пов'язаний з їх глибоким розташуванням, бессімптмностью розвитку і тривалим періодом формування шиї як анатомічної зони. Найчастіше кісти в клінічному сенсі дебютують в результаті гострого запального процесу або травмування шиї. При таких провокують факторах кіста починає запалюватися, збільшуватися і проявлятися симптоматикою - болем, утрудненнями в диханні, прийомі їжі, рідше - змінами тембру голосу. Вроджені нагноившиеся кісти шиї у дітей можуть самостійно розкриватися в порожнину рота, в таких випадках чітко проявляються симптоми загальної інтоксикації організму.
Лікування кісти шиї у дитини проводиться оперативним шляхом з 2-3-х років, якщо освіту загрожує процесу дихання, операцію проводять незалежно від віку. Складність хірургічного втручання полягає в віці маленьких пацієнтів і анатомічному сусідстві кісти з важливими органами, судинами. Саме тому частота рецидивів після операції в період до 15-16 років дуже висока - до 60%, що нехарактерно для лікування дорослих хворих. Проте, хірургія залишається єдино можливим методом лікування кістозних пухлин в дитячому віці, єдиним варіантом може бути пунктирование гнійної кісти, протизапальна консервативна терапія і операція в більш пізній період за умови, що пухлина не викликає дискомфорту і не провокує функціональні порушення.
Кіста на шиї у дорослого
Частота виявлення кіст в області шиї у дорослих досить велика. Це є аргументом на користь однієї з версій, що пояснюють етіологію розвитку доброякісних пухлин шиї. На думку деяких дослідників, більше половини кіст шиї не можуть вважатися вродженими, у пацієнтів у віці від 15 до 30 років бранхіогенние і серединні новоутворення і свищі діагностуються в 1, 2 рази частіше, ніж у дітей у віці від 1 до 5 років.
Кіста на шиї у дорослого розвивається швидше, ніж у дитини, має більші розміри, часом досягаючи 10 сантиметрів. Серединні кісти схильні до частого нагноєння, а бічні пухлини супроводжуються більш вираженою симптоматикою і частіше стикаються з фистулами (свищами). Крім того, кісти на шиї у дітей рідше малігнізуються, за статистикою тільки в 10% з усіх клінічних випадків. У дорослих пацієнтів старше 35 років частота переродження кісти шиї в злоякісний процес досягає співвідношення 25/100, тобто на кожні сто випадків припадає 25 діагнозів того чи іншого виду онкологічного захворювання. Як правило, це можна пояснити занедбаністю хвороби, яка довгий період протікає без клінічних ознак і проявляється симптоматикою вже на пізніх етапах розвитку. Найчастіше малігнізація кіста - це метастази в лімфовузли шиї і бранхіогенний рак. Своєчасна діагностика на ранній стадіїдопомагає ліквідувати кісту шиї і виключити ризик такої серйозної патології. Першою ознакою і тривожним симптомомяк для самого пацієнта, так і для діагноста, вважається збільшення лімфатичних вузлів. Це є прямою вказівкою на пошук первинного вогнища онкопроцесу. Крім того будь-видиме ущільнення на шиї розмірами більше 2-х сантиметрів також може свідчити про серйозну патологію і потребує дуже ретельної комплексної діагностики. Виняток загрозливою патології можна вважати показанням до проведення досить простий операції з видалення бічній або серединної кісти шиї. Операція проводиться під ендотрахеальним наркозом і триває не більше півгодини. Відновлювальний період не вимагає специфічного лікування, потрібно регулярно відвідувати лікаря для контролю процесу одужання.
Дермоїдна кіста на шиї
Дермоїдна кіста, де б вона не локализовалась, довгий час розвивається безсимптомно. Винятком може стати дермоїдна кіста на шиї, оскільки її збільшення відразу помічається самою людиною, крім того, великі кісти заважають процесу проковтування їжі. Дермоїд - це органоїдну вроджене освіту, яке так само, як і серединна, і бічна кіста, формується із залишків ембріональних тканин - частин ектодерми, зміщених в ту чи іншу зону. Капсула кісти формується з сполучних тканин, всередині знаходяться клітини потових, сальних залоз, волосся і волосяних фолікулів. Найчастіше дермоіди локалізуються в під'язикової або щитовидної-мовній зоні, а також в тканинах ротової порожнини, на дні, між під'язикової кісткою і внутрішньої кісткою підборіддя. Коли кіста збільшується, її зростання відбувається, як правило, у внутрішньому напрямку, в під'язикову область. Рідше кісту можна побачити як нетипове опукле освіту шиї, таким чином, дермоід на шиї вважається досить рідкісною патологією. Дермоїд зростає дуже повільно, може проявитися симптоматикою в період гормональних змін - у пубертате, при клімаксі. Больових відчуттів кіста, як правило, не викликає, нагноєння для неї не характерно. У клінічному сенсі дермоїдна кіста шиї дуже схожа на інші кісти цій галузі, вона не спаяна з шкірою, має типову округлу форму, шкірні покриви над кістою не змінюються. Єдиним специфічною ознакою дермоіда може стати його більш щільна консистенція, яка визначається при первинному огляді за допомогою пальпації. Дермоїдна кісти диференціюються в процесі діагностики з атероми, гемангіомами, травматичної епідермальній кістою і лімфаденітом.
Дермоїдна кіста лікується тільки хірургічним методом, ніж раніше новоутворення буде видалено, тим менше ризик малігнізації дермоіда. Нагноівшіеся дермоїдна кісту видаляють в стадії ремісії, коли запальний процес стихає: порожнину розкривається, вміст капсули евакуюється. Кіста вилущівается в межах здорових шкірних покривів, після процедури рана швидко затягується, практично без рубця. У дорослих оперативне лікуваннядермоїдна кісти на шиї проводиться під місцевою анестезією, дітям операції проводять після 5 років під загальним наркозом. Лікування дермоіда, як правило, не викликає ускладнень, але область шиї є винятком. Хірургічне втручання в цій зоні часто пов'язане з труднощами, так як кіста має тісний анатомічну зв'язок з м'язами і функціонально важливими артеріями. Трапляється, що разом з новоутворенням видаляють і свищевой прохід, під'язикову кістку для виключення ризику рецидиву. Прогноз лікування дермоіда на шиї сприятливий в 85-90% випадків, постопераційні ускладнення бувають вкрай рідко, частіше діагностуються рецидиви при неповному видаленні капсули кісти. Відсутність лікування або відмова від операції з боку пацієнта може привести до запалення, нагноєння новоутворення, яке до того ж в 5-6% схильне до переростання в злоякісну пухлину.
Бранхіогенная кіста шиї
Бічна жаберная кіста або бранхіогенная кіста шиї - це вроджена патологія, яка формується з епітеліальних клітин зябрових кишень. Етіологія бічних кіст вивчена мало - є версія про походження бранхіогенних утворень з зобно-глоткового протоки, проте вона досі викликає суперечки. Деякі лікарі переконані в тому, що на формування зябрових пухлин впливає ембріональний ріст лімфатичних вузлів, коли в їх структуру включаються клітини слинних залоз, ця гіпотеза підтверджується гістологічними результатами дослідження кіст і наявністю в їх капсулі лимфоидного епітелію.
Найбільш поширений такий варіант трактування патогенезу бічних кіст:
- Бранхіогенние новоутворення, локалізовані вище під'язикової кістки розвиваються з рудиментарних залишків зябрового апарату.
- Кісти, розташовані нижче зони під'язикової кістки, формуються з ductus thymopharyngeus - зобно-глоткового протоки.
Бранхіогенная кіста шиї дуже рідко діагностується на ранньому етапі розвитку, сформувавшись внутрішньоутробно, навіть після народження дитини вона не проявляється клінічно і довгий час розвивається приховано. Перші симптоми і візуальні прояви можуть дебютувати під впливом провокуючих чинників - запального процесу, травми. Нерідко бічну кісту діагностують як простий абсцес, що призводить до терапевтичним помилок, коли після розтину кісти починається нагноєння і формується стійка фістула з закриваються ходом.
Ознаками зростання кісти можуть бути труднощі з ковтанням їжі, періодичні болі в області шиї через тиск пухлини на судинно-нервовий вузол. Невиявлена кіста може вирости до розмірів великого волоського горіха, коли вона стає візуально видимої, утворюючи характерну опуклість збоку.
Основні симптоми сформувалася бранхіогенной кісти:
- Збільшення в розмірах.
- Тиск на судинно-нервовий пучок шиї.
- Біль в області пухлини.
- Нагноєння кісти підсилює больові відчуття.
- Якщо кіста розкривається самостійно з порожнину рота, симптоматика тимчасово вщухає, але залишається свищ.
- При кісті великих розмірів (більше 5 см) у хворого може змінитися тембр голосу, розвинутися хрипота.
- Розкрилася самостійно кіста схильна до рецидиву і супроводжується ускладненнями у вигляді флегмони.
Бічна кіста потребує ретельної диференціальної діагностики, її необхідно відокремити від таких патологій ЧЛО і шиї:
- Дермоїд шиї.
- Лімфангіома.
- Гемангіома.
- Лімфаденіт.
- Абсцес.
- Кістозна гігрома.
- Ліпома.
- Додаткова зобної заліза.
- Туберкульоз лімфовузлів шиї.
- Аневризма.
- Нейрофіброма.
- Лімфосаркома.
Бранхіогенная пухлина шиї лікується тільки радикальними оперативними методами, будь-які консервативні способи не можуть бути результативними і часто закінчуються рецидивами.
Вроджена кіста шиї
Вроджені кісти і фістули в ділянці шиї умовно діляться на два види - серединні і бічні, хоча існує і більш детальна класифікація, як правило, використовується в отоларингології і стоматології. Вроджена кіста шиї може розташовуватися в різних зонах, мати специфічне гістологічну будову, обумовлене ембріональним джерелом розвитку.
У 60-ті роки минулого століття за підсумками вивчення декількох сотень хворих з патологічними новоутвореннями шиї була складена така схема:
|
вид кісти |
джерело |
Поверхнева зона шиї |
Розташування на шиї (половина) |
глибина розташування |
|
серединна кіста |
ductus thyroglossus - щітоязичний проток |
Посередині, передня зона |
глибоке |
|
|
Бранхіогенная кіста |
arcus branchialis - зяброві дуги (зачатки) |
Збоку, ближче до передньої зоні |
Верху або ближче до середини збоку |
глибоке |
|
Тімофарінгеальная кіста |
Рудименти ductus thymo-pharyngeus - тімофарінгеального протоки |
Між 2 і 3 фасцією шиї |
Глибоко на судинно-нервовому пучку |
|
|
дермоїдна кіста |
Зачатки ембріональних тканин |
У будь-якій зоні |
Нижня половина |
поверхневе |
Вроджена кіста шиї діагностується відносно рідко і складає не більше 5% всіх пухлинних новоутворень ЩЛД (щелепно-лицевої ділянки). Вважається, що бічні, бранхіогенние кісти формуються рідше, ніж серединні, хоча достовірних статистичних даних на сьогоднішній день не існує. Це пов'язано з невеликою кількістю клінічно виявлених кіст в ранньому віці, з досить великим відсотком похибок в точній діагностиці цих патологій і в більшій мірі з тим, що кіста шиї в принципі маловивчених як специфічне захворювання.
Вроджені кісти і нориці шиї
Вроджені кісти і свищі в області шиї вважаються пороками ембріонального розвитку, які формуються в період від 3-ї до 5-го тижня вагітності.
Бічні, зяброві кісти і фістули розвиваються з частин зябрових дуг, рідше з третьої глоткової пазухи. Бранхіогенние пухлини найчастіше бувають односторонніми тобто, формуються з одного боку шиї. Локалізація бічних новоутворень типова - в зоні поверхні кивательной м'язи, за структурою вони еластичні, досить щільні, при пальпації не викликають больових відчуттів. Бічна кіста може бути діагностована в ранньому віці, але нерідкі випадки її виявлення в більш пізній період, в 3-5% кіста визначається у пацієнтів старше 20 років. Діагностика бічній пухлини відрізняється складністю в силу відсутності адресності, а часом і відсутність симптоматики. Єдиними чіткими критеріями можуть служити локалізація кісти і, зрозуміло, дані діагностичних заходів. Визначають бранхіогенную кісту за допомогою УЗД, фістулограмми, зондування, контрастною, що забарвлює пункції. Лікується бічна кіста тільки хірургічним шляхом, видаляється вся капсула і її вміст, аж до закінчення отвори свища в зоні мигдалин.
Серединні вроджені кісти і свищі також мають ембріональний походження, найчастіше вони обумовлені дисплазією глоткового кишені, незарощення щитовидної-мовний протоки. Локалізація серединної кісти визначена в самому їх назві - посередині шиї, рідше вони розташовуються в підщелепному трикутнику. Кіста може тривалий період зберігатися в латентному стані, не проявляючись клінічно. Якщо серединна кіста нагнаивается або збільшується, особливо при початковій стадіїзапалення, пацієнт може відчувати дискомфорт при прийомі їжі, переходить терпиму біль.
Серединні новоутворення на шиї лікуються також оперативним шляхом. Радикальне висічення кісти разом з капсулою і частиною під'язикової кістки гарантує відсутність рецидивів і успішний результат операції.
Кіста лимфоузла на шиї
Кіста лімфатичного шийного вузла не завжди відноситься до категорії вроджених новоутворень, хоча її часто виявляють відразу після народження дитини або в віці до 1,5 років. Етіологія кісти лимфоузла неуточнена і до сих пір є предметом вивчення з боку ЛОР-лікарів. У період ембріогенезу лімфатична системазазнає неодноразові зміни, вроджений етіологічний фактор, очевидно, обумовлений трансформацією лімфовузлів в овальні багатокамерні освіти через дисплазії ембріональних клітин. Лімфангіома - кіста лимфоузла на шиї по структурі специфічна, має дуже тонкими стінками капсули, яка вистелена зсередини клітинами ендотелію. Типова локалізація лімфангіоми - низ шиї збоку, при збільшенні кіста може поширитися на тканини обличчя, до дня порожнини рота, в переднє середостіння (у дорослих пацієнтів). За структурою кіста лимфоузла може бути такою:
- Кавернозна лімфангіома.
- Капілярно-кавернозна пухлина.
- Кістозна лімфангіома.
- Кістозно-кавернозна пухлина.
Кіста формується в глибоких шарах шиї, стискаючи трахею, у новонароджених малюків може спровокувати асфіксію.
Діагностика кісти лімфовузлів на шиї досить проста, на відміну від визначення інших видів вроджених кіст. Для уточнення діагнозу проводиться УЗД, обов'язкової вважається пункція.
Лікування такої патології потребує оперативного втручання. При загрозливою симптоматиці операцію проводять незалежно від віку, щоб уникнути асфіксії. При несложненном розвитку лімфангіоми хірургічні маніпуляції показані з 2-3 років.
У грудних дітей лікування полягає в пунктируванні і аспірації ексудату лімфангіоми, якщо кіста лимфоузла діагностується як багатокамерна, пункція не дасть результату, новоутворення потрібно сікти. Видалення кісти передбачає висічення невеликої кількості прилеглих тканин для нейтралізації тиску на дихальні шляхи. Надалі радикальна операція може бути проведена після поліпшення стану пацієнта в більш старшому віці.
Діагностика кісти шиї
Діагностика кістозних утворень в області шиї досі вважається важкою. Це обумовлено такими факторами:
- Надзвичайно мізерні відомості про патологію в цілому. Інформація існує в одиничних варіантах, погано систематизована і не має великої статистичної бази. У кращому випадку дослідники наводять приклади вивчення хвороб 30-40 осіб, що не може вважатися об'єктивною загальновизнаною інформацією.
- Діагностика кісти шиї утруднена в силу невивченості питання етіології захворювання. Існуючі версії і гіпотези про патогенез вроджених кіст шиї досі є предметом періодичних дискусій серед лікарів-практиків.
- Незважаючи на існуючу міжнародну класифікацію хвороб, МКБ-10, кіста шиї залишається недостатньо систематизованим і класифікованих за видами захворюванням.
- Клінічно виділяються лише дві загальних категоріїкіст - серединні і бічні, що явно не можна вважати єдиними видовими категоріями.
- Найбільш важкими в сенсі діагностування вважаються бічні, зяброві кісти, так як вони дуже схожі по клініці з іншими пухлинними патологіями шиї.
Диференціальна діагностика кісти шиї дуже важлива, так як саме вона визначає правильну і точну тактику хірургічного лікування. Однак, єдино можливий спосіб лікування можна вважати і утрудненням, і полегшенням, тому що будь-який вид кістозного освіти в ЧЛО, як правило, підлягає видаленню, незалежно від диференціації.
Діагностичні заходи передбачають використання таких методів:
- Візуальний огляд і пальпація шиї, включаючи лімфовузли.
- Фістулограмма.
- Пункція за показаннями, можлива пункція з використанням контрастної речовини.
В якості специфічних діагностичних критеріїв можуть використовуватися такі дані:
|
локалізація |
опис розташування |
|
бічна локалізація |
|
|
Кісти, спровоковані аномаліями зябрового апарату, бранхіогенние кісти |
Передня зона грудинно-ключично-соскоподібного м'яза, між гортанню аж до шиловидного відростка |
|
Середня зона: |
|
|
|
|
|
Вроджені кісти шиї слід диференціювати від таких захворювань:
- Туберкульоз лімфовузлів шиї.
- Лімфогранулематоз.
- Аневризма.
- Гемангіома.
- Лімфоми.
- Кіста щитовидної залози.
- Абсцес.
- Лімфаденіт.
- Струма мови.
Лікування кісти шиї
Якщо хворому ставлять діагноз - кіста шиї, особливо коли пацієнтом є дитина, відразу виникає питання - чи можна лікувати цю пухлину консервативним шляхом. Відповідь на таке питання однозначна - лікування кісти шиї може бути тільки хірургічним. Ні гомеопатія, ні пунктирование кісти, ні так звані народні методи, Ні компреси не дадуть результату, більш того вони чреваті серйозними ускладненнями. Навіть з огляду на досить рідкісне виявлення вроджених кіст в області шиї, не можна забувати про 2-3% ризику малігнізації подібних пухлин. Крім того, своєчасна операція на ранніх термінах, коли кісти ще не збільшилася, сприяє якнайшвидшому загоєнню рубця, який практично непомітний вже через 3-4 місяці.
Запалені або нагноившиеся кісти підлягають початкової протизапальної терапії (розтин гнійника), коли гострий період нейтралізований, проводиться операція.
Лікування кісти шиї вважається малою операцією, яку проводять в плановому порядку.
Серединну кісту слід видаляти якомога раніше для виключення ризику її інфікування гематогенним шляхом. Викорінення кісти проходить під місцевим наркозом, під час процедури пухлина січуть разом з протокою. Якщо при розтині тканин шиї виявляється свищ, його хід «фарбують» за допомогою введення метиленового синього для чіткої візуалізації. При незаращении ductus thyroglossus (щитовидної-мовний протоки) можливо його видалення аж до foramen caecum - сліпого отвору зика. Також січуть частина під'язикової кістки при її зрощування з кістозним свищом. Якщо операція проведена акуратно, і всі структурні частини кісти видалені повністю, рецидивирования не відзначається.
Бранхіогенние кісти також підлягають радикальної екстирпації. Кісту січуть разом з капсулою, можливо - разом з виявленою фістули. Ускладнені зяброві кісти можуть зажадати одночасної тонзилектомії. Лікування бічний кісти шиї більш складне, тому що її локалізація пов'язана з ризиком пошкодження множинних судин. Однак статистика не пред'являє будь-яких тривожних фактів про постопераційних ускладненнях. Це підтверджує практично стовідсоткову безпеку хірургічного лікування, крім того, воно в будь-якому випадку залишається єдиним загальноприйнятим методом, що допомагає позбутися від кісти шиї.
Видалення кісти на шиї
Вроджені кісти в області шиї підлягають радикальному видаленню незалежно від виду і місця розташування. Чим раніше відбудеться видалення кісти на шиї, тим менше ризик розвитку ускладнень у вигляді абсцесу, флегмони або злоякісної пухлини.
Серединна кіста шиї видаляється хірургічним шляхом. Операцію проводять дорослим і дітям, починаючи з 3-х річного віку. Малюкам також показано оперативне втручання за умови, що кіста нагнаивается і являє собою загрозу в сенсі порушення процесу дихання і загальної інтоксикації організму. У дорослих пацієнтів слід видаляти серединну кісту, якщо вона визначається як доброякісна кістозна пухлина розмірами більше 1 сантиметра. Кісту січуть повністю, включаючи капсулу, це забезпечує її тотальну нейтралізацію. Якщо в шиї залишаються тканини кісти, можливі неодноразові рецидиви. Обсяг хірургічного втручання обумовлений багатьма факторами - віком пацієнта, розмірами освіти, локалізацією кісти, її станом (проста, нагноившаяся). Якщо в пухлини накопичується гній, кісту спочатку розкривають, проводять дренаж і протизапальну терапію. Повне видалення кісти шиї можливо лише в стадії стихання запалення. Також серединна кіста може віддалятися разом з частиною під'язикової кістки, якщо вона містить кістозний або свищевой тяж.
Бічні кісти також оперуються, але їх лікування дещо складніше через специфіку анатомічної зв'язку розташування пухлини і прилеглими судинами, нервовими закінченнями, органами.
Аспірація кіст шиї, лікування їх антисептиками недоцільно, так як подібні пухлини схильні до частих рецидивів. Сучасна отоларингологія оснащена всіма новинками хірургічних методик, тому видалення пухлини часто проводиться амбулаторно з мінімальною травматизацією тканин шиї. Стаціонарне лікування показане лише дітям, хворим похилого віку або при ускладненій формі кіст. Прогноз лікування при ранній діагностиціі ретельно проведеної радикальної операції сприятливий. Вкрай рідко відзначається рецидивирование процесу, що може бути пояснено неточною діагностикою або невірно обраної технікою операції.
тератомахскладаються з структур, не властивих тій частині тіла, де розташовані подібні утворення.
Код за міжнародною класифікацією хвороб МКХ-10:
- D17.0
- D21.0
типи. Епідермоїдні кісти виникають частіше за інших тератом. Вони вистелені багатошаровим плоским епітелієм, додаткових структур, як правило, не містять. Дермоїдна кісти - порожнини, вкриті багатошаровим епітеліємі містять придатки шкіри (наприклад, волосся, залізисту тканину). Тератоідние кісти вистелені епітелієм і заповнені сироподобной масою. Голова і шия - рідкісна їх локалізація.
Тератоми на шиї зазвичай діагностують відразу після народження, рідко - після першого року життя. Характеристика .. Розмір освіти - зазвичай 5-12 см в найбільшому вимірі, вміст полужидкое, іноді щільне .. У дітей з шийними дермоід звичайні стридорозне дихання, задуха і ціаноз внаслідок здавлення або зміщення трахеї. Можлива дисфагія .. У деяких дітей симптомів при народженні немає, але вони виникають через кілька тижнів або місяців. Лікування - видалення тератом в ранньому дитинстві.
Малігнізованих тератоми на шиї рідкісні, частіше виникають у дорослих. Прогноз вкрай несприятливий.
СУДИННІ ПУХЛИНИ
гемангіома- найбільш поширена пухлина голови і шиї у дітей. Дівчатка страждають частіше хлопчиків. Поразка зазвичай одиничне.
. типи гемангіом.. Капілярні гемангіоми ... Рідко виникають у дорослих ... Можуть з'являтися раптово і досягати великих розмірів, після чого нерідко регресують .. Кавернозні гемангіоми більш постійні в розмірах. Спонтанний регрес частіше зазнають гемангіоми, виявлені при народженні, ніж виникли пізніше .. Артеріовенозні гемангіоми виникають виключно у дорослих, вибірково вражають губи і шкіру області рота .. Інвазивні гемангіоми розташовані в глибоких підшкірних тканинах, фасциальних прошарках і м'язах ... Виглядають як інфільтрати на шиї, частіше виникають у дітей ... Мають тенденцію до рецидиву після видалення, але не метастазують ... частіше вражають жувальну і трапецієподібну м'язи ... Внутрішньом'язові гемангіоми зазвичай виявляють у юнацькому віці. При пальпації вони рухомі і щільні. Як правило, над ними немає шуму і вібрації. Часто виникає больовий синдром внаслідок здавлення прилеглих структур .. Під'язикові гемангіоми зазвичай відносять до капілярного типу. Можуть зумовити виникнення стридорозне дихання відразу при народженні або незабаром після нього. Часто спаяні з шкірою.
. Лікування .. Вроджені гемангіоми шкіри. При відсутності швидкого зростання показана вичікувальна тактика ... Коли дитина досягає шкільного віку, можливе видалення утворень, що викликають косметичні дефекти ... При лікуванні шкірних поразок обнадійливі результати дає лазерна терапія, кріодеструкція .. Під'язикові поразки. Призначають ГК, рідше виробляють висічення лазером або трахеостомию .. При поширених ураженнях необхідна операція. Чудові результати дає суперселектівная емболізація живлять гемангиому судин і подальша терапія надвисокочастотні струмами.
Кісти - гігроми поводяться як пухлини. Їх виявляють у більшості випадків на шиї, частіше при народженні або незабаром після нього.
. Анатомія.Улюблена локалізація - для лопатки - трапецієподібний трикутник шиї .. Зверху вони можуть досягати щоки або привушної області, а знизу - середостіння або пахвовій області .. Можливо поширення великих утворень за грудино - ключично - соскоподібного м'язом на передній відділ шиї (аж до поширення на протилежну сторону ) .. Можливо залучення дна ротової порожнини і кореня язика.
. клінічна картина.. Складнощі при грудному вигодовуванні .. Деформації особи або шиї .. Порушення дихання .. Ознаки здавлення плечового сплетення: біль і гіперестезія .. Іноді відбувається раптове збільшення розміру кісти при спонтанному крововиливі в неї.
. характеристика.. Гігрома можуть прогресувати, залишатися незмінними або регресувати .. Малі ураження бувають однокамерними і щільними .. Великі пухлини зазвичай багатокамерні, рухомі, їх можна здавити .. Стінки кіст напружені. Оскільки камери мають тенденцію до об'єднання, розрив стінки однієї з них призводить до часткового коллабірованіе інших.
. лікування- хірургічне .. Часто виникають рецидиви, оскільки кісти здатні вростати в прилеглі тканини, що робить неможливим їх повне видалення .. Чим більше виражений лімфангіоматозний компонент гігроми, тим більша ймовірність рецидиву.
МКБ-10. D17.0 Доброякісне новоутворення жирової тканини шкіри і підшкірної клітковини голови, обличчя та шиї. D21.0 Доброякісне новоутворення сполучної та інших м'яких тканин голови, обличчя та шиї. D18 Гемангіома і лімфангіома будь-якої локалізації. D21.0 Доброякісне новоутворення сполучної та інших м'яких тканин голови, обличчя та шиї.
Серединна кіста шиї - рідко діагностуються, вроджена аномалія розвитку. Характеризується появою в області шиї новоутворення з рідким вмістом. Розрізняють бічну і серединну патологію шийки. Бічні форми розпізнаються відразу після народження дитини, в той час як серединні можуть проявлятися в міру його зростання. Найчастіше від освіти можна позбутися оперативним шляхом, який здійснюється у дорослих і у дітей.
Серединна кіста шиї - пухлиноподібне утворення, що формується на ранній стадії (з 3 по 6 тиждень) ембріонального розвитку. Іноді відстежується взаємозв'язок з вродженим свищемо шиї. Бувають випадки, коли свищ утворюється як результат нагноєння кісти.
За статистикою, у одного з 10 пацієнтів серединна бічна кіста спостерігається одночасно з свищемо шиї. У половині випадків відбувається нагноєння освіти, свищ розвивається в результаті самостійного розкриття гнійника через шкірний покрив.
Код за МКХ-10 (Міжнародна класифікація хвороб) серединна кіста шиї зі свищемо отримала Q18.4.
Етіологія
В наші дні вчені не дійшли спільної думки щодо такого роду патології. Відштовхуючись від статистики, випадки виникнення серединної кісти складають менше 3% від усіх випадків шийних новоутворень.
Теорія походження аномального явища виявляє в якості причини появи кісти несвоєчасно заращением щитовидної-мовний протоки.
Однак є інша теорія, яка концентрує увагу на тому, що пухлиноподібні новоутворення виникають з епітеліальних клітин ротової порожнини, при цьому щитовидної-мовний протока змінюється тяжем. Обидві теорії не підтверджені і потребують подальших дослідженнях.
Спровокувати інфікування освіти з наступним гнійним процесом може:
- ослаблена імунна система;
- прогресування бактеріальних і вірусних захворювань;
- прийом певної групи лікарських препаратів.
Також вважається, що наявність захворювань у дитини в області стоматології може послужити попаданням інфекції в кісту.
симптоматика
Дана патологія характеризується безсимптомним перебігом. Серединна кіста шиї у дитини має уповільнений зростання, тому відразу ж після народження не завжди вдається її знайти.
Стресові ситуації можуть виступати провокатором активного росту пухлини. Спостерігаються зовнішні зміни в області шиї, так як з'являється невеликий підшкірний шар, який легко пальпується.
У дитини може відзначатися наявність таких симптомів, як:
- дискомфортний стан під час ковтання;
- дискомфорт під час розмови;
- дефекти мови.
Після нагноєння захворювання симптоматика наступна:
- почервоніння шкірного покриву навколо освіти;
- набряклість;
- хворобливість новоутворення;
- збільшення освіти в розмірах.
Після закінчення певного періоду часу, на місці локалізації кісти утворюється невеликий отвір, через яке виходить накопичився гній. Шкірний покрив в області поразки запалюється, відзначається поява ран і тріщин. Через це потрапляння інфекції в область шиї не має додаткових труднощів.
діагностика
Для того щоб правильно встановити діагноз, лікарю необхідно:
- провести огляд хворого;
- дізнатися про наявність хронічних захворювань, вивчити історію хвороби;
- прояснити клінічну картину пацієнта.
В якості додаткових діагностичних методів часто застосовують інструментальні:
- ультразвукове дослідження шиї і лімфатичних вузлів;
- рентгенографія;
- фістулографія, яка відбувається шляхом зондування з введення контрастної речовини;
- Комп'ютерна томографія;
- пункція.
Диференціальну діагностику необхідно проводити з:
- вродженої дермоидной кістою шиї;
- атеромою;
- лимфаденитом;
- аденофлегмона;
- Струм мови.
Лікар може зіткнутися з низкою труднощів під час діагностики, так як захворювання не вивчено до кінця. Від правильно поставленого діагнозу залежить максимально ефективний метод лікування новоутворення.
лікування
Хірургічне видалення серединної кісти шиї є єдиним ефективним методомборотьби з освітою. Операції можуть проводитися як у дорослих, так і у дітей.
Грудничкам операції проводяться тільки в тому випадку, коли кіста загрожує життю дитини, тобто:
- має дуже великі розміри;
- здавлює трахею;
- відбувається гнійний запальний процес;
- існує ризик інтоксикації організму.
Кістектомія здійснюється під внутрішньовенним або ендотрахеальний наркозом. Вона гарантує повне відновлення без появи рецидивів.
Хірургічне втручання проходить наступним чином:
- вогнище ураження знеболюють за допомогою місцевої анестезії;
- після застосування анестезії проводиться надріз зони розташування пухлини;
- січуть капсула кісти, її стінки, вміст вилучається;
- якщо виявлено додатково свищ, проводиться резекція ділянки під'язикової кістки;
- розріз зшивається косметичним швом.
Медики здійснюють розрізи паралельно природним складкам шиї, тому шрами після проведення оперативного втручання непомітні. Тривалість процедури - від півгодини до півтори години, в залежності від складності перебігу процесу.
Якщо хірург висік кісту не повністю, залишивши її частина через неуважність, можлива поява рецидивів новоутворення, тому треба серйозно підходити до вибору фахівця для проведення такої операції.
Прогноз, як правило, сприятливий, при своєчасній діагностиці та лікуванні. Зустрічаються випадки трансформації клітин кісти в злоякісні, однак, вони спостерігаються вкрай рідко, в 1 випадку на 1500 захворювань.
Серединна кіста шиї у дитини
Незважаючи на те, що за статистикою серединна кіста на шиї у дитини відзначається вкрай рідко - всього 1 випадок на 3000-3500 новонароджених малюків, це захворювання залишається однією з серйозних вроджених патологій, які потребують диференціальної діагностики і неминучого оперативного лікування.
Симптоматика серединної кісти у дитини рідко проявляється в перші роки життя, частіше пухлина діагностують в період інтенсивного росту - у віці від 4-х до 7-8 років і пізніше, в пубертатний період.
Етіологія серединних кіст імовірно обумовлена неповним зрощенням тіреоглоссального протоки і тісним зв'язком з під'язикової кісткою.
Як правило, в початковому періоді розвитку серединна кіста на шиї у дитини діагностується при випадкових оглядах, коли уважний лікар ретельно пальпує лімфатичні вузлиі шию. Пальпація проходить безболісно, кіста промацується як щільне, чітко окреслений округле утворення невеликого розміру.
Клінічна картина, яка більш яскраво показує ознаки тіреоглоссальной кісти, може бути пов'язана із запальним, інфекційним процесом в організмі, кіста при цьому збільшується, може нагноюватися. Такий розвиток проявляється видимими симптомами - збільшення ділянки шиї посередині, субфебрильна температура тіла, минущі болі в цьому місці, труднощі з ковтанням їжі, навіть рідкої консистенції, захриплість.
Нагноюватися кіста по клініці дуже схожа на абсцеси, особливо, якщо вона розкривається і випускає гнійний вміст. Однак, на відміну від класичного абсцесу, серединна кіста не здатна до розсмоктування і загоєнню. У будь-якому випадку, пухлина вимагає ретельної диференціальної діагностики, коли її відділяють від схожих по симптоматиці атероми, кісти подподбродочной зони, дермоіда, лімфаденіту.
Тіреоглоссальная кіста у дитини лікується хірургічним шляхом, так само як і кіста у дорослого пацієнта. Кістектомія проводиться під місцевим наркозом, повністю видаляється капсула і вміст пухлини, можлива резекція і окремої частини під'язикової кістки. Якщо кіста нагнаивается, спочатку її дренують, знімають запальну симптоматику, а операцію проводять тільки в стані ремісії. Хірургічне лікування серединної кісти у дітей показано з 5-річного віку, але часом такі операції проводяться і в більш ранньому періоді, коли патологічне утворення заважає процесу дихання, прийому їжі і при кістах розмірами більше 3-5 сантиметрів.
Серединна кіста шиї у дорослих
У дорослих пацієнтів серед вроджених патологій шийки частіше діагностуються бічні кісти, однак і тіреоглоссальние пухлини представляють певну загрозу в сенсі ризику малігнізації. Відсоток трансформації кістозного процесу і злоякісний дуже малий, проте, несвоєчасна діагностика, лікування можуть нести в собі ризик розвитку флегмони шиї і навіть рак.
Серединна кіста шиї у дорослих розвивається без клінічних прояви дуже довго, її латентний стан може тривати десятки років. Провокують збільшення кісти травматичні фактори - удари, удари, а також запалення, пов'язані з ЛОР-органами. Кіста збільшується в розмірі за рахунок скупчення запального ексудату, нерідко і гною. Першим помітним клінічною ознакою вважається припухлість в серединній зоні шиї, потім з'являються больові відчуття, труднощі при ковтанні їжі або рідини, рідше - зміни тембру голосу, задишка, порушення дикції. Серйозним ускладненням серединної кісти шиї вважається здавлювання трахеї і переродження клітин пухлини в атипові, злоякісні.
Тіреоглоссальная кіста лікується виключно хірургічним шляхом, пунктирование, консервативні методи нерезультативним і навіть затягують процес, провокуючи різні загострення. Чим раніше буде проведена операція з видалення кісти, тим швидше настає одужання. Прогноз лікування серединної кісти у дорослих хворих в основному сприятливий за умови своєчасного виявлення пухлини і її радикального видалення.
Кіста шиї: основні симптоми
Бічна кіста являє собою порожнину з еластичною оболонкою і гладкими стінками, що знаходиться між борознами зябрового типу. Аномальне розвиток плоду призводить до того, що зяброві щілини не зникають, а на місці їх формується пухлина на четвертій - сьомому тижні віку ембріона. Пухлина розташовується трохи попереду кивательной м'язи, локалізуючись поруч з яремної веною на пучку судин і нервів. Освіта рухомо, і при натисканні не викликає сильних хворобливих відчуттів. Зустрічається бічна форма пухлини частіше серединної.
Про серединної кісті відомо, що вона є наслідком переміщення зачатка щитовидної залози вперед на поверхню шиї. Супроводжується утворенням вродженим свищом. На передній поверхні шиї по середній лінії розташовується новоутворення, всередині капсули якого знаходиться рідина або тістоподібної маса. Так як пухлина з'єднана з під'язикової кісткою, то при ковтанні капсула зміщується.
Особливістю доброякісних утворень є висока ймовірність їх нагноєння. Тоді виникають і болючість, набряклість тканин. При спорожнення гнійника на їх місці відбувається формування свищів.
Виникнення серединної кісти шиї у дорослих пов'язано з травмами і захворюваннями інфекційного характеру.
Велику небезпеку таїть в собі вроджене новоутворення у дітей. Великий діаметр пухлини не дає дитині ковтати, віджимає дихальні шляхи. Якщо пухлина з'явилася у ембріона і досягла гігантських розмірів, то вона може привести до загибелі плоду.
Етіологія
Коли при народженні у дитини виявлено кіста на шиї в серединній частині, то ясно, що вона виникла через аномального розвитку зябрової щілини і дуг у плода. Чому відбувається відхилення не встановлено, але провокуючими факторами вважають:
- системні та хронічне захворюванняматері;
- вживання жінкою в період вагітності спиртних напоїв, куріння;
- нервове перенапруження майбутньої мами;
- прийом на ранніх термінах вагітності антибіотиків, глюкокортикостероїдів, знеболюючих препаратів.
Не останню роль відіграє генетичний фактор. Схильність організму батьків та інших близьких родичів до утворення доброякісних пухлин призводить до того, що у новонародженого вона може також розвинутися.
Кіста шиї у дорослих з'являється в результаті травм. Вона виникає як наслідок лімфаденіту, інфекційних захворювань. Пов'язано освіту зі щитовидною залозоюі розташовується в області гормонального органу або під язиком.
Можна зробити висновок, що найчастіше кіста на шиї викликана відхиленнями у внутрішньоутробному розвитку.

Класифікація
Виділяють два основних види новоутворення: бранхіогенную кісту шиї, або бічну, і тіреоглоссальную, по-іншому, серединну.
Бічні кісти бувають з однією камерою і декількома.
Відрізняються новоутворення і за своєю структурою. Про зябрової кісті відомо, що її тканини складаються з епітеліальних клітин, властивих кишенях зябер. Такий тип пухлини знаходиться під язиком. Дермоїдна кіста може лежати на поверхні, не прикріплений до глотки. Порожнина наповнена клітинами сальних і потових залоз, фолікул волосся.
Класифікація кісти шиї складена і в залежності від характеру освіти, місці його розташування. розрізняють:
- м'яку гігро, що розташовується в нижній частині шиї;
- венозну генг;
- первинну лімфому, схожу на групу спаяних між собою вузликів щільної структури;
- нейрофіброму діаметром від одного до чотирьох сантиметрів;
- щитовидної-язичкові, що знаходиться в області гортані;
- пухлина, що складається з жирових клітин.
Всі типи розростань небезпечні, при нагноєнні стануть причиною інтоксикації організму.

симптоматика
Визначити наявність новоутворень не можна, особливо при їх діаметрі в один сантиметр. Іноді ознаки з'являються після нагноєння кісти. Тоді симптоматика більш виражена, хоча прояви не завжди вказують на той чи інший тип доброякісної пухлини. Симптоми у вигляді:
- набряклості зони шиї;
- болю під час ковтання;
- рухливості кісти;
- деформації гортані.
Вказують на шийна кістообразних освіту. У міру розвитку запального процесу починається загальна інтоксикація організму. Визначають її за блювоті, нудоті, слабкості і млявості. Гнійнийексудат, що накопичився в порожнині, призведе до почервоніння сусідніх тканин, хворобливості освіти. Проривається гній через зовнішні ходи, утворюючи свищі. Можливе попадання гнійних виділень усередину, що призводить до серйозних ускладнень.
Небезпека для життя представляють абсцеси, флегмони, сепсису. Інфікування всього організму може стати результатом новоутворення на шиї. Навіть вихід гнійного ексудату назовні не вважається одужанням. Свищі незагойні, а рідина знову заповнює порожнини. Наявність свищів на шиї однозначно говорить про кістообразних доброякісної пухлини.
діагностика
Визначити бічну кісту простіше, ніж серединну. Діагноз встановлюється після зовнішнього огляду, вивчення анамнезу. Підтвердити захворювання можна пункцией рідини з порожнини і її вивчення. Додатково застосовують методи дослідження: УЗД, зондування, фістулографія.
При ультразвуковому дослідженні можна віддиференціювати серединні пухлини від кістозних форм лімфангіом. На УЗД визначають освіти як об'ємні однокамерні порожнини з чіткими контурами, заповнені рідиною.
Визначити кордону свища можна введенням зонда. Це допоможе провести операцію, висікаючи все фістули, виявлені за допомогою зондування.

За допомогою рентгена, застосовуючи контрастні речовини, досліджують Свищева ходи, або фістули. Спочатку прибирають ексудат з ходів, заповнюючи їх щільно контрастними речовинами. Після заклеювання отворів проводять рентгенографію. На закінчення діагностичного дослідження промивають свищі фізіологічним розчином.
Серединну кісту визначають також пункцией, отримуючи тягучу рідину з клітинами епітелію і елементами лімфи. За дослідженням вмісту кісти роблять висновок про причини захворювання, стадії його розвитку.
Метою діагностики є і диференціація захворювання, щоб точно визначити, що це кіста шиї, а не інші схожі утворення, що мають відмінну природу зародження і лікування. Найчастіше відрізняють бічну кісту від лімфаденіту, аденофлегмони, серединну - аденоми щитовидної залози.
лікування
Терапія патологічних утворень проходить тільки хірургічним шляхом. Сучасними методами видаляють кісту швидко, без ускладнень. Перешкодою для оперативного втручання може бути вік дитини і невеликий, менше одного сантиметра, діаметр пухлини, тоді операція проводиться пізніше. Серединна кіста шиї видаляється шляхом:
- перев'язки свища;
- висічення тканин освіти;
- видалення частини під'язикової кістки;
- накладення швів.
Якщо поруч з пухлиною утворюється свищ, то він теж січуть разом з усіма ходами. Визначають фістули по спеціальній забарвленням, яка проводиться заздалегідь. Якщо хоча б один хід свища не буде видалений, то патологічний процес відновиться.

Хірургічне лікування бічний кісти шиї провести складніше, так як пухлина розташовується поруч з венами і нервовими сплетеннями, між ходами сонної артерії.
Хірург робить надріз з зовнішньої сторонишиї або через рот. Проводять операцію під наркозом.
Протипоказанням до оперативного иссечению доброякісного освіти є інфікування порожнини, що супроводжується гострим запаленням. У цьому випадку проводять розтин капсули з її дренуванням. Після того як ліквідують запалення, через два місяці видаляють новоутворення. Обходяться без операції, коли область кісти визначається наявністю рубців.
Традиційні методи лікування застосовують тільки після видалення кістообразних пухлини, вони складаються з запальної терапії. призначають і антибактеріальні препарати, Щоб виключити приєднання інфекції.
Після лікування пацієнт швидко відновлюється. Рекомендують в цей період звернути увагу на харчування, виключивши з меню гострі, солоні страви, грубу їжу. Краще перший тиждень після операції з видалення кісти зупинити вибір на кашах, супах-пюре. Виключно вживають страви та напої в теплому вигляді.
Прогноз лікування новоутворення на шиї сприятливий. При правильно проведеної операції ризик повернення патології дорівнює нулю.

Кіста шиї - порожнисте пухлиноподібнеосвіта, що розташоване по передній або бічній поверхні шиї. Формується при порушеннях на ранніх стадіях ембріонального розвитку. У деяких випадках поєднується з вродженим свищом шиї. Іноді свищ утворюється вже в дитячому або навіть дорослому віці в результаті нагноєння кісти. Можливо переродження кісти шиї в злоякісну пухлину. Лікування тільки хірургічне.
Бічні кісти шиї зазвичай виявляються при народженні дитини, серединні виявляються у віці 4-7 або 10-14 років, іноді протікають безсимптомно. У одного з 9-10 хворих бічна кіста спостерігається в поєднанні з вродженим свищом шиї. Приблизно в 50% випадків кісти нагноюються, а свищ формується в результаті спорожнення гнійника через шкіру.
Бічні кісти шиї.
Бічні кісти шиї зустрічаються частіше серединних (приблизно в 60% випадків). Вони розташовуються на передньо-бічній поверхні шиї, в її верхній або середньої третини, наперед від кивательной м'язи і локалізуються прямо на судинно-нервовому пучку, поруч з внутрішньої яремної веною. Бувають як багатокамерними, так і однокамерними. Бічні кісти шиї великого розміру можуть здавлювати судини, нерви і розташовані поруч органи.При відсутності нагноєння або здавлення судинно-нервового пучка скарг немає. В ході огляду виявляється округле або овальне пухлиноподібнеосвіта, особливо помітне при повороті голови пацієнта в протилежну сторону. Пальпація безболісна. Кіста має еластичну консистенцію, рухома, що не спаяна з шкірою, шкірні покриви над нею не змінені. Як правило, визначається флуктуація, яка свідчить про наявність рідини в порожнині кісти. При пункції в порожнині освіти виявляється каламутна рідина брудно-білого кольору.
При нагноєнні кіста шиї збільшується в розмірі, стає болючою. Шкіра над нею червоніє, виявляється локальний набряк. В подальшому формується свищ. При розтині на шкіру гирлі свища розташовується в області переднього краю кивательной м'язи. При розтині на слизову порожнини рота гирло знаходиться в області верхнього полюса піднебінної мигдалини. Отвір може бути як точковим, так і широким. Шкіра навколо гирла нерідко покривається корками. Спостерігається мацерація шкірних покривів і гіперпігментація.
Діагноз бічний кісти шиї виставляється на підставі анамнезу і клінічної картини захворювання. Для підтвердження діагнозу виконують пункцію з наступним цитологічним дослідженням отриманої рідини. Можуть використовуватися такі додаткові методи дослідження, як УЗД, зондування і фістулографія з рентгенконтрастний речовиною.
При неінфікованих кісті шиї проводиться диференціальна діагностиказ лімфогранулематозом івнеорганние пухлинами шиї (ліпома, невринома). Нагноівшіеся кісту диференціюють від аденофлегмони і лімфаденіту.
Серединні кісти шиї.
Серединні кісти в травматології складають близько 40% від всіх кіст шиї і розташовуються на передній поверхні шиї, по середній лінії. При огляді виявляється щільне, безболісне, чітко відмежоване освіту еластичноїконсистенції діаметром до 2 см, що не спаяні з шкірою. Кіста незначно рухлива, спаяна з тілом під'язикової кістки, зміщується при ковтанні. У ряді випадків пухлиноподібнеосвіта розташовується в корені мови. При цьому мова підводиться, можливі порушення мови і ковтання.Серединні кісти нагноюються частіше бічних - приблизно в 60% випадків. При інфікуванні освіту збільшується в розмірі, стає болючим. Навколишні тканини набрякають, шкіра червоніє. При розтині гнійника утворюється свищ з гирлом, розташованим на передній поверхні шиї, між щитовидним хрящем і під'язикової кісткою. Якщо свищ відкривається в ротову порожнину, його гирлі розташовується на передній поверхні язика, на кордоні між його коренем і тілом.
Діагноз серединної кісти виставляється на підставі анамнезу і клінічних даних. В якості методів інструментальної діагностики використовується УЗД і пункція кісти з наступним цитологічним дослідженням. При пункції отримують тягучу каламутну рідину жовтуватого кольору, що містить лімфоїдні елементи і клітини багатошарового плоского епітелію. Для дослідження Свищева ходів застосовується фістулографія і зондування.
Серединну кісту шиї диференціюють від струми мови, дермоїдна кісти, лімфаденіту, специфічних запальних процесів і аденоми аномально розташованої щитовидної залози.
Бічні кісти є наслідком вродженої патології розвитку плода, тоді як серединна кіста шиї у дитини діагностується у віці від 4 до 7 років, досить часто може протікати безсимптомно. У половині випадків новоутворення нагнаивается, що призводить до спорожнення гнійника і формування свища.
причини хвороби
Класифікація хвороби
- бічна або бранхіогенная;
Локалізація кіст і нориць шиї
- венозна гемангіома;
- жирові пухлини.
симптоми хвороби
- слабкість, млявість;
- підвищена температура тіла;
- слабкість, запаморочення;
Симптоми кісти шиї
діагностика
- аналіз крові на онкомаркери;
- УЗД шиї;
- фістулографія;
- КТ при необхідності.
лікування хвороби
профілактика
Інші вроджені вади розвитку [пороки розвитку] обличчя і шиї (Q18)
виключені:
- ущелина губи і неба (Q35-Q37)
- стану, класифіковані в рубриках Q67.0-Q67.4
- вроджені аномалії виличні і лицьових кісток (Q75.-)
- Циклопія (Q87.0)
- зуболіцевие аномалії (включаючи аномалії прикусу) (K07.-)
- вроджені синдроми ураження особи (Q87.0)
- зберігся щитовидної-мовний протока (Q89.2)
- вушної раковини вроджена
- шийно-вушна
Предкозелковие пазуха і кіста
Аномалія розвитку зябрової щілини БДУ
Гіпертрофія губи вроджена
медійна:
- кіста обличчя і шиї
- фістула обличчя і шиї
- пазуха обличчя і шиї
Вроджена аномалія обличчя і шиї БДУ
У Росії Міжнародна класифікація хвороб 10-го перегляду (МКБ-10) прийнята як єдиний нормативний документ для обліку захворюваності, причин звернень населення до медичних установ усіх відомств, причин смерті.
МКБ-10 впроваджена в практику охорони здоров'я на всій території РФ в 1999 році наказом МОЗ України від 27.05.97г. №170
Вихід у світ нового перегляду (МКБ-11) планується ВООЗ в 2017 2018 році.
Із змінами і доповненнями ВООЗ рр.
Обробка і переклад змін © mkb-10.com
Кіста шиї - основні різновиди та лікування
Кіста шиї є доброякісне новоутворення, порожнину якого заповнена рідиною, волосяними фолікулами, сполучною тканиною. Відповідно до міжнародної класифікації МКБ-10 серединна кіста шиї входить в блок Q10-Q18. У більшості випадків вона локалізується з спереду або збоку (бічні діагностуються в 60% випадків), рідше - на шиї ззаду в зоні хребта. Патологія рідко супроводжується дискомфортними відчуттями, больовий синдром відсутній, кіста не впливає на звичайний спосіб життя, з нею можна дожити без проблем до старості. Іноді існує загроза перетворення такої пухлини в злоякісну, в таких випадках потрібне термінове видалення.
Патологія діагностується досить рідко, зустрічається в 2-5% від усіх пухлин щелепно-лицевої зони і шийного відділу.
механізм розвитку
Кіста на м'яких тканинах формується внаслідок патологічних процесів, що відбуваються на етапі ембріонального розвитку, найчастіше новоутворення діагностується протягом першого року після народження малюка. При локалізації спереду вроджена кіста протягом довгого часу може залишатися непомітною і виявляється в підлітковому віці.
Найчастіше кіста не представляє небезпеки, але деякі різновиди, кістозна гігрома зокрема, стає причиною внутрішньоутробної смерті дитини.
Класифікація
Існує кілька груп класифікацій по структурі пухлини і місця локалізації (спереду, збоку, ззаду).
Різновиди за характером освіти:
- бранхіогенная кіста (жаберная) - формується внаслідок патологій розвитку ембріона, в ході її розростання незаростаючі зяброві кишені наповнюються рідиною;
- дермоїдна кіста шиї - заповнена клітинами сальних і потових залоз, сполучною тканиною;
- лімфогенна - виникає в результаті дисфункцій розвитку лімфи, заповнена серозною рідиною;
- кістозна - поширена серед дітей, в 90% випадків потрібно хірургічної втручання;
- епідермальна - утворюється внаслідок закупорювання сальних залоз епідермальними клітинами, виникає близько хребта на лінії росту волосся.
- серединна кіста розвивається в результаті травм, інфекцій, захворювань крові і лімфи, в 50% випадків патологія супроводжується нагноєнням, формуванням свищів, які відкриваються в ротову порожнину або назовні; через свищі виходить гнійна рідина, її проникнення в організм може стати причиною сильної інтоксикації.
симптоми
Новоутворення менше 1 см візуально непомітні, встановити її наявність може тільки професійний лікар.
Симптоматика дещо відрізняється в залежності від типу новоутворення, при огляді вона визначається як еластична пухлина, безболісна при натисканні. При бічній кісті ознаки можна переплутати з іншими патологіями шийного відділу, найчастіше доброякісне новоутворення проявляється після механічного пошкодження або бактеріальне / вірусного зараження.
В результаті виникають такі симптоми:
- набряклість тканин, біль при ковтанні;
- рухливість новоутворення;
- запалення лімфовузлів;
- деформація гортані;
- абсцес - після наповнення гноєм і запалення розвивається абсцес або сепсис, що призводить до зараження крові, запалення тканин, некрозу і інфікування всього організму.
діагностика
Симптоматика часто буває прихованою, виявити захворювання допомагає тільки плановий медичний огляд. При діагностуванні доброякісної опухли проводиться перевірка капсули на карциноми, їх наявність вважається небезпечним ускладненнямхвороби.
лікування
Єдиним способом лікування кісти вважається хірургічне видалення, медикаментозна терапія неефективна. У дітей операція проводиться після досягнення трирічного віку - у дорослих після виявлення патологічної симптоматики. Метод видалення вибирається після ретельного вивчення новоутворення, встановлення його різновиди, розмірів та інших індивідуальних особливостей. Тривалість операції не перевищує години, для її проведення є обов'язковим загальний наркоз. Втручання вимагає професіоналізму і уваги, неповне видалення загрожує рецидивом, операція проводиться в амбулаторних умовах, необхідність в госпіталізації відсутня.
Кістозні утворення відрізняються чутливістю до будь-яких теплових процедур, тому самолікування в даному випадку строго протипоказано, компреси і примочки можуть завдати організму шкоди.
Показання до операції:
- перевищення розмірів пухлини 1 см;
- больові відчуття;
- труднощі при ковтанні і проголошенні фраз.
Особливості проведення операції:
- Важливу роль відіграє операбельність, при серйозних захворюваннях і літньому віці операція протипоказана. Замість цього проводиться видалення вмісту новоутворення, після чого порожнину очищається антисептичними засобами.
- Загострення запального процесу - розкривається порожнину, проводиться дренаж, видаляється гній, операція проводиться через 2-3 тижні протизапальної терапії, допускається повторне промивання капсули. Іноді необхідність в оперативному втручанні відсутня, оскільки порожнину зарубцьовується сама по собі.
- Видалення дрібних кіст може проводитися через ротову порожнину, такий метод дозволяє уникнути утворення швів.
- Великі пухлини видаляються через шкірні розрізи, особлива обережність потрібна при усуненні бічних новоутворень, так як вони зачіпають нерви.
- Серединна кіста з'єднується з під'язикової кісткою, тому пухлина видаляється разом з її частиною.
- Операція ускладнюється наявністю свищів, виявити всі тонкі виходи яких допомагає контрастну речовину. При бічній локалізації кіста ситуація обтяжується наявністю великим кровоносних судин.
Після проведення операції лікар прописує антибіотикотерапію і прийом протизапальних засобів, в якості додаткового лікування показана фізіотерапія. Зняття швів проводиться через тиждень після проведення операції.
Ймовірність рецидиву підвищується при діагностованому лимфадените, уникнути повторного утворення кісти допоможе курс спеціальних полоскань, з раціону повинні бути виключені гострі і грубі страви.
профілактика
Кіста шиї є вродженим захворюванням, тому заходи профілактики часто відсутні, запобігти нагноєння допоможе проходження регулярних профілактичних оглядів. Досвідчений лікар діагностує кісту на ранній стадії розвитку, після чого проводиться операція.
прогноз
Оскільки єдиним методом лікування є оперативне втручання, існує ризик ускладнень. У 95% випадків втручання закінчується успішно, прогноз залежить від відновного періоду, небезпеку можуть представляти виявлені під час операції злоякісні вогнища.
висновок
Кіста шиї - вроджене захворювання, яке зустрічається досить рідко, найчастіше діагностується в дитячому віці. Пухлина помітна візуально, симптоматика виражена при механічному пошкодженні або бактеріальному, вірусному інфікуванні. Основним методом лікування вважається хірургічне втручання, вибір методу видалення залежить від типу і особливостей пухлини. Після операції призначається медикаментозне лікування, Прогноз найчастіше позитивний.
Вроджені вади розвитку обличчя та шиї
РЦРЗ (Республіканський центр розвитку охорони здоров'я МОЗ РК)
Версія: Архів - Клінічні протоколи МОЗ РК (Наказ №239)
Загальна інформація
Короткий опис
Системні порушення в межах першої і другої зябрових дуг в період ембріонального розвитку дитини. Загальна для всіх синдромів - дисплазія і (або) недорозвинення тканин і органів особи, що несе за собою функціональні та естетичні порушення.
Протокол "Вроджені вади розвитку обличчя та шиї"
Q 18.1 - вроджена преурікулярная кіста і свищ
Q 18.4 - макростомія
Q 18.5 - мікростомія
Q 18.6 - макрохейліт
Q 18.7 - маікрохейлія
Q18.8 - інші уточнені пороки розвитку обличчя та шиї
Q 38.2 - макроглоссия
Q 38.3 - інші вроджені анамаліях мови
Q 16.0-Q16.1 - вроджена аномалія і атрезія слухового проходу
Q 17.0 - додаткова вушна раковина
Q 17.1-Q 17.3 - макроотія, мікроотія і інші аномалії вуха
Q 17.5 - виступаюшіе вуха
Класифікація
Класифікація вроджених вад обличчя і шиї (ВООЗ, 1975)
Вроджені вади розвитку обличчя:
Ущелини верхньої губи;
Наскрізні ущелини верхньої губи та піднебіння;
Косі ущелини особи (колобома);
Поперечні ущелини особи (макростомія);
Свищі нижньої губи;
Гипертелоризм (серединна ущелина носа) і т.д.
Вроджені вади розвитку органів порожнини рота і глотки:
Коротка вуздечка мови;
Пороки розвитку зубів;
Дрібне переддень порожнини рота;
вроджені вади вушних раковин:
Дисплазія вушних раковин (мікроотія і Аното), атрезія слухового проходу;
Привушні свищі (предушние свищі і кісти);
Аномалії 1-х та 2-х зябрових дуг і т.д.
Вроджені вади розвитку шиї:
Серединні і бічні свищі і кісти шиї і т.д.
діагностика
Скарги: на косметичний дефект, порушення анатомо-функціональної цілісності щелепно-лицевої ділянки (залежить від виду пороку розвитку).
Коса ущелина особи або колобома - це важка вроджена патологія, яка виникає в результаті незрощення (повного або неповного) носолобного і верхнечелюстного горбів в період ембріонального розвитку дитини. Ущелина може бути повною і неповною, одно- і двосторонньої. Найчастіше зустрічаються неповні косі ущелини особи.
Клінічно ущелина починається від верхньої губи (праворуч або ліворуч від фільтрум) і далі продовжується у напрямку до нижній повіціі верхненаружного краю орбіти. Якщо ущелина неповна, то є расщеленіе тканин тільки верхньої губи, а далі, по ходу ущелини, визначається недорозвинення м'яких і твердих тканин обличчя у вигляді втягнутою борозни від верхньої губи до ніжнеглазнічного краю орбіти. Як правило, у цих дітей є недорозвинення або колобома століття і в результаті цього - помилковий екзофтальм. Коса ущелина особи часто поєднується з іншою патологією особи: ущелиною неба, гіпертелоризм, аномалією вушних раковин і ін.
Лікування цієї патології хірургічне, і проводиться воно в різні вікові періоди в залежності від повного симптомокомплексу захворювання (пластика верхньої губи, пластика повік, контурна пластика обличчя, отопластика і ін.).
Поперечна щілина особи або макростомія буває одне і двосторонньою. Вона - результат незрощення верхнечелюстного і нижньощелепного горбів в період ембріонального розвитку дитини. Клінічно патологія проявляється у вигляді макростомія різного ступенявираженості. При цьому ущелина починається від кута рота і триває далі у напрямку до мочки вуха. Макростомія може бути як ізольованим пороком розвитку, так і симптомом деяких вроджених синдромів. Так, наприклад, при синдромі Гольденхара крім макростомія на стороні поразки є недорозвинення нижньої щелепи, дисплазія вушної раковини, шкірно-хрящові предушние придатки, епібульбарной дермоід і ін. При синдромі 1-ої зябрової дуги також часто спостерігається макростомія (Г.В. Кручинський, 1974).
Лікування макростомія хірургічне - зменшення ротової щілини до нормальних розмірів. Латеральна кордон ротової щілини в нормі розташована на зрачковой лінії. При наявності вушних придатків їх також слід видалити. Оперативне втручання найбільш доцільно у віці 2-3 років.
Серединна ущелина носа (гіпертеллорізм) утворюється в результаті порушення злиття носових пластинок носолобного бугра в період ембріонального розвитку дитини. Клінічно патологія проявляється у вигляді роздвоєння кінчика носа і невеликий борозенки, що йде вгору по спинці носа, внаслідок розбіжності ЛТЩМШОПК хрящів. Кінчик носа широкий, плоский, перегородка носа вкорочена. Іноді схована ущелина поширюється вище на кістки носа і навіть лоб. Перенісся у цих хворих широка, трохи сплющена, а через шкіру можна пропальпувати кісткову розколину. Очниці у цих хворих розташовані широко (гипертелоризм). У всіх хворих є типове клиновидное розростання волосся по середній лінії лоба. Серединні ущелини носа можуть поєднуватися з аномаліями зубів на верхній щелепі, ущелиною верхньої губи, вродженими норицями губ і іншої вродженою патологією.
Лікування серединних ущелин носа хірургічне, залежне від тяжкості патології. У легких випадках може проводитися пластика ЛТЩМШОПК хрящів і кінчика носа. Ця операція може бути проведена в більш ранньому віці (13-15 років). У більш важких випадках потрібна повна (в тому числі кісткова) ринопластика, яка проводиться, як правило, після 17 років. Крім того, при вираженому гипертелоризм у дорослих можливе проведення реконструктивної операції на лобової кістки, Верхньої щелепи, виличні кістках з метою нормалізації форми особи. Ці рідкісні і складні операціїпроводяться в деяких великих клініках по щелепно-лицевої хірургії.
Синдром 1 і 2 зябрових дуг. Для хворих з цією патологією характерна виражена асиметрія особи (одне чи двостороння) за рахунок недорозвинення тканин, що формуються з 1-2-ої зябрових дуг в процесі ембріонального розвитку. Передача цього синдрому у спадок спостерігається в окремих випадках. Найбільш часто зустрічається односторонній синдром. При цьому клінічно визначається одностороннє недорозвинення нижньої і верхньої щелеп, виличної кістки і вушної раковини. Недорозвинені також і всі м'які тканини нижньої і середньої третини особи на стороні поразки.
Недорозвинення нижньої щелепи є особливо актуальним в області гілки щелепи, венечного і виросткового відростків. Гілку щелепи недорозвинена, вкорочена, стоншена. Вінцевий і мищелковий відростки також недорозвинені, а часто і зовсім відсутні. У цих випадках, як правило, недорозвинені або не визначаються кісткові елементи скронево-нижньощелепного суглоба (суглобовий горбок, суглобова ямка і ін.). У важких випадках рентгенологічно визначається і недорозвинення тіла нижньої щелепи на «хворий» стороні. У сукупності це веде до того, що підборіддя зміщується в «хвору» сторону.
Недорозвинення (звуження і вкорочення) верхньої щелепи, а також виличної кістки веде до сплощення середнього відділу особи на стороні поразки. У порожнині рота є косою або перехресний прикус, аномалії з боку зубів. На стороні поразки визначається недорозвинення м'язів мови і м'якого неба.
Синдром 1-2-ої зябрових дуг завжди супроводжується аномалією вушної раковини різного ступеня тяжкості: від недорозвинення її (мікроотія) до повної аплазії вушної раковини, коли замість неї зберігається тільки мочка вуха або невеликий шкірно-хрящової валик. У цих хворих звужений або заращен зовнішній слуховий прохід, можуть виявлятися привушні шкірно-хрящові придатки, привушні свищі тощо.
Лікування хворих з синдромом 1-2-ої зябрових дуг тривалий, багатоетапний, комплексне (хірургічно-ортодонтичне) і дуже складне, спрямоване на відновлення форми і розмірів щелеп, вушної раковини і т.д., а також відновлення функцій, порушених в результаті захворювання (жування, слуху). У ранньому дитячому віці, починаючи з молочного прикусу і далі до закінчення росту кісток лицьового скелета, проводиться ортодонтичне лікування. Починаючи з 8-9 річного віку можливе проведення отопластика. Починаючи зліт можливе проведення кістково-пластичних операцій на щелепах. Проте, результат проведеного лікування не завжди втішний.
Синдром П'єра-Робена. Клінічно патологія проявляється у вигляді тріади симптомів: ущелина неба по середньої лінії, мікрогенія або недорозвинення нижньої щелепи і глоссоптоз. Всі симптоми виявляються відразу ж після народження дитини. Ступінь вираженості цих симптомів може бути різною: від легкої до важкої. У новонароджених можливий розвиток дислокационной асфіксії при положенні дитини на спині. Це найбільш важке функціональне порушення може привести до загибелі дитини. Характерні також ціаноз і напади асфіксії під час годування дитини. Зазвичай у цих дітей є схильність до блювоти. За рахунок вищевикладеного та аспіраційної пневмонії часто спостерігаються дистрофія і висока летальність.
Лікування полягає в профілактиці асфіксії і аспірації їжі з перших днів життя дитини. Для цього мову або нижня щелепа фіксуються в висунутому вперед положенні за допомогою хірургічних або ортодонтичних способів. У деяких випадках достатньо тримати і виходжувати новонароджених на животі. Згодом положення нижньої щелепи стабілізується за рахунок зміцнення м'язів, що висувають нижню щелепу. Надалі для реабілітації цих дітей потрібні міогімнастику, ортодонтичне лікування і пластика неба в загальноприйняті терміни.
Синдром Вандервуда - вроджені симетричні свищі слизових залоз нижньої губи в поєднанні з уродженими ущелинами верхньої губи та піднебіння. Лікування полягає в пластиці верхньої губи та піднебіння в звичайні терміни. Додатково потрібна операція висічення вроджених свищів нижньої губи, яку доцільно провести в дошкільному віці.
Синдром Франческетті-Колінза або щелепно-лицевої дизостоз. Хвороба часто має сімейний (спадковий) характер. Характерні симптоми його -двосторонній недорозвинення виличні кісток, верхньої та нижньої щелепи, вушних раковин. Для синдрому Ф.К. характерно антімонголоідний напрямок очних щілин: очні щілини спрямовані один до одного під кутом за рахунок опущення зовнішніх кутів очей (очі «будиночком»). Нерідко є колобома або недорозвинення століття. Недорозвинення верхньої щелепи супроводжується недорозвиненням верхньощелепних пазух, Аномаліями зубів і прикусу. Вушні раковини недорозвинені в різному ступені. При аплазії вушних раковин є атрезія зовнішніх слухових проходів з частковою або повною глухотою. Можливі макростомія, вушні придатки. Іноді додатково зустрічаються серединна ущелина неба, ущелина верхньої губи.
Лікування хворих з цією патологією тривалий, поетапне і комбіноване (ортодонтичне і хірургічне). Проводиться за естетичними і функціональними показниками в різні вікові періоди в залежності від ступеня вираженості наявних симптомів.
Черепно-лицевої дизостоз (з-м Кроузона). У розвитку захворювання істотну роль відіграє спадковий фактор. Мозковий череп майже нормальний або дещо зменшений і деформований. Шви облітерірован, заращени. Підстава черепа укорочено. Є різке недорозвинення верхньої щелепи, очниць, виличні кісток. В результаті цього визначається помилковий екзофтальм, причому очі випнуті вперед і в сторони, тобто розходяться. Через різке недорозвинення верхньої щелепи виявляються скупченість, ретенция, дистопія і інша патологія з боку зубів і зубного ряду верхньої щелепи, а також помилкова прогения. Іноді спостерігаються аномалії внутрішнього і середнього вуха.
Лікування синдрому Кроузона найчастіше паліативне, симптоматичне, спрямоване на усунення окремих симптомів захворювання (нормалізація становища зубів або прикусу, контурна пластика обличчя і т.п.). Радикальні реконструктивні хірургічні втручання на кістках лицевого і мозкового скелета проводяться тільки в деяких великих щелепно-лицьових клініках світу.
Черепно-ключичний дизостоз. Захворювання може мати спадковий характер. Клінічно характеризується збільшенням мозкової і зменшенням лицьової частини черепа. У хворого лоб великий і широкий, а особа маленьке. Кістки середнього відділу обличчя, особливо верхня щелепа, недорозвинені. Оскільки нижня щелепа має нормальні розміри, то формується помилкова прогения. Для патології характерні множинні вади розвитку постійних зубів (адентія, ретенція і ін.). Крім цього у хворих є недорозвинення або аплазія ключиць. У зв'язку з цим плечовий поясмає патологічну рухливість - хворий може зблизити попереду тулуба обидва плеча.
Лікування цих хворих на практиці найчастіше паліативне - усунення аномалій зубів, прикусу або контурна пластика обличчя. Реконструктивні операції на кістках проводяться рідко.
показники лабораторних дослідженьне змінюються. Це може означати гіпохромна анемія, Гіпопротеїнемія, що пов'язано з порушенням харчування.
Рентгенологічна картина: залежить від виду пороку розвитку.
Показання для консультації фахівців - при наявності супутньої патології:
Оториноларинголог - наявність анатомічного дефекту призводить до патологічних змін в порожнині носа і носоглотки і призводить до таких захворювань як: хронічні рінофарінгити, гіпертрофії носових раковин, тонзиліти, тубоотіти і ін .;
Консультація стоматолога, гінеколога для санації інфекції порожнини рота і зовнішніх статевих органів;
Алерголога при проявах алергії;
Порушення з боку ЕКГ та ін. Є показанням для консультації кардіолога;
При наявності вірусних гепатитів, зоонозних і внутрішньоутробних і ін. Інфекцій - інфекціоніста.
Диференціальна діагностика: немає.
Перелік основних діагностичних заходів:
1. Загальний аналіз крові (6 параметрів).
2. Загальний аналіз сечі.
3. Біохімічний аналіз крові.
4. Дослідження калу на яйця глист.
5. Визначення часу згортання капілярної крові.
6. Визначення групи крові і резус фактора.
7. Консультація лікаря анестезіолога.
Перелік додаткових діагностичних заходів:
1. Комп'ютерна томографія голови і шиї.
2. Панорамна рентгенографія щелеп.
3. УЗД органів черевної порожнини.
5. Рентгенографія щелепних кісток в двох проекціях.
Кіста шиї: симптоми і лікування
Кіста шиї - основні симптоми:
- слабкість
- запаморочення
- нудота
- блювота
- субфебрильна температура
- інтоксикація
- млявість
- Почервоніння шкіри в місці ураження
- Підвищена температура в ураженій області
- Виділення гною з свища
- Набряклість в ураженому місці
- Погіршення загального стану
- Біль при натисканні на новоутворення
- Шишка на шиї
- Неможливість повного згинання шиї
- Дитина не може тримати голову
Кіста шиї - пухлиноподібне утворення полого типу, яке розташовується на бічній або передньої поверхні шиї, частіше за все вродженого характеру, однак може бути наслідком вродженого свища шиї. Бічні кісти є наслідком вродженої патології розвитку плода, тоді як серединна кіста шиї у дитини діагностується у віці від 4 до 7 років, досить часто може протікати безсимптомно. У половині випадків новоутворення нагнаивается, що призводить до спорожнення гнійника і формування свища.
Лікування тільки хірургічне. Пункцію використовують вкрай рідко, так як скупчення рідини або кашоподібної маси через деякий час відбувається повторно. Згідно з міжнародною класифікацією хвороб цей патологічний процес відноситься до інших вродженим аномаліям обличчя і шиї. Код за МКХ-10 - Q18.
Етіологія
Бічна або бранхіогенная кіста шиї, в більшості випадків, є вродженою патологією і діагностується при народженні. Відбувається це через неправильне розвитку зябрової щілини і дуг, формування полого новоутворення відбувається на 4-6 тижні вагітності.
Слід зазначити, що бічна кіста шиї небезпечніше серединної форми, так як в більшості випадків, за умови відсутності своєчасного лікування, перероджується в злоякісне утворення. Також при розростанні така форма кісти шиї може здавлювати нервові закінчення і прилеглі органи, що може призводити до супутніх патологічних процесів. Так само, як і інші форми порожніх пухлиноподібних утворень, може мимовільно розкриватися і призводить до незагойним зябровим свищам.
Серединна кіста у дорослих (тіреоглоссальная) може бути наслідком таких етіологічних факторів:
У 60% випадків серединна кіста шиї нагнаивается, що може викликати порушення ковтальної функції й мови. У деяких випадках таке новоутворення мимоволі розкривається, що призводить до формування свища.
Точні причини розвитку патології зябрової щілини і дуг під час розвитку плоду, не встановлені. Однак клініцисти виділяють такі можливі сприятливі фактори:
- генетична схильність - якщо в анамнезі батьків або одного з них є такий патологічний процес, подібне клінічний прояв може спостерігатися у новонародженого;
- сильні стреси, постійне нервове напруження матері під час виношування дитини;
- зловживання спиртними напоями і куріння;
- лікування «важкими» препаратами під час вагітності, особливо на ранніх термінах. Сюди слід віднести антибіотики, протизапальні, знеболюючі, кортикостероїди;
- системні захворювання у матері;
- наявність хронічних захворювань.
При наявності такого симптому у дитини слід негайно звертатися до лікаря. Ігнорувати таке клінічний прояв вкрай небезпечно, так як велика ймовірність переродження новоутворення в злоякісну пухлину.
Класифікація
Виділяють два основних види новоутворень на шиї:
- бічна або бранхіогенная;
- серединна або тіреоглоссальная.
Бічні кісти, в свою чергу, поділяються на:
За структурою і принципом освіти виділяють такі форми новоутворень:
- дермоїдна кіста шиї - відноситься до вроджених патологій, лежить на поверхні, не прикріплюється до глотки. Як правило, таке новоутворення наповнене клітинами сальних і потових залоз, волосяних фолікул;
- жаберная - розташовується в області кістки під язиком, складається з епітелій кишень зябер.
Також може використовуватися наступна класифікація кіст шиї, за характером освіти і локалізації:
- гігрома - м'яке і гладке освіту, яке розташовується в нижньому шийному відділі;
- венозна гемангіома;
- первинна лімфома - група спаяних ущільнених вузлів;
- нейрофіброма - нерухомі, щільні по консистенції освіти, діаметр від 1 до 4 сантиметрів;
- щитовидна-язичкова - може локалізуватися в області гортані і шиї, пересувається вгору або вниз в процесі ковтання;
- жирові пухлини.
Незалежно від того, яка етіологія у новоутворення, воно підлягає хірургічному видаленню, так як ризик переходу в злоякісну форму є практично завжди.
симптоматика
Деякі форми новоутворення на шиї у дітей або дорослого тривалий час можуть протікати безсимптомно. У міру розростання порожнистої пухлини можуть бути присутніми такі симптоми:
- неможливість повного згинання шиї;
- при пальпації новоутворення відчувається біль;
- пухлина рухлива, шкірні покриви незмінні, але можливо почервоніння;
- дитина не може тримати голову;
- слабкість, млявість;
- субфебрильна температура тіла, також можливо місцеве підвищення температури;
- ознаки загальної інтоксикації організму - нудота, блювота, загальне нездужання.
Якщо почався процес нагноєння, то можуть бути присутніми такі симптоми клінічної картини:
- місцеве почервоніння шкіри, набряклість;
- підвищена температура тіла;
- слабкість, запаморочення;
- сильна болючість при пальпації;
- гнійнийексудат випливає назовні, рідше в ротову порожнину;
- шкіра навколо гирла може покриватися корками.
При наявності таких клінічних ознак слід негайно звертатися за медичною допомогою. Гнійний процес може привести до абсцесу, флегмони та інші захворювання, небезпечним для життя.
Слід розуміти, що вихід назовні гнійного ексудату можна розцінювати як одужання і виключення потреби звернення до лікаря. Утворений свищ ніколи не загоюється самостійно, а скупчення рідини в пухлини практично завжди відбувається повторно через деякий час. Крім цього, істотно зростає ризик малігнізації.
діагностика
В першу чергу проводиться фізикальний огляд хворого з пальпацією кісти на шиї. Також під час первинного обстеження лікар повинен зібрати особистий і сімейний анамнез.
Для уточнення діагнозу можуть проводити такі лабораторно-інструментальні методи дослідження:
- пункція рідини з полого освіти для подальшого гістологічного дослідження;
- аналіз крові на онкомаркери;
- УЗД шиї;
- фістулографія;
- КТ при необхідності.
загальні клінічні дослідженнякрові і сечі, в цьому випадку, не уявляють діагностичної цінності, тому проводяться тільки при необхідності.
лікування
У цьому випадку лікування тільки операбельний, консервативні методики не ефективні. Пункція використовується тільки в самих крайніх випадках, коли проведення операції не представляється можливим за медичними показниками. Найчастіше це стосується літніх людей. В такому випадку здійснюється аспірація вмісту пухлини з подальшим промиванням антисептичними розчинами.
Що стосується традиційного видалення кісти шиї, то така операція проводиться під наркозом, висічення може здійснюватися як через рот, так і зовнішньо, в залежності від клінічних показників. Для попередження рецидиву висічення проводиться разом з капсулою.
Видалення бічних пухлин складніше, так як новоутворення локалізується близько судин і нервових закінчень.
Якщо хворий поступив вже з гнійним процесом і утворенням, то виконуватися розтин і дренування пухлини з подальшим видаленням свищів. Видаленню підлягають всі свищі, навіть тонкі і малопомітні, так як вони можуть стати причиною рецидиву. Для уточнення їх локалізації хірург попередньо може вводити забарвлює препарат (метиленовий синій, діамантову зелень).
Після операції хворому призначається протизапальна та антибактеріальна терапія. Також слід здійснювати регулярні перев'язки з обов'язковою обробкою ротової порожнини антисептичними речовинами.
У післяопераційний період хворому слід дотримуватися дієти, яка має на увазі наступне:
- з раціону на період лікування потрібно виключити кислу, гостру і дуже солоною, грубу їжу;
- напої і страви потрібно вживати тільки теплими;
- страви повинна бути рідкими або пюреобразні.
Якщо оперативне втручання буде здійснено своєчасно, то ризик рецидиву або розвитку онкологічного процесу практично відсутня. Тривалої реабілітації не потрібно.
профілактика
На жаль, в цьому випадку немає дієвих методів профілактики. Настійно рекомендується не займатися самолікуванням і вчасно звертатися до кваліфікованого лікаря. В такому випадку ризик розвитку ускладнень мінімальний.
Якщо Ви вважаєте, що у вас Кіста шиї і характерні для цього захворювання симптоми, то вам можуть допомогти лікарі: хірург, терапевт, педіатр.
Також пропонуємо скористатися нашим сервісом діагностики захворювань онлайн, який на основі введених симптомів підбирає ймовірні захворювання.
Популярне
- Туберкульоз - перші ознаки, симптоми, причини, лікування і профілактика туберкульозу
- Набряки при вагітності: причини появи на пізніх термінах
- Як бути спокійною мамою: що я роблю, коли втомилася?
- Про користь повзання у дітей
- Методи контрацепції: розбираємося в видах і вибираємо найефективніший
- Склад і корисні властивості грудного молока
- Найперші ознаки вагітності
- Шкідливі звички і вагітність: алкоголь, нікотин, наркотики
- Кабачки смажені в клярі
- Рецепт фаршированих кабачків