Maladies de l'auricule chez l'homme. Les causes de la maladie Remèdes populaires de thérapie
Maladies oreillette les personnes sont très diverses et peuvent être le résultat de processus inflammatoires, d'infections, de pathologies congénitales, de champignons. Ils sont dangereux en raison de la localisation des organes auditifs et de la possibilité de dommages au cerveau et au système central. système nerveux. Les maladies les plus courantes de l'auricule chez l'homme doivent être examinées plus en détail.
L'érysipèle de l'auricule - répandu dans le monde maladie infectieusequi se caractérise par une inflammation exsudative-séreuse de la peau, moins de muqueuses. L'agent en cause est le streptocoque du groupe A.
L'érysipèle est souvent précédé de infections à streptocoques aiguë (Qatar supérieur voies respiratoires, angine de poitrine) ou chronique (parodontite, caries, sinusite purulente). Vous pouvez être infecté par une personne malade par contact par les muqueuses ou une peau endommagée, ainsi que par des gouttelettes en suspension dans l'air.
Symptômes de l'érysipèle par lesquels une maladie est diagnostiquée:
- douleur intense la palpation;
- gonflement de toute l'oreille externe, y compris le lobe;
- une forte augmentation de la température corporelle (jusqu'à 40 degrés);
- des frissons;
- sensation de brûlure;
- l'apparition de bulles remplies de liquide séreux (forme bulleuse).
Pour guérir une antibiothérapie obligatoire de 8 à 10 jours est réalisée à l'aide de médicaments tels que l'amoxicilline, le céfadroxil, le céfuroxime. Si le patient ne tolère pas les bêta-lactates, des antibiotiques alternatifs sont prescrits - érythromycine, spiramycine, azithromycine.
Le traitement topique consiste à appliquer une pommade à la mupirocine à 2% sur la zone touchée, en la badigeonnant de pommades anti-inflammatoires ou indifférentes, irradiant à la dose érythémale de rayons ultraviolets. Avec un traitement adéquat dans les cas bénins, le rétablissement survient en 3-4 jours.
Avec cours sévère peut être retardé et accompagné de processus d’exacerbation et de rémission.
La périchondrite est une inflammation de l'oreillette dont le traitement doit être effectué afin d'éviter la fonte du cartilage. Il commence par une infection dans le périchondre, les agents pathogènes les plus courants sont: 
- bacille de pus bleu;
- staphylococcus aureus;
- streptocoque vert.
En cours de développement, la maladie recouvre la peau et la partie membraneuse de la canal auditif. Au stade initial de la maladie est une forme séreuse, devenant finalement purulente.
Les bactéries pénètrent dans le corps par des lésions de l'organe de l'ouïe, des griffures, des morsures, des écorchures, des engelures et des brûlures.
Les personnes à faible immunité, prenant des corticostéroïdes, les diabétiques sont à risque.
Les signes les plus caractéristiques de la périchondrite:
- malaise et douleur dans le canal auditif;
- rougeur et gonflement des oreilles;
- sensation de brûlure;
- manifestation du centre de suppuration;
- augmentation de la température jusqu'à 38-39 degrés;
- faiblesse
- perte d'appétit;
- augmentation de la douleur à la palpation.
Au cours de l'examen, un spécialiste doit différencier la périchondrite de l'érysipèle et l'hématome suppuratif.
Le traitement conservateur n’est efficace que sous la forme séreuse de la maladie: antibiotiques, sulfamides, macrolides (josamycine, clérythromycine), physiothérapie (traitement au laser, micro-ondes, rayonnement ultraviolet). En cas de périchondrite purulente, l'empyème est disséqué, le pus est enlevé, la plaie est lavée avec une solution antibiotique, drainée et ligotée.
La chondrodermatite nodulaire de l'auricule est une maladie du cartilage, caractérisée par la formation d'une papule extrêmement douloureuse au bord d'un anti-acné ou d'une boucle. La maladie est typique chez les personnes de plus de 40 ans, avec l'âge, la fréquence d'apparition augmente. Chez les hommes, la zone de curl est plus souvent touchée, chez les femmes, l'anti-constriction. Les causes exactes ne sont pas claires, probablement en raison de blessures récurrentes.
Le foyer initial est une papule rouge, douloureuse et dure, d'un diamètre de 3-4 mm.
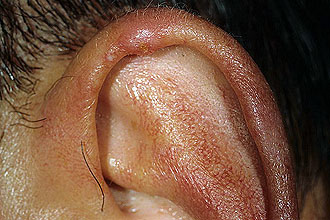 Au centre, le point de kératinisation est recouvert d'une croûte. La peau environnante présente des signes d'atrophie et de lésions actiniques. Le plus souvent, l'accent est mis sur un, moins souvent - plusieurs, très rarement - de deux côtés. Le symptôme principal est une forte douleur lancinante et douleur à la palpation.
Au centre, le point de kératinisation est recouvert d'une croûte. La peau environnante présente des signes d'atrophie et de lésions actiniques. Le plus souvent, l'accent est mis sur un, moins souvent - plusieurs, très rarement - de deux côtés. Le symptôme principal est une forte douleur lancinante et douleur à la palpation.
Diagnostic de laboratoire:
- Une biopsie révèle un processus inflammatoire (à la fois aigu et chronique), dont les symptômes sont l'épiderme mince, l'érosion, la parakératose.
- Nécrose de la peau avec un tissu de granulation.
- Dégénérescence du cartilage avec biopsie profonde.
- À bien des égards, la chondrodermite nodulaire ressemble au carcinome épidermoïde ou basocellulaire.
Le traitement de la maladie est assez compliqué. traitement local rarement efficace. Elle consiste à réduire la pression sur la zone touchée (surtout pendant le sommeil) et à injecter des stéroïdes. Pour guérir, il est nécessaire d'éliminer la partie enflammée du cartilage avec la lésion. Cependant, après tout traitement, la fréquence des rechutes est élevée.
Hypertrichose
L'hypertrichose est la croissance excessive des cheveux de diverses parties du corps, en particulier celles où la croissance des cheveux n'est pas prédéterminée par les effets des hormones. L'hypertrichose de l'auricule fait partie de ces cas. La maladie peut toucher les hommes, les femmes et les enfants.
Causes de la maladie:
- Anomalie congénitale, lors de la transformation de cellules épithéliales en cellules contenant des follicules pileux. Les mutations sont dues à une grossesse défavorable ou à des maladies infectieuses au cours du premier trimestre de la grossesse. Le gène muté peut être transmis par héritage.
- Caractère acquis sous l'influence de divers facteurs. Par exemple, il peut s'agir de l'activité de marqueurs tumoraux ou de changements climatériques chez les femmes.
- Drogue Parfois, il apparaît après l'utilisation à long terme de certains antimicrobiens, tels que la pénicilline, la streptomycine, les corticostéroïdes.
- L'hypertrichose peut également provoquer des lésions fongiques, des blessures à la tête, de l'anorexie, des cicatrices et des brûlures.
En cas de maladies endocriniennes, le traitement consiste à modifier les médicaments pris. Si l'hypertrichose est congénitale, un traitement cosmétologique et esthétique utilisant des méthodes de photo et d'électrolyse est utilisé; ces procédures sont coûteuses et longues. Les enfants éclaircissent les cheveux avec du peroxyde d'hydrogène et les enlèvent avec des crèmes spéciales.
Très souvent, les oreilles présentent une déformation des oreilles, dont les causes peuvent être innées et acquises. Les dommages peuvent réduire considérablement les fonctionnalités du corps. Ils sont souvent perçus comme un problème esthétique, puis évoluent en perte auditive ou en otite.
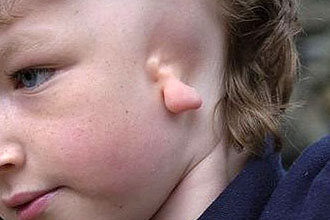 Causés par une malformation congénitale peuvent être transférés des infections intra-utérines et des blessures, du patrimoine génétique, des anomalies faciales. Les difformités acquises sont généralement associées à des sports actifs (boxe, lutte) ou à des blessures domestiques.
Causés par une malformation congénitale peuvent être transférés des infections intra-utérines et des blessures, du patrimoine génétique, des anomalies faciales. Les difformités acquises sont généralement associées à des sports actifs (boxe, lutte) ou à des blessures domestiques.
Les symptômes prononcés sont absents, le plus souvent les patients se plaignent de la détérioration de la perméabilité du son.
L'oto-rhino-laryngologiste ou traumatologue est en mesure de déterminer le dommage et utilise éventuellement une tomodensitométrie.
Le traitement est complet et consiste à niveler les tissus cartilagineux et à libérer le conduit auditif. Les infections sont éliminées par la méthode du médicament, après quoi une correction chirurgicale est effectuée (otoplastie de l'oreille).
Otohématome
L'hématome de l'auricule d'une personne est principalement le résultat d'une ecchymose, d'une blessure ou d'un coup. Cela ressemble à une cavité remplie de liquide ou de sang coagulé, localisée entre le cartilage et la peau, ou entre le cartilage et le périchondre. Apparaît à la suite d'une blessure à l'artère ou à la veine de l'oreille.
Les symptômes sont:
- gonflement et rougeur de la zone touchée;
- douleur en appuyant avec les doigts;
- augmentation de la température locale ou générale;
- accumulation de sang dans la cavité sous la peau de l'organe de l'audition.
La taille de l'hématome peut rapidement croître sur une période de 2 à 3 jours avec une douleur accrue. Puis la rougeur et la douleur disparaissent et l'hématome se transforme en sceau de fibrine et de tissu conjonctif. Pour clarifier le diagnostic, le médecin peut faire une ponction et en analyser une partie du contenu. Si ce n'est pas possible, on peut alors parler d'abcès.
Les petites hémorragies sont capables de se résoudre, il suffit de mettre un pansement serré et froid. Si vous vous sentez mal à l'aise, prenez un analgésique ou un anti-inflammatoire. Dans des cas plus complexes, par exemple, lorsqu'un hématome est formé sur la partie antérieure de l'oreille, une ponction est réalisée sous anesthésie locale, le sang collecté est aspiré, la cavité est lavée et drainée, et des antimicrobiens sont prescrits. Sans traitement opportun, un hématome de grande taille peut suppurer et se transformer en périchondrite.
La périchondrite est un groupe entier de maladies qui sont basées sur l'inflammation de l'auricule. État douloureux désagréable, accompagné de fièvre, insomnie, état général douloureux et déprimé.
Une telle maladie de l'oreille externe se développe progressivement, au stade initial, les symptômes ne sont pas prononcés, même les sensations douloureuses n'apparaissent pas immédiatement. En règle générale, le patient songe à contacter un spécialiste lorsque l'inflammation du pavillon de la oreille est déjà très préoccupante. Les premiers signes d'un processus purulent sont évidents.
Plus tôt la périchondrite est diagnostiquée et l'inflammation commence, plus le traitement sera efficace.
Les causes de la maladie
L'inflammation se développe en raison d'une infection dans le tissu de l'oreille externe. Les agents responsables de la maladie peuvent être des bactéries nocives:
- staphylocoque vert;
- staphylococcus aureus;
- pseudomonas aeruginosa.
Il y a d'autres bactéries provoquant une inflammation tissu auriculaire, mais ils sont diagnostiqués moins fréquemment.
Une infection peut pénétrer dans le tissu cartilagineux de l'oreille de deux manières: par la voie externe primaire ou par la méthode interne secondaire. Des bactéries nocives peuvent être introduites par des lésions cutanées ou la maladie résulte d'une infection par d'autres infections. organes interneslorsque les bactéries pénètrent dans le tissu auditif avec le flux sanguin.
Les moyens d'entrer dans les tissus de l'infection externe (primaire) sont les suivants.
- Blessures ou coupures dans le pavillon ou le conduit auditif.
- La formation d'une ébullition sous la peau d'un cartilage ou d'un tréteau, au début du canal auditif.
- Autres effets sur les oreilles: brûlures d’oreille, gelures, morsures.
- Application de saleté lors d'interventions chirurgicales ou esthétiques de mauvaise qualité: perçage du lobe de l'oreille ou perçage du bord supérieur de l'oreillette.
- Les conséquences de gratter une éruption cutanée allergique avec des démangeaisons.
Méthodes de propagation de l'infection secondaire
L'inflammation peut commencer en raison de complications. otite purulente l'oreille moyenne ou à la suite de certains infections virales - certaines souches de grippe.
La tuberculose peut entraîner des complications aux oreilles et augmenter le risque d'inflammation des tissus de l'oreille externe lors d'exacerbations de maladies chroniques telles que asthme bronchique, bronchite chronique ou polyarthrite rhumatoïde, il y avait des cas de maladies de l'auricule chez les patients atteints de diabète.
Symptômes de périchondrite
Il existe deux formes d'inflammation de la partie externe de l'oreille. La périchondrite séreuse est moins fréquente, elle ne se développe qu'en cas de primo-infection par plaies et blessures de la coquille, du cartilage, du tréteau ou d'un apport auditif.
Dans cette forme de la maladie, les symptômes ne sont pas prononcés: sensations douloureuses mineures, léger gonflement des tissus, rougeur et chaleur à l'endroit où l'inflammation est apparue.
À un stade ultérieur, les symptômes deviennent plus prononcés: sur le site de la coque et de la pénétration de l’infection, un gonflement et un épaississement sous la peau sont ressentis, les douleurs augmentent et la température corporelle augmente. 
Habituellement, les patients atteints de périchondrite séreuse font appel à des spécialistes tardivement, car le traitement de la maladie est retardé. Une inflammation de type purulent est généralement causée par une infection secondaire, c'est-à-dire qu'elle résulte d'autres maladies. Les symptômes apparaissent rapidement et prononcés:
- état général de la maladie: perte d'appétit, frissons, faiblesse, insomnie;
- une forte augmentation de la température corporelle;
- rougeur et gonflement de l'auricule;
- douleur intense, particulièrement dans la région du cartilage;
- dommages purulents aux tissus, la fluctuation à la première étape les indique.
Si ces symptômes étaient ignorés par le patient, il ne se tournait pas vers les spécialistes et si le traitement n’était pas instauré à temps, la propagation du processus de pourriture peut endommager le tissu cartilagineux et déformer le pavillon.
Diagnostic de la périchondrite
Les symptômes de l'inflammation de l'oreillette sont similaires aux autres stades précoces des autres affections ORL. En s'adressant à des spécialistes, il est nécessaire de diagnostiquer clairement la périchondrite et de déterminer sa forme.
Lors de la communication avec le patient, le spécialiste fait attention à la présence de raisons possibles entrer dans l'oreille d'une infection secondaire, en déterminant quelles maladies une personne a subies au cours des derniers mois, a-t-il maladies chroniques, dont l'aggravation pourrait conduire au développement de la périchondrite.
Le patient est examiné. Les signes externes de la présence d'inflammation sont vérifiés: gonflement, rougeur, gonflement. Il est important de faire attention à la propagation de ces signes. En cas de périchondrite, le lobe n'est pas affecté en raison de l'absence de tissu cartilagineux. Pour d'autres maladies de l'oreille, l'inflammation peut également affecter cette partie.
La palpation - toucher léger, révèle la présence de fluctuations, ce qui suggère un processus purulent possible. Elle détermine également les principaux foyers de propagation de la maladie. Ce sont les zones où la température de la peau sera plus élevée et le contact du médecin douloureux.
Le spécialiste procédera à une diaphanoscopie - le canal de l’oreille et le tissu de l’oreille externe s’éclaireront avec de minces rayons directionnels. En cas de périchondrite purulente, cette méthode montrera un assombrissement complet des zones, alors que dans le cas d'une séreuse, elle colorera le tissu avec une couleur jaunâtre. 
Traitement de la périchondrite
Les recommandations générales pour le patient pendant la durée du traitement de cette maladie sont une diminution de l'activité, le repos à la maison, un apport liquidien de deux à deux litres et demi par jour et la prise de vitamines.
Quand on suppose une inflammation de type séreux traitement de la toxicomanieet avec la périchondrite purulente - thérapie complexe. Le traitement médicamenteux comprend nécessairement la prise d'antibiotiques pour se débarrasser de l'infection et prévenir d'autres infections. Les médicaments sont sélectionnés pour chaque patient individuellement, en tenant compte du type de bactérie à l'origine de l'inflammation. Le cours comprend non seulement l'oral, mais aussi l'injection.
Pour l’impact local sur la zone touchée elle-même, des pommades à action antiseptique sont utilisées, donnant un effet anti-inflammatoire. Des médicaments non stéroïdiens sont également prescrits pour réduire les symptômes de la douleur. Le traitement médicamenteux complet donne le résultat le troisième jour. Le gonflement disparaît, le syndrome douloureux disparaît, les rougeurs disparaissent. Mais il est préférable de continuer à prendre le médicament pendant 5-6 jours pour éviter le développement de l’infection.
Avec une périchondrite séreuse légère, un tel traitement est suffisant. Mais plus souvent, pour aider les médicaments utilisent un traitement avec la physiothérapie. La physiothérapie est également utilisée pour la forme purulente de la maladie après une intervention chirurgicale.
Un cycle de procédures hyperfréquences est prescrit - il s’agit d’un traitement utilisant un champ hyperfréquence, l’UHF correspond à l’effet des ultrasons et du rayonnement ultraviolet - rayonnement ultraviolet. La durée du traitement est supérieure à 10 jours, une ou deux procédures sont effectuées quotidiennement. Dans le traitement des formes purulentes de la maladie peut être utilisé laser et la radiothérapie.
Dans le cas de la périchondrite purulente, lorsque la lésion couvre la totalité de la coquille et que les effets des médicaments et des courants ne suffisent pas, la décision est prise quant à l'intervention chirurgicale. Cette opération est effectuée pour nettoyer les tissus de pus. De petites incisions sont pratiquées derrière la coquille et la plaie et les tissus proximaux sont nettoyés.
Et puis sous la peau, il y a un petit tube de drainage et médicamentsstimuler le retrait des masses purulentes. Un bandage de contention est appliqué. Une fois que toute la zone endommagée est nettoyée, le drainage est éliminé et la plaie est désinfectée. Quelques jours plus tard, avec le remplacement constant du pansement et l'utilisation d'antiseptiques, l'incision guérit d'elle-même.
Plus tôt un patient souffrant d'une inflammation de l'auricule s'adresse à des spécialistes, moins il est probable qu'une intervention chirurgicale sera nécessaire.
Périchondrite - c'est l'inflammation du perchondrium. La maladie peut être primaire (en cas de lésions chroniques ou aiguës du cartilage) ou secondaire (en cas de pathologies infectieuses courantes et de lésions microbiennes). Dans la plupart des cas, la périchondrite se développe dans le cartilage de l'auricule et du larynx, la région du cartilage des côtes. Se manifeste sensation de douleur et gonflement de la zone touchée. En cas de suppuration, la fusion des tissus et la formation de fistules sont possibles. Le diagnostic peut être établi sur la base des symptômes cliniques, du diagnostic par ultrasons et de la fistulographie (utilisée pour la périchondrite purulente). Le traitement de la maladie est divisé en conservateur et opérationnel. Dans cet article, nous examinerons caractéristiques anatomiques périoste aussi différents types cette pathologie.
Anatomie et caractéristiques du perchondrium
L'auricule est entourée à l'avant par l'articulation temporo-mandibulaire à l'avant et à l'arrière - mastoïde. Il est basé sur une plaque de cartilage élastique, dont l'épaisseur est de 0,5 à 1 millimètre. Sur les deux côtés de la plaque est recouvert de peau et le périoste.
La partie inférieure de l'auricule est dépourvue de base cartilagineuse et est formée de tissu adipeux recouvert de peau. La partie externe de l'auricule a une forme concave, le tissu entre le périchondre et la peau est le plus développé ici. La partie libre de l'auricule a la forme d'un coussin arrondi, commençant au-dessus de l'entrée du conduit auditif externe et atteignant le haut, puis le dos et le bas. À l'intérieur, parallèle à la boucle est protivozavitok. Entre eux reste un sillon longitudinal, appelé la tour. Il y a un renfoncement devant l'anti-enrouleur, qui est la cavité de l'auricule. Il forme en forme d'entonnoir approfondit et mène au canal auditif externe. Le tréteau est situé sur son côté antérieur - la partie saillante du méat auditif externe, sur son côté postérieur - un anticanceulum et au-dessous d'eux une entaille profonde.
Le perchondium remplit les mêmes fonctions que le périoste. Mais les processus pathologiques qui les composent se déroulent de différentes manières et ont des conséquences différentes. Cela est dû aux différences nutritionnelles et à la structure du cartilage et des os. L'os alimente en sang ses propres vaisseaux sanguins, il reçoit l'alimentation non seulement du périoste (c'est-à-dire de l'extérieur), mais également de la moelle osseuse (de l'intérieur). Il n'y a pas de cartilage vaisseaux sanguinsLe perchond est sa seule source de nutriments. Par conséquent, dans le cas d'une périostite, la nécrose de l'os ne se développe pas toujours. En même temps, la destruction, ainsi que le détachement du perchondre, entraînent invariablement une nécrose de toute la partie du cartilage sous-jacent.
Le périoste est caractérisé par de fortes propriétés plastiques et prolifératives. Pour cette raison, elle participe au processus de formation de callosités dans le domaine des fractures. La même propriété du périoste peut expliquer la croissance du tissu osseux en cas de périostite chronique (ossifiante).
Contrairement au périoste, le perchondre présente des propriétés prolifératives insignifiantes. Par conséquent, l'inflammation ne produit pas de cartilage excessif et il est possible d'appeler purulente et aseptique des formes significatives de périchondrite.
Périchondrite purulente des côtes
En règle générale, ce processus pathologique se développe après blessure ouverte avec l'écrasement des tissus mous environnants ou des dommages au cartilage des côtes. En outre, la périchondrite purulente peut être une conséquence de la propagation de l'infection par contact (par exemple, elle survient pendant un empyème, une médiastinite, une ostéomyélite des côtes et le sternum). Dans des cas plus rares, les périchondrites sont dues à des complications après des interventions chirurgicales antérieures à la poitrine. Les agents responsables de la maladie sont généralement Staphylococcus et Streptococcus, moins fréquemment Proteus, Escherichia coli, Pseudomonas aeruginosa et d’autres types de bactéries.
Périchondrite côtelée manifestée sensations douloureuses dans les côtes qui deviennent plus fortes avec la respiration profonde et le mouvement. Dans le même temps, l'état du patient reste généralement assez satisfaisant (en l'absence d'autres processus purulents). L'infiltration commence dans la zone touchée. Après un certain temps, le centre de compactage se ramollit et des fluctuations se produisent. Si le processus capture l'arc costal, l'inflammation peut s'étendre à toute la zone inférieure. coffreet aussi sur la région supérieure de la paroi abdominale antérieure. L'abcès qui en résulte traverse le périchondre ou la peau postérieur. Dans le premier mode de réalisation, il y a des taches dans les tissus mous et dans le second, une fistule est formée.
Le processus inflammatoire aigu dans le périchondre costal peut prendre jusqu'à trois mois. Au cours de cette période, des foyers de destruction apparaissent dans le périchondre, des microbes pouvant pénétrer dans la partie centrale du cartilage. La chondrite se développe et dépasse le foyer principal du pus. L'infection est transférée de la partie centrale du cartilage au périchondre inchangé.
Ces caractéristiques de la propagation du processus purulent entraînent des dommages importants au cartilage. Après trois mois de la maladie, les symptômes de la périchondrite s'atténuent progressivement, tandis que les processus de régénération sont combinés à une nécrose prolongée du tissu cartilagineux. Dans la plupart des cas, le cartilage détruit est remplacé avec le temps par du tissu cicatriciel, plus rarement par du tissu osseux. Le cartilage est restauré très rarement.
Le diagnostic de périchondrite des côtes peut être posé sur la base d'un tableau clinique typique, ainsi que sur des données d'imagerie par résonance magnétique et de tomodensitométrie.
Le meilleur résultat du traitement est observé avec l'élimination complète du cartilage malade. Si le processus a réussi à se propager à l'os (ostéomyélite des côtes), il faut alors retirer deux ou trois centimètres supplémentaires de tissu osseux. Dans période de rééducation des analgésiques et des antibiotiques sont prescrits au patient. Habituellement, il y a un résultat favorable de la pathologie.
Syndrome de Tietze
Sindrom Titze est une forme aseptique de la périchondrite. Capture la zone de fixation des côtes du cartilage au sternum. L'étiologie de la maladie n'étant pas établie avec précision, certains suggèrent que la maladie est étroitement liée aux blessures précoces, aux troubles métaboliques et à une immunité insuffisante.
Les patients se plaignent de douleurs sur le côté du sternum (généralement d'un côté, généralement du côté gauche). La douleur s'aggrave lorsque vous toussez, éternuez, bougez ou tournez le corps. Lors de la palpation, il est possible de déterminer la formation de tumeur dans une taille comprise entre 2 et 5 centimètres. La peau au-dessus de celle-ci n'est généralement pas modifiée. Chez environ 10% des patients, il existe un léger gonflement, une hyperémie locale et une hyperthermie.
Au stade initial, le diagnostic est clarifié à l'aide d'une biopsie du cartilage ou d'une tomodensitométrie. Après quelques mois, des changements typiques apparaissent sur les rayons X des côtes: l'espace intercostal se rétrécit, une calcification du cartilage est observée, la partie antérieure de la côte de l'os s'épaissit.
Le traitement conservateur consiste à utiliser des anti-inflammatoires non stéroïdiens, ainsi que des thérapies manuelles douces. En présence de douleur intense, des blocages avec de l'hydrocortisone sont réalisés. Dans le traitement chirurgical, la résection du cartilage affecté est effectuée.
Périchondrite du larynx
Habituellement, ce type de périchondrite se développe en raison de la nécrose de la rougeole, de la radiothérapie en oncologie du larynx et des escarres causées par l'intubation. Beaucoup moins souvent, le cartilage du larynx est affecté en présence de syphilis et de tuberculose. L'inflammation se caractérise par un caractère purulent dû au fait que la zone touchée est infestée d'agents pathogènes qui pénètrent dans les voies respiratoires supérieures. La maladie débute généralement dans les couches profondes du perchondre. Le pus repousse le périchondre du cartilage, la zone correspondante du tissu cartilagineux meurt et s’effondre. Après un certain temps, l'abcès débouche dans le larynx, le pharynx ou l'œsophage, un peu moins - traverse la peau.
Le diagnostic est établi sur la base des symptômes cliniques et des données de laryngoscopie. La maladie a un long cours et un mauvais pronostic. La plupart des patients décèdent de sepsis ou de pneumonie. Même en cas de résultat favorable, une cicatrice se déformant se forme dans la zone touchée, ce qui affecte considérablement la voix, rend la respiration difficile et peut provoquer la pénétration d'éléments de nourriture dans les voies respiratoires.
La périchondrite de l'auricule se développe souvent à la suite de lésions de l'oreille, même mineures. Dans certains cas, l'infection pénètre dans le périchondre par le biais d'écorchures microscopiques de l'oreille ou du conduit auditif externe. En outre, l'apparition de la maladie est possible lors de brûlures, d'engelures, d'eczéma, de processus inflammatoires de l'oreille externe ( otite externe) et l'oreille moyenne ( otite moyenne). L'agent causal de la périchondrite de l'oreille est dans la plupart des cas Pseudomonas aeruginosa.
Un symptôme typique de la périchondrite est la présence d'une inflammation diffuse. Dans l'oreille, il y a un gonflement, une tension, il a une couleur rouge bleuâtre. La surface de la coquille est rugueuse et inégale. Après l'apparition d'ulcères dans différentes parties du pavillon, vous pouvez palper la zone de fluctuation. La température corporelle du patient augmente.
Comme les autres formes de pathologie, la périchondrite auriculaire a une évolution prolongée. La durée de la maladie peut varier de quelques semaines à plusieurs mois. Pendant ce laps de temps, le cartilage, privé du perchondrium, fond progressivement, le pavillon de la oreille se ratatine, se déforme et, dans les cas graves, devient une formation molle et sans forme. Le canal auditif est rétréci.
La périchondrite auriculaire est une maladie infectieuse résultant de la pénétration de microbes et de bactéries pathogènes dans la région du périchondre. Cela conduit au fait que le processus inflammatoire commence dans l'oreille.
Elle s'accompagne d'un gonflement de la zone touchée et de douleur. Il est important de commencer le traitement dès les premiers signes d'une maladie. Sinon, le risque de complications est suffisamment élevé. Ils peuvent causer une perte auditive.
Signes de maladie
La périchondrite de l'auricule est maladie complexequi procède avec des signes prononcés. Ils dépendent directement de la forme de la maladie. Il y a deux:
- séreux;
- purulent.
Chacun d'eux a ses propres caractéristiques. En sachant précisément ce que vous pouvez supposer indépendamment de la maladie. Mais cette décision ne peut être définitive, car le diagnostic correct ne sera posé que par un spécialiste après avoir effectué une série d'études sur un organe qui dérange le patient.
Si nous parlons du type séreux de la maladie, il y a les signes suivants qui la caractérisent:
- la douleur survient à un endroit particulier de l'organe de l'audition. En même temps, la douleur est d'abord faible et ensuite elle devient plus forte;
- gonflement de la partie externe du corps, rougeur, tension de la peau, formation d'une brillance brillante visible;
- la température corporelle augmente directement à l'endroit où se trouve un foyer d'inflammation;
- un phoque apparaît dans la zone de l'auricule.

Si nous parlons du type purulent, ses symptômes sont légèrement différents. Il présente les symptômes suivants:
- douleur intense Surtout, il est transféré si vous touchez l'endroit touché.
- l'auricule devient montagneuse et œdémateuse;
- organe de l'audition change sa couleur habituelle. Dans le cas du développement de la maladie, celle-ci sera rouge et avec le temps, la marée sera bleue.
- la température corporelle du patient augmentera considérablement. Ce sera dans la gamme de 38 à 39 degrés.
- l'auricule est déformé. De plus, ces changements seront prononcés et perceptibles.
- le pus va s'accumuler sous la peau. Il est facile de le trouver, il suffit de procéder à la palpation.
Cette maladie affecte l'état général de la personne, son apparence se détériore. Se sent léthargie, faiblesse, apathie.
Vous ne voulez rien manger, vous inquiétez de l'insomnie. Même s’il s’endort, le rêve sera agité et court. De plus, le patient aggrave l'irritabilité, il est immédiatement remarqué par les autres.
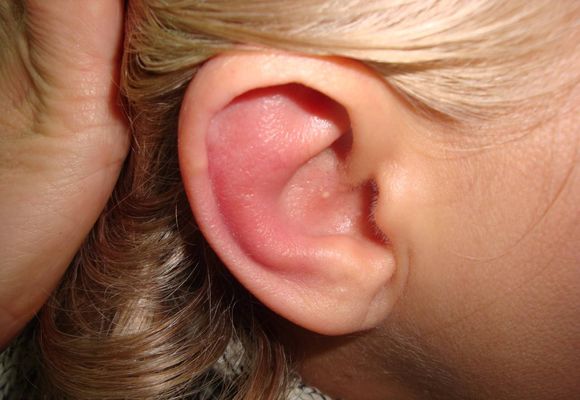
Les signes de la maladie sont caractéristiques, en particulier dans les cas où la maladie se développe activement. Dans le même temps, le stade initial de l'évolution de la maladie peut différer. Avec la périchondrite purulente, la maladie ressemble à l’érysipèle.
C'est une maladie qui cause les streptocoques. Il s'accompagne d'une augmentation rapide de la température corporelle pouvant aller jusqu'à quarante degrés.
La périchondrite séreuse est souvent confondue avec l'othématome, qui s'accompagne d'une accumulation de sang dans la région du cartilage et du périchondre. Il est important de distinguer ces maladies, car les méthodes de traitement sont différentes.
Comment diagnostiquer une maladie?
Diagnostiquer indépendamment le type de maladie est assez difficile. Pour ce faire, vous devez utiliser une technologie spéciale et un équipement moderne. Ce n'est que dans les institutions médicales. Par conséquent, vous devez demander l'aide d'un médecin.
Le diagnostic, qui est effectué, s'appelle la diaphanoscopie. Cela réside dans le fait que les tissus mous translucides, les formations cutanées.
Le mécanisme de travail principal est un faisceau lumineux étroit. Au cours de la procédure, vous pouvez déterminer le type de maladie par couleur. Ce peut être comme suit:
- jaune clair. Caractéristique de la périchondrite séreuse.
- complètement assombri. Indique un type de maladie purulente.
- rouge. Ainsi, l'hématome se manifeste.
Quelle est la cause et quels sont les facteurs de risque de la maladie?
Avant de parler des méthodes de traitement, il est important de comprendre pourquoi il y avait une périchondrite de l'oreille externe. Comme cette maladie appartient aux maladies infectieuses, certains bacilles et bactéries en sont les agents responsables.

Il s'agit de Staphylococcus aureus, Pseudomonas aeruginosa et autres. Le type d'agent pathogène détermine la forme de la maladie. Si nous parlons du type séreux, son développement est facilité par la pénétration dans le corps humain d’une infection dite faiblement virulente. Il y a deux manières pour ce processus:
- Primaire. L'infection se produit principalement à partir de l'environnement. Surtout s'il y a des blessures ou d'autres dommages à l'intégrité de la peau.
- Secondaire. L'infection peut se propager indépendamment dans le corps. Il lui suffit de pénétrer au moins un corps. Puis avec le flux sanguin, elle est envoyée pour frapper d'autres zones.
Souvent, des événements banals conduisent au développement de la maladie. Ils cachent n'importe qui dans tous les coins. Cependant, il ne remarquera peut-être même pas qu'une infection est entrée dans son corps. Cela arrive souvent:
- en cas de blessure à la coque de l'oreille, passage dans l'organe auditif. C'est peut-être même le scratch le plus simple.
- hypothermie ou brûlures à divers degrés;
- l'apparition dans la partie externe du furoncle de l'oreille et d'autres processus inflammatoires;
- traitement inapproprié de la grippe. Cela peut être une complication forte.
- la tuberculose;
- complications de l'otite moyenne, qui a un caractère purulent;
- mauvaise qualité de l'intervention chirurgicale dans le corps;
- manipulations cosmétiques. Assez souvent, l'infection se produit lors du perçage du lobe de l'oreille.
Il est important de suivre les règles de la procédure, de contrôler le degré de stérilité. En parlant des raisons qui contribuent au développement de la maladie, n'oubliez pas la faible immunité, car elle ne pourra pas combattre l’infection qui s’est infiltrée dans le corps.
En conséquence, il commencera à se développer activement et conduira à l’apparition du processus inflammatoire.
La maladie est particulièrement dangereuse en présence d'autres affections chez le patient. Par exemple, diabète, processus infectieux. N'oubliez pas non plus les maladies chroniques.
Méthodes de traitement
L’identification rapide de la maladie est une garantie de son élimination rapide. Par conséquent, dès que les premiers symptômes ont été observés, il est nécessaire de consulter un spécialiste.
Ce n’est qu’après l’examen qu’il pourra désigner le traitement le plus optimal pour le cas considéré.
Il existe plusieurs méthodes de traitement de cette maladie. Chacun d’eux correspond au degré de la maladie, aux raisons de son apparition et aux caractéristiques individuelles du patient.
Par conséquent, il est important d'examiner d'abord le patient. En fonction des résultats, vous pouvez déterminer le moyen de résoudre le problème. Il y a deux:
- des médicaments;
- chirurgical
Non exclu et option médecine traditionnelle. Récemment, il est activement utilisé dans le traitement de maladies de toutes sortes. Ce n'était pas une exception.
Comme le montre la pratique, leur efficacité est faible. La seule chose capable de la médecine traditionnelle est de réduire la douleur qui accompagne la maladie. Dans le même temps, vous ne devez pas vous attendre à un rétablissement complet.
Une excellente option de traitement est une thérapie complexe. Cela peut consister en l’usage de drogues ayant des directions d’action différentes. Après tout, il est important non seulement d'éliminer l'inflammation au centre de la maladie, mais également de renforcer le système immunitaire. Cela aidera à faire différentes manières.
Traitement de la maladie avec des médicaments
Le traitement médicamenteux ne peut être utilisé que dans la forme séreuse de la périchondrite. Pendant le traitement, tout un complexe de médicaments est prescrit. Certains vous permettent de soulager l'inflammation, d'autres tuent l'infection dans le corps.
Quant à la posologie, elle est déterminée par le médecin traitant. Également pour résoudre ce problème, vous pouvez utiliser la doublure pour le médicament. Les instructions contiennent des recommandations relatives à l'utilisation du médicament. Pour réduire la douleur, prescrit des analgésiques.

N'oubliez pas non plus le traitement de la coque auriculaire. Ce processus doit être mené à bien. Remède efficace est l'utilisation de divers onguents ou acide borique.
Les compresses à base d'acétate d'aluminium ont également un effet bénéfique.
La physiothérapie comme méthode de traitement
En outre, la physiothérapie est souvent prescrite pour le traitement de la maladie. Il est particulièrement efficace en cas de maladie séreuse. Il utilise des méthodes telles que:
- thérapie au laser;
- irradiation ultraviolette;
- radiothérapie.
Si nous parlons de type purulent, la physiothérapie n'apportera pas le résultat souhaité.
Par conséquent, sa nomination n'a aucun sens. Les experts le savent et utilisent d’autres méthodes de traitement pour un diagnostic similaire, qui seront plus efficaces.
Quand une intervention chirurgicale est-elle nécessaire?
Pas toujours utiliser traitement médicamenteux vous permet d'obtenir le résultat souhaité. L'efficacité de son application dépend du stade de la maladie. Si nous parlons d'une forme en cours d'exécution, seule une intervention chirurgicale aidera à éliminer le type d'affection purulente.
Ce processus consiste en ce qui suit. Une petite incision est faite dans la zone du foyer de l'inflammation. À travers cela peut aller du pus. Au cours de l'opération, les tissus morts sont également enlevés. Après l'opération, il est important de prendre soin de cet endroit.
Il consiste en un traitement régulier avec des antiseptiques, des antibiotiques, car le pus sortira tout au long de la semaine. Cela protégera le corps contre les blessures.
Une fois ce processus terminé, un bandage est appliqué sur l'oreille. Il devrait aller parfaitement. En conséquence, le patient récupère complètement.
Ne tirez pas avec un traitement. Seule une approche compétente pour résoudre le problème aidera à éliminer la maladie une fois pour toutes.
L'otite externe fait partie du groupe des maladies de l'oreille et peut se développer à tout âge. Si le traitement du processus inflammatoire dans l'oreille externe est effectué correctement et rapidement, cette pathologie passe rapidement et ne donne pas de complications.
Caractéristiques de la maladie
Sous otite externe comprendre l'inflammation du conduit auditif externe, du tympan aigu ou de la nature chronique. Assez curieusement, l’incidence chez les enfants et les adultes est plus élevée en été et la survenue d’une pathologie est directement liée à l’état du système immunitaire. Processus inflammatoire Des otites externes accompagnent parfois les otites externes, mais le plus souvent, cela se produit chez les bébés ou les personnes immunodéprimées. L'incidence maximale de l'âge - 7-12 ans. De plus, la pathologie est courante chez les nageurs et les plongeurs.
Malgré le fait que l'otite externe aiguë est une maladie non dangereuse ne conduisant pas à un handicap, à une perte auditive ou à d'autres complications gravesSes symptômes peuvent être très douloureux. Les personnes atteintes de déficiences immunitaires et de pathologies somatiques complexes peuvent développer une otite chronique et, dans le même temps, une otite externe maligne (jusqu’à 90% des cas de la maladie surviennent lors d’un diabète sucré). La forme maligne de l'otite est considérée comme potentiellement mortelle, mais pas parce qu'elle fait référence à des processus tumoraux. Cette maladie affecte le conduit auditif externe et l'os temporal. Elle est maligne en raison de son comportement agressif. Si le traitement antibactérien est démarré à temps, la personne récupère le plus souvent complètement, sinon le résultat peut être désastreux.
L'otite externe est classée comme suit en fonction de l'étendue des zones touchées:
- Otite externe limitée (synonyme - furoncle du conduit auditif), dont les causes sont associées à une infection du follicule pileux ou de la glande sébacée. La maladie est plus caractéristique des personnes atteintes de troubles métaboliques, d'immunodéficiences.
- L'otite moyenne externe diffuse, qui est très répandue et causée par une infection cutanée étendue, ainsi que par des microbes situés en dessous. À son tour, l'otite diffuse peut être aiguë (jusqu'à 4 semaines), chronique (plus de 4 semaines par an à partir de 4 rechutes).
En outre, l'otite externe nécrosante (maligne) décrite précédemment se distingue en une forme nosologique distincte, caractérisée par une pénétration rapide de l'infection dans les tissus profonds avec formation d'un séquestre dans l'os et d'un écoulement le long du type d'ostéomyélite. L'eczéma est une autre forme d'otite externe qui accompagne d'autres maladies de la peau chez les personnes atteintes d'atopie. Les otites externes fongiques, ou otomycoses, ainsi que les otites externes hémorragiques - des cloques remplies de sang et enflammées causées par la propagation de l'infection par la circulation sanguine sont rarement diagnostiquées.
Causes de l'otite externe
Agents pathogènes dans la plupart des cas - microbes pathogènes, avec otomycoses - champignons pathogènes. L'otite externe aiguë limitée est une conséquence de l'infection de l'oreille causée par Staphylococcus aureus. Les otites moyennes diffuses peuvent être causées par des staphylocoques, des streptocoques, des bâtons pyocyaniques, des associations microbiennes.
La principale raison de l'apparition d'une maladie, quelle que soit sa forme, est une diminution du niveau de protection du conduit auditif, pour laquelle cérumen. Ce dernier assure l’existence d’un environnement acide et la libération de lysozymes qui détruisent les microbes qui y pénètrent. Si, pour une raison quelconque, la quantité de soufre diminue ou si sa composition change et que le volume de la substance augmente de manière significative, cela peut provoquer un affaiblissement de l'immunité locale. Les causes immédiates de ce développement sont:
- entrée d'eau régulière dans l'oreille ("oreille du nageur");
- pénétration de la poussière, de la saleté dans le conduit auditif;
- air sec;
- une diligence excessive dans l'hygiène des oreilles ou, inversement, un manque de soins appropriés;
- réduction de l'immunité générale dans le contexte d'immunodéficiences, de maladies virales antérieures, d'hypothermie, de maladies chroniques de l'oreille et des voies respiratoires supérieures, d'antibiotiques à long terme, d'immunosuppresseurs;
- eczéma dans la région de l'oreille externe.
L'otite externe est souvent causée par un traumatisme du canal de l'oreille, par exemple, lors du peignage de l'oreille, du grattage, du nettoyage de l'oreillette avec des objets tranchants, de la perforation de boucles d'oreilles, chez les enfants - lors de la tentative d'insertion d'objets étrangers dans l'oreille. À travers la peau, avec une intégrité altérée, les bactéries pénètrent facilement dans les tissus sous-cutanés et provoquent une inflammation. Il est également possible que l'infection par les mains sales des foyers voisins - acné avec pus, furoncles, etc.
L’otite externe chronique chez les enfants et les adultes apparaît avec un traitement inadéquat de la forme aiguë de la pathologie, mais elle est souvent diagnostiquée sans diagnostic préalable. inflammation aiguë en raison du nettoyage constant des oreilles profondes et des blessures régulières de la peau des oreilles. Chez les enfants, le développement d'une otite externe provoque un système immunitaire imparfait, la présence d'un conduit auditif plus court et plus étroit, ainsi que d'une peau très délicate. Chez l'adulte, le diabète, la chimiothérapie, le sida, la radiothérapie, les transplantations d'organes et d'autres affections immunodépressives constituent les facteurs de risque d'apparition d'une otite externe ainsi que sa forme grave (otite externe maligne).
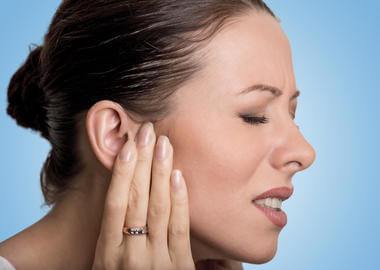
Symptômes de la maladie
Une otite localement limitée, également appelée furoncle de l'oreille, peut apparaître à la fois sur le pavillon de l'oreille et à la profondeur même du canal de l'oreille d'un côté. Le tableau clinique avec une otite externe limitée est le suivant:
- inconfort dans l'oreille, qui se transforme progressivement en une douleur saccadée et coupante;
- douleur irradiante de l'oreille au cou, à la mâchoire, douleur douloureuse de nature diffuse;
- augmentation de l'inconfort lors de la mastication d'aliments, la conversation, en essayant de toucher l'oreille à l'intérieur et à l'extérieur, en appuyant sur l'intérieur du canal auditif ou en poussant le lobe de l'oreille;
- les enfants peuvent avoir de la fièvre, les personnes faibles ont une intoxication, mal de tête, dysfonctionnement;
- l'audition du patient est normale, mais s'il y a un gros furoncle dans le conduit auditif, il peut en être altéré.
Si le traitement n'est pas commencé, l'abcès grossit, fond et se ramollit, s'ouvrant spontanément 6 à 7 jours après le début de la maladie. Après cela, le liquide purulent s'écoule de l'oreille et la douleur disparaît progressivement chez la personne. La situation redevient normale. Avec un système immunitaire affaibli, les otites externes peuvent être chronologiques et se reproduire régulièrement, ou bien se transformer en furonculose lorsque des ulcères apparaissent dans l’ensemble du corps.
L'otite diffuse en plein air est un autre scénario. Dans le cas du développement d'une telle pathologie, l'inflammation couvre tout le conduit auditif, et s'étend aussi le plus souvent au tympan. Le tableau clinique des lésions diffuses de l'oreille externe comprend:
- inconfort, démangeaisons, brûlures à l'oreille;
- la congestion de l'oreille;
- douleur lorsque vos doigts touchent le conduit auditif;
- douleur en appuyant à l'intérieur de l'auricule;
- mal d'oreille (douleur à l'intérieur de l'oreille) gravité légère;
- écoulement de pus de l'oreille, mais à un stade précoce, seul un rétrécissement du canal auditif est perceptible en raison d'un œdème grave;
- hyperémie cutanée du conduit auditif;
- augmentation de la température corporelle, intoxication (pas tous les patients);
- hypertrophie des ganglions lymphatiques dans le cou du côté affecté;
- à l'examen, on peut remarquer une inflammation et une rougeur du tympan, tandis que sa fonction motrice est entièrement préservée.
Si la maladie est passée dans la forme chronique, alors périodiquement elle s'aggrave et provoque tous les symptômes ci-dessus, mais plus floue, pas évidente. Pendant la rémission, une personne peut ressentir constamment une gêne dans l'oreille qu'il est impossible de caractériser avec précision. Les nageurs ayant une otite externe chronique peuvent régulièrement apparaître des écoulements grisâtres ou verdâtres de l'oreille - collants, épais et leur audition est quelque peu altérée.
Diagnostics
Le diagnostic de l'otite externe n'est pas difficile, mais néanmoins, afin d'éviter les erreurs de diagnostic, il devrait être fourni à l'otolaryngologist. Habituellement, l'otite moyenne externe est détectée au cours d'une otoscopie simple, lors de la prise d'antécédents et lors de tests physiques. Parfois, lors de la différenciation de l'otite externe avec d'autres pathologies, en particulier de l'otite moyenne, des examens de clarification peuvent être effectués:
- microscopie;
- otoscopie pneumatique;
- tympanométrie;
- audiographie;
- CT, radiographie de l'os temporal et du crâne;
- frottis du conduit auditif;
- réflectométrie acoustique.
Si vous suspectez une otite moyenne maligne chez des personnes prédisposées, effectuez un examen plus détaillé de l'oreille. Les signes caractéristiques de la pathologie sont une douleur intense, la présence de granulations sur tympan et à l'intérieur du canal auditif. Il est obligatoire de vérifier le taux de glucose dans le sang et l'urine pour écarter le risque de diabète, ainsi que par scanner ou scanner de radio-isotopes pour déterminer l'étendue des lésions osseuses provoquées par des processus nécrotiques.

Méthodes de traitement chez les enfants et les adultes
Les formes limitées d'otite externe peuvent nécessiter l'ouverture de l'ébullition, l'élimination du pus avec drainage. En outre, des traitements antiseptiques du conduit auditif ou de l’auricule sont effectués jusqu’à ce que la plaie guérisse. Dans cette maladie, il est considéré comme erroné de prendre du turund avec des préparations à base d’alcool qui irritent fortement la peau enflammée et peuvent provoquer une douleur accrue, en particulier chez les enfants. Le traitement de l'otite moyenne externe est ambulatoire et consiste le plus souvent en l'utilisation de moyens et méthodes locaux:
- nettoyer l'oreille externe;
- pose de tampons avec des onguents à base de glucocorticoïdes (Flucinere, Triderm, Celestoderm, Akriderm), y compris la conduite des tourbillons au tympan à l’aide de sondes à fort œdème;
- instillation de gouttes avec des antibiotiques (ofloxacine, Normaks, néomycine, polydex, tsiprolet, tsimpromed, bétaciprol);
- laver l'oreille avec des gouttes acidifiantes pour créer un environnement défavorable aux bactéries et aux champignons (liquide de Burov, alun);
- traitement de l'oreille avec des pommades et des solutions antifongiques, si la cause de la maladie est un mycosis (clotrimazole, miconazole);
- rinçage du canal auditif avec des antiseptiques (Furacilin, Miramistin, Chlorhexidine);
- UHF-thérapie pour accélérer la maturation de l'ébullition;
- à otite chronique prenant des vitamines, des immunomodulateurs, une autohémothérapie est recommandée, et lors d'une exacerbation, le traitement est similaire à celui décrit ci-dessus.
Parmi les remèdes systémiques contre le syndrome de douleur sévère, des médicaments anti-inflammatoires non stéroïdiens sont prescrits au patient - Ketanov, Nise, Ibuprofen, Ibuklin, qui aideront à réduire la douleur et l’inflammation. Si la maladie est associée à un eczéma ou à une dermatite atopique, il est nécessaire de compléter le traitement de l'otite externe par des antihistaminiques - Suprastin, Diazolin, Claritin, Cetirizine.
Le plus souvent, pour les otites externes, les antibiotiques systémiques ne sont pas utilisés, mais dans les cas d'œdème grave, lorsque l'utilisation de médicaments locaux est difficile, une antibiothérapie peut survenir. En outre, lorsque des otites externes sont prescrites, des antibiotiques sont prescrits aux personnes atteintes de diabète, de déficits immunitaires, de patients âgés et de jeunes enfants. Le traitement de l'otite externe est le plus souvent effectué à l'aide de médicaments systémiques tels que Ciprolet, Oxacillin, Ampicillin, Cefalexin, Cefazolin.
En cas d'otite maligne, des antibiotiques sont administrés par voie intraveineuse et le patient est placé sous traitement dans un hôpital pendant 6 à 12 semaines. Avant de réaliser une étude microbiologique et d'identifier des agents pathogènes, on sélectionne des antibiotiques auxquels le bacille pyocyanique et Staphylococcus aureus sont sensibles, puis, après réception des résultats, le traitement est ajusté.
Un patient souffrant d'otite maligne devrait recevoir un traitement médical quotidien de l'oreille et sa désinfection. Si nécessaire, une solution du bactériophage du bâtonnet pyocyanique est instillée dans l'oreille. Avec le développement de l'otite moyenne chez un enfant, vous devriez immédiatement consulter un médecin, car chez le nourrisson, la maladie peut se transformer en otite moyenne assez rapidement. Si lorsqu’on laisse tomber des gouttes chez l’adulte, l’oreille est tirée vers le haut et le dos, chez l’enfant elle est tirée vers le bas et le dos En général, le traitement est similaire au traitement de la pathologie chez l'adulte, mais l'utilisation des antihistaminiques chez les enfants est obligatoire. Oreille interne l'enfant est enduit de solution de menthol sur de l'huile de pêche, une pommade au sulfatiazol, du chloramphénicol, une émulsion streptocide est injectée à l'intérieur. Une fois le processus étendu, l’auricule est enduite de nitrate d’argent, une solution de vert brillant.

Remèdes populaires de thérapie
Il y a recettes folkloriquesqui, dans cette maladie, seront utiles et aideront à se débarrasser de l’infection plus rapidement. Dans l’enfance, il vaut mieux ne pas abuser de cette thérapie pour ne pas aggraver la situation:
- Pressez le jus d'aloès, trempez-y un coton-tige, mettez-le dans votre oreille toute la nuit. Répétez jusqu'à la récupération.
- Broyer l'ail en bouillie, mélanger 1: 1 avec de l'huile végétale, laisser reposer une journée. Ensuite, lubrifiez le canal auditif avec de l'huile à l'ail deux fois par jour.
- Diluez la teinture de propolis avec de l’eau 1: 2, humidifiez-y les anneaux de coton et insérez-la dans l’oreille douloureuse. Retirez une heure plus tard, faites la procédure deux fois par jour.
- Rincez soigneusement une feuille de géranium fraîche, faites-en un morceau et placez-le dans votre oreille. Vous pouvez marcher avec la feuille pendant 2-3 heures.
- Préparez une cuillerée d’Hypericum avec un verre d’eau, insistez heure par heure. Filtrer, tenir le lavage d'oreille, répéter deux fois par jour.
Complications et pronostic
Habituellement, l'otite externe s'accompagne d'une intervention médicale minimale - thérapie locale, parfois après une ponction du furoncle. En règle générale, la douleur et l'inflammation disparaissent au bout de 5 à 10 jours et un rétablissement complet se produit. Mais parfois, des tentatives de traitement indépendantes entraînent diverses complications de la pathologie, telles que l'ingestion de pus et son accumulation dans l'oreillette (périchondrite), l'otite chronique, la cellulite, la lymphadénite, un abcès de l'oreille. Cependant, dans la plupart des cas, le pronostic est favorable et la maladie n’entraîne aucune conséquence. Mais en cas d'otite maligne, le pronostic est différent: seules une hospitalisation et une antibiothérapie parentérale à long terme peuvent sauver une personne d'une issue grave (avant l'utilisation des antibiotiques, la mortalité par maladie était supérieure à 50%).
Prévention de l'otite
Une règle importante pour la prévention de la maladie est la bonne hygiène de l’oreille, l’absence de traumatisme du conduit auditif, l’élimination prudente du soufre jusqu’à 1 cm de profondeur (chez l’enfant, 0,5 cm). Lorsque vous vous baignez, prenez soin de vos oreilles et versez de l'eau rapidement, ou utilisez des bouchons d'oreille spéciaux pour la natation. Avec le développement de l'eczéma ou des maladies fongiques de la peau près des oreilles doivent être traités à temps selon les recommandations du médecin. Il est également nécessaire de renforcer votre immunité de toutes les manières possibles et de ne pas trop refroidir et, si possible, d'éviter une infection par ARVI et la grippe.
Dans la vidéo suivante, Elena Malysheva vous expliquera comment éviter de devenir sourd otite nationalepourquoi se pose et comment y faire face.
Populaire
- Le cancer du sein est curable à tout stade.
- Le remède contre le froid Sinupret
- Azitrox - mode d'emploi officiel
- Poulet-bjaka: des antibiotiques autorisés ont été trouvés dans du poulet russe
- Cancer buccal: symptômes et traitement
- Sang noir et épais pendant la menstruation.
- Analogues modernes de comprimés de doxycycline
- Est-il possible de mourir d'une pneumonie
- Quelle cire auriculaire dira tout sur votre santé
- Tussin: mode d'emploi